茯苓免煎顆粒聯合不同干預療法對肥胖患者的療效研究
李景輝 劉乃榕 任剛等

【關鍵詞】肥胖;茯苓顆粒;綜合干預;炎性因子;血脂;
【中圖分類號】R256.3.R584 【文獻標識碼】A 【文章編號】2096-5249(2022)08-0023-04
肥胖是一種亞健康狀態[1],其發病機制與能量代謝失衡、機體脂肪過度儲存等因素有關。臨床中常依據其發病因素將其分成單純性及繼發性兩種[2],而前者占據了九成以上。受生活壓力增加、膳食結構不規律等因素影響,單純性肥胖已成為嚴重困擾人們的疾病。肥胖的發病機理主要是體內發生了以胰島素抵抗為核心的慢性炎性反應[3]。現代醫學對其治療常采用手術、運動、控制飲食等方法,雖效果顯著但副作用大且患者的依從性較差。中醫學認為肥胖的發生與脾胃功能失司[4],痰濕內生密切相連。多運用中藥、拔罐等傳統療法進行治療[5]。本研究通過對脾胃氣虛、痰濕內阻型單純性肥胖患者,進行飲食及運動干預治療聯合口服茯苓免煎顆粒、拔罐等不同干預方法進行治療,對其臨床療效進行評估,結果報道如下。
1對象與方法
1.1研究對象
納入2019年6月至2019年12月某高校及附近4個社區的120例脾胃氣虛、痰濕內阻型單純性肥胖患者,利用隨機數表法予隨機分組,分為干預組1、干預組2及綜合干預組,每組各40例。干預組1內含男患22例,女患18例,年齡20~53(40.23±15.62)歲;干預組2內含男患20例,女患20例,年齡20~52(41.55±15.21)歲;綜合干預組內含男患22例,女患18例,年齡20~54(41.89±15.47)歲。三組患者基本資料比較無差異(P>0.05)。
西醫診斷標準:(1)符合我國衛生組織對肥胖的定義標準[6],即體重指數(BMI)≥24kg/m2;(2)屬于西醫學對單純性肥胖的定義,即除外一切可誘發的肥胖因素,單純由飲食過度、運動缺乏、遺傳等誘因而引發的肥胖。
中醫診斷標準:符合《中醫內科學》[7]教材對脾胃氣虛、痰濕內阻型肥胖的描述:肢體肥胖、倦怠乏力、腹滿、氣短、納呆、大便溏、舌體胖大邊有齒痕等。
納入標準:(1)年齡19~60歲;(2)符合上述對于脾胃氣虛、痰濕內阻型單純性肥胖的中西醫診斷標準;(3)近6個月內未進行類似治療或口服藥物治療。
排除標準:(1)診斷患有嚴重精神系統疾病或無法遵醫囑進行治療者;(2)患有嚴重的血液、內分泌、呼吸等系統疾病;(3)口服激素類藥物。
1.2治療方法
對干預組1患者進行飲食及運動的干預性治療。首先對患者進行脂肪及體格評估,在保證人體必需的微量元素、水分以及相關蛋白質和維生素等物質的攝入量充足,嚴格控制脂肪及碳水化合物的攝入。每日碳水化合物的攝入量不可超過食物總量的50%,脂肪攝入量不可超過食物總量的20%。并在控制飲食的同時進行適當的運動干預。運動干預包括運動項目及時間的制訂。高效的減脂運動項目以慢跑、游泳、踏腳踏車、跳健身操等有氧運動為主[8],可根據患者的適應能力選擇一項或多項進行。運動時間以不少于40min,不超過2h為宜。
干預組2在干預組1治療基礎上進行日2次口服茯苓免煎顆粒的基礎性治療,茯苓免煎顆粒為中藥茯苓的顆粒劑型。
綜合干預組在干預組1及干預組2治療上進行拔罐治療。分別選取中脘、天樞、足三里、大腸俞穴進行火罐治療[9],每次留罐15min。
分別對三組患者進行長達4周的治療。
1.3療效評定
顯效為癥狀基本消失,腰臀圍減少>35%,體重減少>50%;有效為癥狀部分消失,腰臀圍減少>20%,體重減少>30%;無效為癥狀未消失,腰臀圍減少<20%,體重減少<30%。
1.4觀察指標
(1)BMI、體重、腰臀圍檢測。①BMI:BMI=體重(kg)/身高(m2)[10];②體重的測量:被測量者著貼身衣褲,于排便后進行;③腰臀圍:囑患者站立后測量,并將測量值精確至0.1cm。
(2)血脂、炎性因子及胰島素的監測。于清晨采取患者空腹靜脈血,并監測血清甘油三酯、總膽固醇、高低密度脂蛋白;運用免疫分析法對血清中超敏C反應蛋白(CRP)、白細胞介素-6(IL-6)及血清胰島素(INS)進行檢測。
1.5統計學方法
數據處理以SPSS23.0軟件完成。計量資料以(x—±s)表示,行t檢驗;計數資料以[n(%)]表示,行χ2檢驗。以P<0.05為差異有統計學意義。
2結果
2.1三組患者的臨床療效
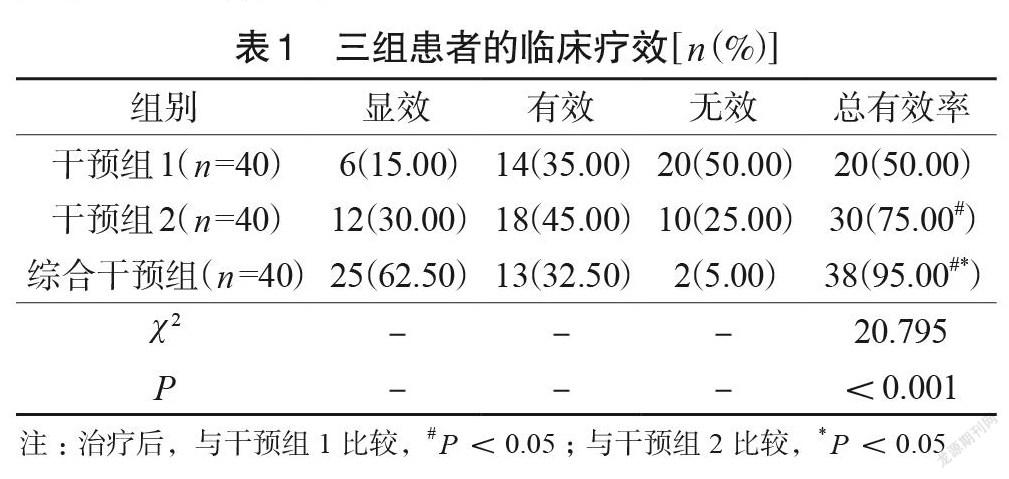
綜合干預組的總有效率為(95.00%)明顯高于干預組1(50.00%)及干預組2(75.00%),差異具有統計學意義(P<0.05),見表1。
2.2三組患者治療前后BMI、體重、腰臀圍比較
治療前,三組患者的BMI、體重、腰臀圍無統計學差異(P>0.05);治療后,三組的BMI、體重、腰臀圍、血脂、炎性因子及胰島素情況較治療前均有改善,且綜合組更優(P<0.05),見表2。
2.3三組患者治療前后血脂比較
治療前甘油三脂、總膽固醇、高密度脂蛋白膽固醇及低密度脂蛋白膽固醇,三組患者無統計學差異(P>0.05);治療后,三組在甘油三脂、總膽固醇、高低密度脂蛋白膽固醇及低密度脂蛋白膽固醇方面較治療前均有所改善,且綜合干預組指標更優(P<0.05),見表3。
2.4三組患者治療前后炎性因子及血清胰島素比較
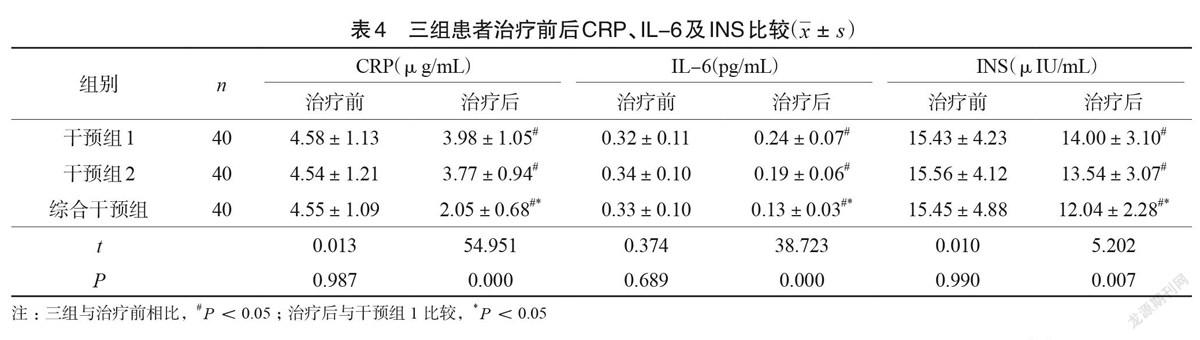
治療前CRP、IL-6及INS,三組患者無統計學差異(P>0.05),療程結束后,三組在CRP、IL-6及INS方面較治療前均有所改善,且治療后綜合干預組明顯優于其他兩組,差異具有統計學意義(P<0.05),見表4。BB6A5AE4-6E60-47E3-9D2D-BFCCC1DFA5CB
3討論
中醫認為肥胖的發生究其根本源于脾胃運化功能受損,致體內氣水運行不暢,痰濕阻滯,正所謂“諸濕腫滿,皆屬于脾”[10],津水聚集留而成痰,聚而形成肥胖。誠如“脾中元氣盛,則能食而不傷”,又如“脾胃俱旺,則能食而肥。脾胃俱虛,則不能食而瘦或少食而肥,雖肥而四肢不舉”。脾氣受損,水液代謝異常,于內形成痰、濕、膏等,加劇肥胖。而過食辛甘厚膩而成內火,聚積于胃,胃熱亢盛而善饑多食[11],促使機體進食更多的食物而加重肥胖,如此形成非良性循環。因此,治療中常遵循益氣健脾除濕的原則。
單純盲目的控制飲食不但無法高效的減肥,還對身體造成了嚴重的傷害,只有形成科學的膳食結構,在確保人體必需的電解質、蛋白質、維生素等物質攝取量的前提下,最大限度的控制脂肪及碳水化合物的攝入才是正確的。運動減肥是通過運動的方式將體內多余的殘存脂肪加速分解為水和脂肪酸[12],而脂肪酸卻恰恰是運動能源的提供者。因此,運動能夠迅速縮小脂肪細胞體積。火罐療法是中醫較為常用的傳統治療方法,可通過火罐的吸附之力促進局部組織發生溶血反應,而釋放出大量對機體具有良性作用的介質。通過加快體內氣體交換速率,提高人體酶的轉換速度,降低脂質含量。治療中選取八脈交會之中脘穴[13]、背部之大腸俞以及天樞穴,充分發揮了通腸健脾、利水行氣的作用。配合人體重要保健穴之足三里[14],將補益脾胃的功用發揮的淋漓盡致。
茯苓最早見于《神農本草經》:“茯苓味甘平,主胸肋、逆氣,憂患、驚邪、恐悸,心下結痛,寒熱煩滿,咳逆口焦舌干,利小便,久服安魂養神,不饑延年[15]。”茯苓為利水化痰健脾之常用草藥,正所謂:“茯苓一味,為治痰主藥,痰之本,水也。”而肥胖的主要病機無外乎水液代謝異常,體內痰濕聚集。翻閱醫術古籍對于痰濕水飲治療的常用方劑,如苓桂術甘湯、五苓散等皆離不開茯苓。茯苓甘淡平和,能補能滲[16],甘淡而補脾土之氣,平和使補而不膩。現代藥理學研究顯示,茯苓提取物中含有抗氧化、抑制炎癥反應發生、降脂保肝、提高免疫力等作用的物質。由此可見,茯苓不論是入藥還是入飲食均為減肥之首選。
以IL-6及超敏CRP為代表的炎性細胞,主要來自于脂肪細胞[17],IL-6及超敏CRP與脂肪厚度、BMI等呈向相關。肥胖者血液及機體細胞中不但存在著大量炎性因子,且能夠通過脂肪細胞釋放出參與炎癥反應及免疫調節反應的蛋白質。因此,臨床研究中常通過分析IL-6或超敏CRP的含量判斷脂肪含量[18]。INS最基本的功效即為儲存脂肪,INS可將前脂肪細胞向脂肪細胞進行轉化,加快血脂與葡萄糖的合成,阻礙脂肪分解。因此,INS含量往往提示肥胖程度,二者呈正比關系[19]。本研究療程結束后,治療結束后三組的BMI、體重、腰臀圍、血脂、炎性因子及胰島素情況較治療前均有改善,且綜合組更優(P<0.05)。治療后三組的臨床有效率相比較,綜合干預組療效更高(P<0.05)。說明茯苓免煎顆粒聯合飲食運動、拔罐干預療法可有效抑制炎癥反應,降低血脂,改善肢體肥胖、倦怠乏力、腹滿、氣短等癥狀,有效提高臨床療效。BB6A5AE4-6E60-47E3-9D2D-BFCCC1DFA5CB

