腦外傷術后不同時期行顱骨缺損修補術的效果及安全性對比觀察
張雷
(新沂市中醫醫院,江蘇 新沂 221400)
0 引言
腦外傷是指發生在患者頭顱部位的跌墜傷以及撞傷,可導致患者出現腦水腫引起顱內壓升高,嚴重患者甚至出現腦組織位移形成腦疝,對患者的生命安全構成嚴重威脅[1]。去骨瓣減壓術是最常見的治療措施,可挽救患者生命,但由于手術具有一定的創傷性,因此導致患者術后存在顱骨缺損癥狀,可能影響患者術后的身體康復[2]。因此,在患者腦外傷術后還需要對患者采取顱骨缺損修補術治療,但對于手術時機的掌握仍是目前臨床上爭議較大的一個點,有學者認為在患者早期進行顱骨缺損修補術能夠明顯提高患者的療效,促進神經功能康復,并能夠明顯預防多種原因引起的腦水腫等并發癥,治療安全性相對更高[3-4]。對此,本次研究針對本院收治的腦外傷術后患者在不同時期采取顱骨缺損修補術治療,旨在分析其臨床價值,詳見下文所示。
1 資料與方法
1.1 一般資料
將本院于2016年6月-2021年6月治療的腦外傷患者22例作為本次觀察對象,按照隨機數字表法分為觀察組和對照組。觀察組患者11例,男6例,女5例,年齡為25~67歲,平均(41.36±2.54)歲;對照組患者11例,男6例,女5例,年齡為29~64歲,平均(41.34±2.56)歲。兩組患者年齡等資料對比并無明顯差異(P>0.05),具有可比性。
納入標準:所有患者均經由臨床檢查確診疾病類型;患者均采取去骨瓣減壓術治療;所有患者在采取顱骨缺損修補術治療前均知情本次研究內容并自愿加入。
排除標準:合并意識障礙、認知障礙、精神障礙疾病者;無法提供完整的臨床資料;合并嚴重高血壓、心腦血管疾病者;免疫功能障礙、代謝紊亂者。
1.2 方法
對照組患者在去骨瓣減壓術治療后的3個月后開展顱骨缺損修補術治療,觀察組患者需要在術后的3個月內開展顱骨缺損修補術治療,顱骨缺損修補術治療方式為:患者采取氣管插管以進行全身麻醉,顱骨的修補材料選擇鈦網,沿著前次顱腦外傷的手術切口切開頭皮,翻開皮肌瓣,使得顱骨缺損區域的骨緣位置能夠顯露出來,隨后使用鈦網根據缺損區域進行裁剪,使其與骨窗相匹配后將鈦網緊貼于骨緣,并使用鈦釘固定,隨后在患者皮瓣下方放置一根引流管,隨后縫合手術切口,完成手術。手術后需要對所有的患者進行常規抗感染治療。
1.3 觀察指標
臨床療效分為顯效、有效、無效。觀察患者在治療完成后患者的臨床指標及癥狀變化,如均恢復正常為顯效;觀察患者在治療完成后患者的臨床指標及癥狀變化,如均改善明顯則為有效;觀察患者在治療完成后患者的臨床指標及癥狀變化,如并未發生明顯的變化則為無效。治療總有效為顯效與有效總和。
并發癥發生率包括腦水腫、切口感染以及引流管堵塞的發生率。
KPS評分采取格拉斯哥預后評分量表對患者的治療預后情況進行評估,總分為100分,分數越高提示患者術后的自理能力越高。
NIHSS評分采取神經缺損量表進行評估,總分為42分,分數越低提示患者的神經功能恢復越好。
1.4 統計學方法
本次研究中計數資料采用χ2檢驗,計量資料采用t檢驗,表示為(%)(),使用SPSS 20.0軟件計算,如P<0.05,則表示差異有統計學意義。
2 結果
2.1 分析兩組患者分別治療后的臨床療效
在兩組患者分別治療后分析兩組患者的臨床療效可見,觀察組患者明顯更高,對比統計學差異明顯(P<0.05),詳見表1所示。
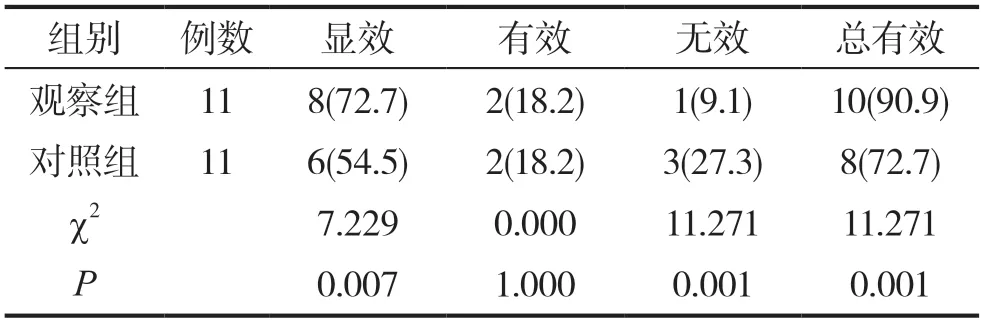
表1 兩組患者分別治療后的臨床療效對比分析[n(%)]
2.2 分析兩組患者分別治療前后的KPS評分、NIHSS評分
在兩組患者分別治療前分析KPS、NIHSS評分可見兩組患者并無明顯差異(P>0.05),而在兩組患者分別治療后分析可見,觀察組患者KPS評分明顯更高,NIHSS評分明顯更低,對比統計學差異明顯(P<0.05),詳見表2所示。
表2 兩組患者分別治療前后的KPS評分、NIHSS評分對比分析(,分)
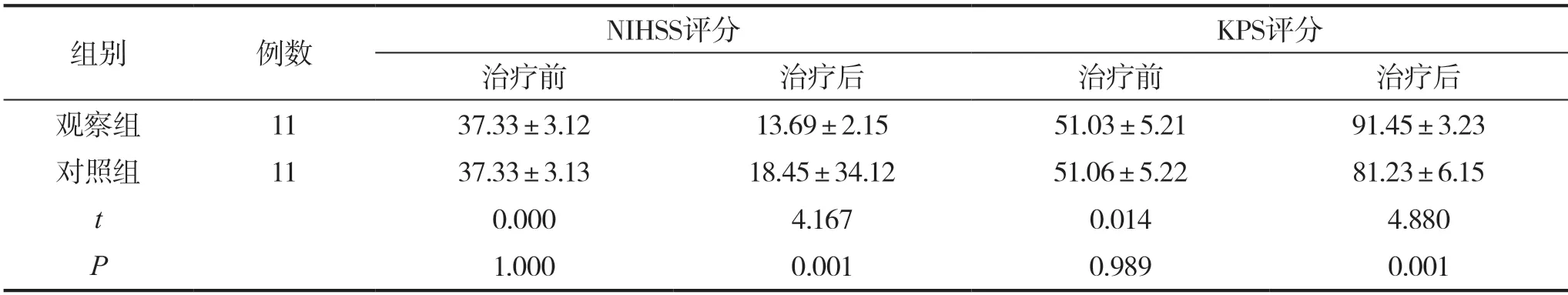
表2 兩組患者分別治療前后的KPS評分、NIHSS評分對比分析(,分)
2.3 分析兩組患者分別治療后的并發癥發生率
相較于對照組患者,觀察組患者的腦水腫、切口感染以及引流管堵塞的發生率明顯更低,對比統計學差異明顯(P<0.05),詳見表3所示。
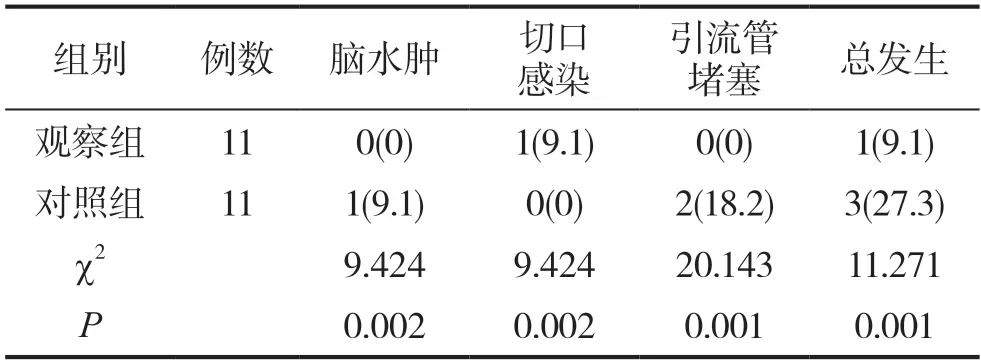
表3 兩組患者分別治療后的并發癥發生率對比分析[n(%)]
3 討論
顱腦外傷是指由于外力作用于顱腦位置導致患者顱腦受到創傷,具有病情危急、進展快等特征,患者可并發血腫、骨折等多種并發癥,具有較高的病死率,需及時對患者采取治療措施[5]。去骨瓣減壓術能夠快速清除患者顱內血腫,減輕顱內高壓的狀態,避免血腫壓迫患者腦組織影響到術后的康復,治療效果明顯[6]。但有學者研究發現,由于去骨瓣減壓術需要去除部分顱骨以進行手術,因此在術后患者可出現顱骨缺損,更容易出現腦膨出等癥狀,最后影響到患者的術后康復,因此,還需要加強對患者的顱骨缺損修補術治療[7]。顱骨缺損修補術是指利用修補材料植入顱骨缺損區域以恢復完整的顱腔,恢復正常的血液灌注[8]。而隨著臨床醫療技術的不斷提高及對顱骨缺損修補術研究的不斷深入,對于在患者早期或晚期開展手術存在著較大的爭議[9]。部分學者認為,在患者術后晚期開展顱骨缺損修補術主要是由于考慮到患者顱腦損傷后其顱腦組織存在不穩定性,待患者術后3個月后患者的顱腦組織逐漸恢復穩定則能夠保證手術的安全性[10-12]。但有學者認為,在手術后3個月內患者的顱腦組織基本穩定時能夠對患者采取顱骨缺損修補術治療,其能夠在避免顱腦損傷的同時促進顱腦內組織的康復,同時能夠早日恢復患者的血流灌注,在增加患者腦組織血流量的同時也提高了大腦整體的灌注水平,還改善了微循環以及患者腦組織的代謝能力,血流動力學調節能力恢復效果更好[13-14]。而在患者早期開展顱骨缺損修補術能夠明顯改善患者腦內缺氧等情況,對神經功能的康復有重要意義,因此能夠明顯提高患者術后的自理能力,相較于晚期顱骨缺損修補術治療更能降低患者的致殘率,恢復患者顱骨的物理保護功能,幫助患者早期避開大氣壓力對顱腦組織造成的損傷,療效更明顯[15]。
本次研究針對本院收治的腦外傷術后患者在不同時期采取顱骨缺損修補術治療,研究表明,在兩組患者分別治療后分析兩組患者的臨床療效可見,觀察組患者明顯更高(P<0.05),提示在患者術后早期采取顱骨缺損修補術治療能夠明顯提高患者的臨床療效。此外,在兩組患者分別治療前分析KPS、NIHSS評分可見兩組患者并無明顯差異(P>0.05),而在兩組患者分別治療后分析可見,觀察組患者KPS評分明顯更高,NIHSS評分明顯更低(P<0.05),由此可見,相較于晚期手術治療,盡早開展顱骨缺損修補術治療更有利于提高患者的生活自理能力,同時能夠減輕對患者神經功能的損傷,在術后患者的肢體等身體康復更明顯。而在本次治療中還發現,相較于對照組患者,觀察組患者的腦水腫、切口感染以及引流管堵塞的發生率明顯更低(P<0.05),由該項研究數據表明,早期顱骨缺損修補術更有利于降低患者并發癥發生率,保護患者的治療安全,安全性更高。
綜上所述,在腦外傷患者的臨床治療中給予患者顱骨缺損修補術治療能夠有效提高患者的臨床療效,但早期顱骨缺損修補術治療的患者并發癥發生率更低,相較于晚期修補術治療更具有安全性,能夠明顯改善患者的身體功能以及神經功能,值得臨床廣泛應用。

