接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者的臨床特征分析
湯艷芬,王宇,關春爽,謝汝明,薛天嬌,劉剛,陳奇,趙雯,劉巖巖,劉菁,陳融僉,陳麗,任愛民,靳桂芳
研究顯示,新型冠狀病毒肺炎(corona virus disease 2019,COVID-19)會導致患者死亡[1]。世界衛生組織網站顯示,截至2022-03-12全球已有COVID-19患者452 201 564例,因COVID-19死亡的患者有6 029 852例[2]。由于目前缺乏有效的COVID-19治療方法,疫苗成為人們目前的首選方法[3]。目前,在中國廣泛使用的新型冠狀病毒疫苗主要是新型冠狀病毒滅活疫苗,且新型冠狀病毒滅活疫苗1、2期臨床試驗的中期報告顯示,患者不良反應發生率低,免疫原性強[4-7]。研究顯示,老年人以及其他免疫力低下的人群更容易感染新型冠狀病毒[8-9],其肺炎的發病率及死亡率較高[1],給社會帶來了較重的疾病負擔。目前我國老年人已經開始接種新型冠狀病毒滅活疫苗,但仍有部分老年人感染新型冠狀病毒,而關于接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者的疾病嚴重程度、臨床表現、實驗室檢查結果、新型冠狀病毒抗體檢測結果、胸部CT檢查結果等鮮有文獻報道。本研究旨在分析接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者的臨床特征,以期為感染新型冠狀病毒的老年患者的臨床治療提供借鑒。
1 對象與方法
1.1 研究對象 回顧性選取2021-07-29至2021-12-19于首都醫科大學附屬北京地壇醫院接受治療的接種新型冠狀病毒滅活疫苗(Vero細胞)后感染新型冠狀病毒的患者48例,其中男23例,女25例;年齡≥60歲24例(老年組),年齡<60歲24例(非老年組)。納入標準:(1)符合感染新型冠狀病毒的診斷標準[10];(2)為北京地區收治的本土患者(非境外輸入患者,其中境外輸入患者指發病前或感染者核酸檢測陽性前14 d內有境外疫情國家或地區的旅行史或居住史,且排除中國境內感染[11]);(3)至少接種1劑次新型冠狀病毒滅活疫苗(Vero細胞)。排除標準:新型冠狀病毒病原學及血清學檢測均為陰性。本研究通過首都醫科大學附屬北京地壇醫院倫理委員會審批,倫理編號:京地倫科字(2020)第(042)-02號。
1.2 研究方法 收集患者的一般資料〔包括性別、年齡、發病至入院時間、住院時間、基礎疾病(高血壓、糖尿病、冠心病)、臨床表現(包括發熱、咳嗽、咳痰、畏寒、乏力、頭痛/頭暈、咽痛/咽干、鼻塞/流涕、肌肉酸痛、胸悶、氣促、嗅覺/味覺減退)、疾病嚴重程度(參照《新型冠狀病毒肺炎診療方案(試行第八版)》[10]分為無癥狀、輕型、普通型、重型、危重型)〕,疫苗接種情況(包括疫苗來源、接種部位、兩次注射時間間隔、接種方式、末次疫苗接種至新型冠狀病毒核酸檢測陽性時間),入院后首次實驗室檢查結果〔包括白細胞計數(white blood cell count,WBC)、中性粒細胞計數(neutrophil count,NE)、淋巴細胞計數(lymphocyte count,LY)、中性粒細胞與淋巴細胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板計數(platelet count,PLT)、白介素6(interleukin 6,IL-6)、淀粉樣蛋白A(serum amyloid A,SAA)、紅細胞沉降率(erythrocyte sedimentation rate,ESR)、降鈣素原(procalcitonin,PCT)、C反應蛋白(C-reactive protein,CRP)、凝血酶原活動度(prothrombin activity,PTA)、D-二聚體、α-羥丁酸脫氫酶(α-hydroxybutyrate dehydrogenase,HBDH)、血尿素氮(blood urea nitrogen,BUN)、肌酐(creatinine,Cr)、丙氨酸氨基轉移酶(alanine aminotransferase,ALT)、天冬氨酸氨基轉移酶(aspartate aminotransferase,AST)、白蛋白(albumin,ALB)、乳酸脫氫酶(lactate dehydrogenase,LDH)、肌酸激酶同工酶(creatine kinase isoenzyme,CKMB)、CD4+T淋巴細胞計數〕,新型冠狀病毒核酸、抗體檢測結果〔包括入院時新型冠狀病毒核酸檢測的放讀碼框1ab(open reading frame 1ab,ORF1ab)、核殼蛋白(nucleocapsid protein,N)基因CT值,入院后首次新型冠狀病毒抗體測定距發病時間,入院后首次IgM、IgG檢測結果(新型冠狀病毒抗體檢測試劑盒購自鄭州安圖生物工程股份有限公司,使用磁微粒化學發光法檢測,檢測IgM、IgG抗體滴度,檢測值≤0.79 S/CO視為陰性,0.80~1.20 S/CO視為可疑,≥1.21 S/CO視為陽性),入院后首次及發病1周時IgM、IgG抗體滴度〕,胸部CT檢查結果〔包括達峰時間(從患者發病到胸部CT表現最重的時間)和實變影、磨玻璃影、鋪路石征、網格影、空氣支氣管征、結節影、條索影、縱隔淋巴結腫大、漿膜腔積液發生情況及病變情況(分為單葉病變、多葉病變)〕,治療情況(分為中藥治療情況和西醫治療情況,前者包括使用銀丹、湯藥、銀丹聯合湯藥,后者包括經鼻高流量氧療、激素治療、抗病毒治療、恢復期血漿治療、單克隆抗體治療),預后及轉歸情況。
1.3 統計學方法 采用SPSS 25.0軟件進行數據分析。符合正態分布的計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗;不符合正態分布的計量資料以M(P25,P75)表示,兩組間比較采用Mann-WhitneyU檢驗;計數資料以相對數表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 兩組患者性別、發病至入院時間、住院時間和冠心病、發熱、咳嗽、畏寒、乏力、頭痛/頭暈、咽痛/咽干、鼻塞/流涕、肌肉酸痛、胸悶、氣促、嗅覺/味覺減退發生率及疾病嚴重程度比較,差異無統計學意義(P>0.05);老年組患者高血壓、糖尿病、咳痰發生率高于非老年組,差異有統計學意義(P<0.05),見表1。
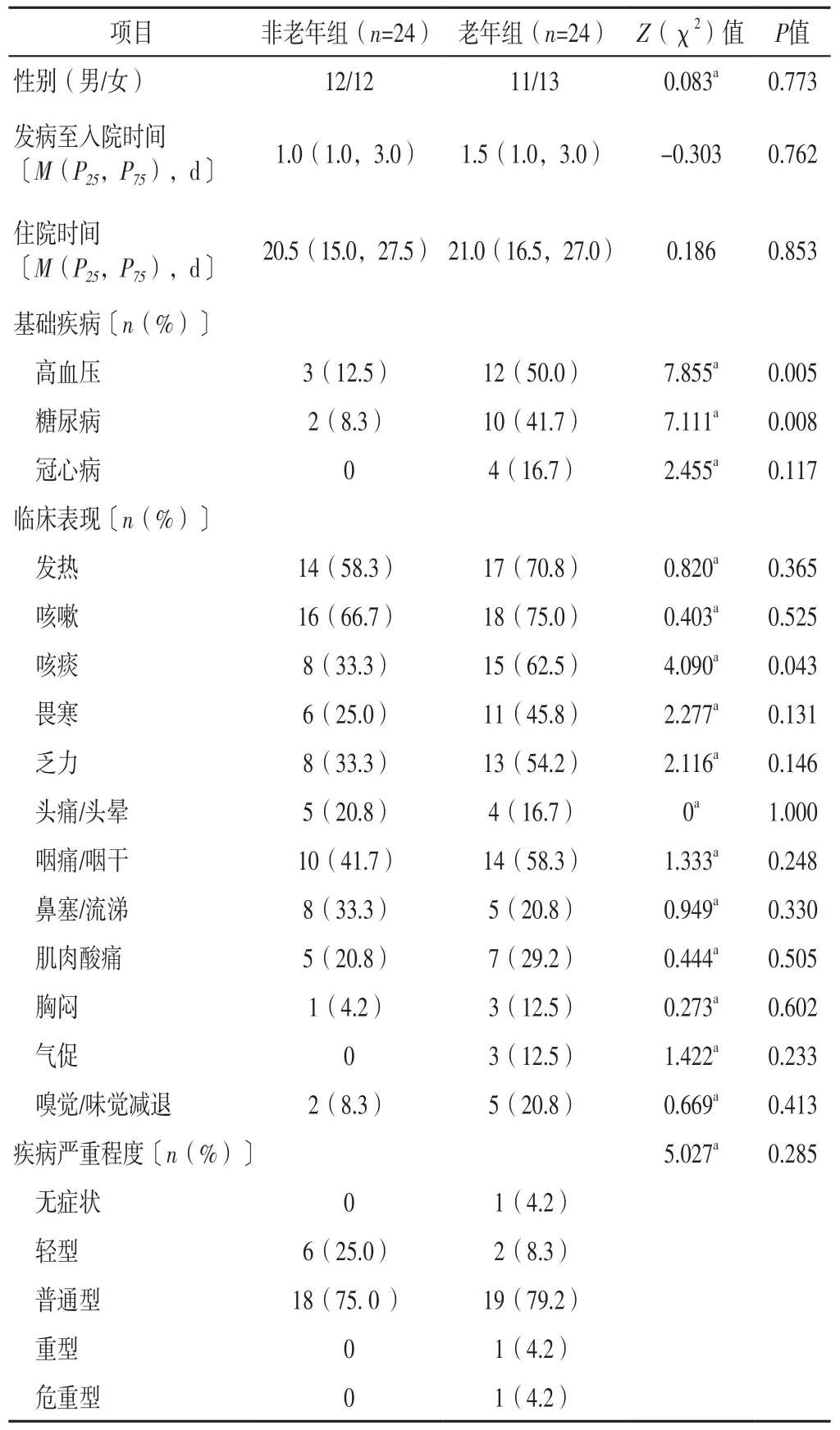
表1 兩組患者一般資料比較Table 1 Comparison of general information between the two groups
2.2 疫苗接種情況 疫苗來源:北京科興中維生物技術有限公司38例(79.2%),北京生物制品研究所有限責任公司7例(14.6%),蘭州生物制品研究所有限責任公司2例(4.2%),武漢生物制品研究所有限責任公司1例(2.1%);患者均在上臂三角肌區域肌肉注射疫苗;兩次注射時間間隔為21~28 d;接種方式:兩次單劑方式接種47例,一次單劑方式接種1例;末次疫苗接種至新型冠狀病毒核酸檢測陽性時間為4.5(4.0,5.5)個月。老年組末次疫苗接種至新型冠狀病毒核酸檢測陽性時間為4.0(4.0,5.0)個月,非老年組為5.2(4.0,6.8)個月;兩組患者末次疫苗接種至新型冠狀病毒核酸檢測陽性時間比較,差異無統計學意義(Z=-1.949,P=0.051)。
2.3 入院后首次實驗室檢查結果 兩組患者WBC、NE、LY、NLR、PLT、IL-6、SAA、ESR、PCT<0.05 μg/L者占比、CRP、D-二聚體、HBDH、Cr、ALT、AST、ALB、LDH、CD4+T淋巴細胞計數比較,差異無統計學意義(P>0.05);老年組患者PTA、BUN、CK-MB高于非老年組,差異有統計學意義(P<0.05),見表2。
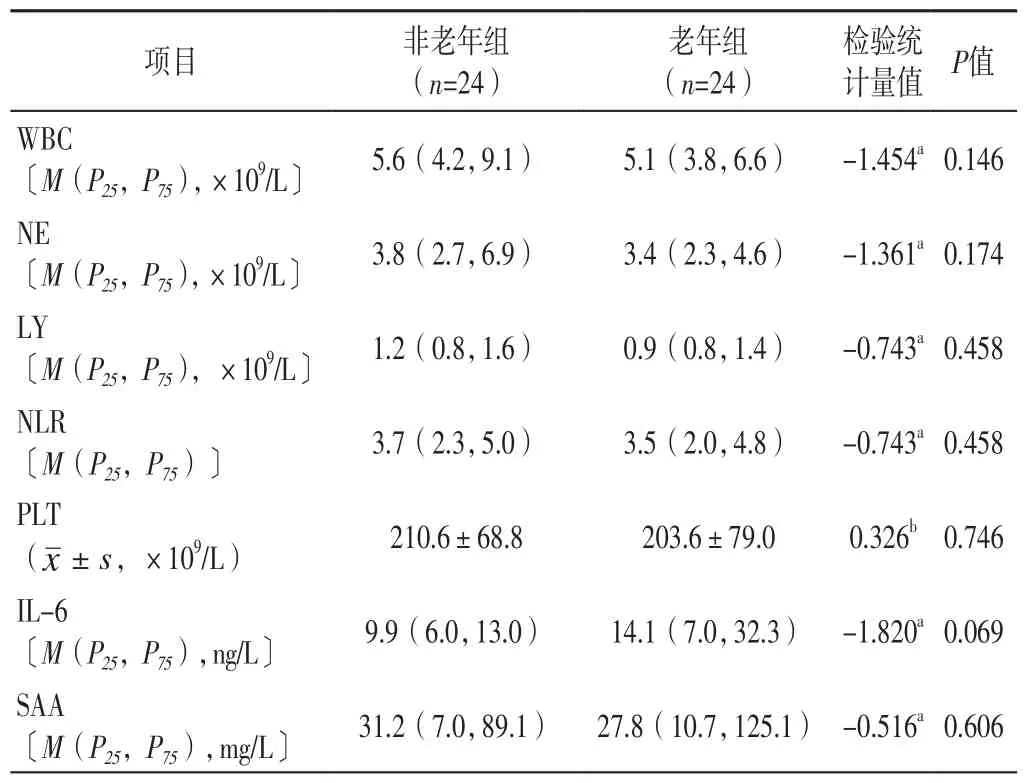
表2 兩組患者入院后首次實驗室檢查結果比較Table 2 Comparison of the first laboratory test results after admission between the two groups

(續表2)
2.4 新型冠狀病毒核酸、抗體檢測結果 兩組患者入院時新型冠狀病毒核酸檢測的ORF1ab、N基因CT值和入院后首次新型冠狀病毒抗體測定距發病時間及入院后首次IgM、IgG檢測結果比較,差異無統計學意義(P>0.05);老年組患者入院后首次、發病1周時IgM、IgG抗體滴度高于非老年組,差異有統計學意義(P<0.05),見表3。
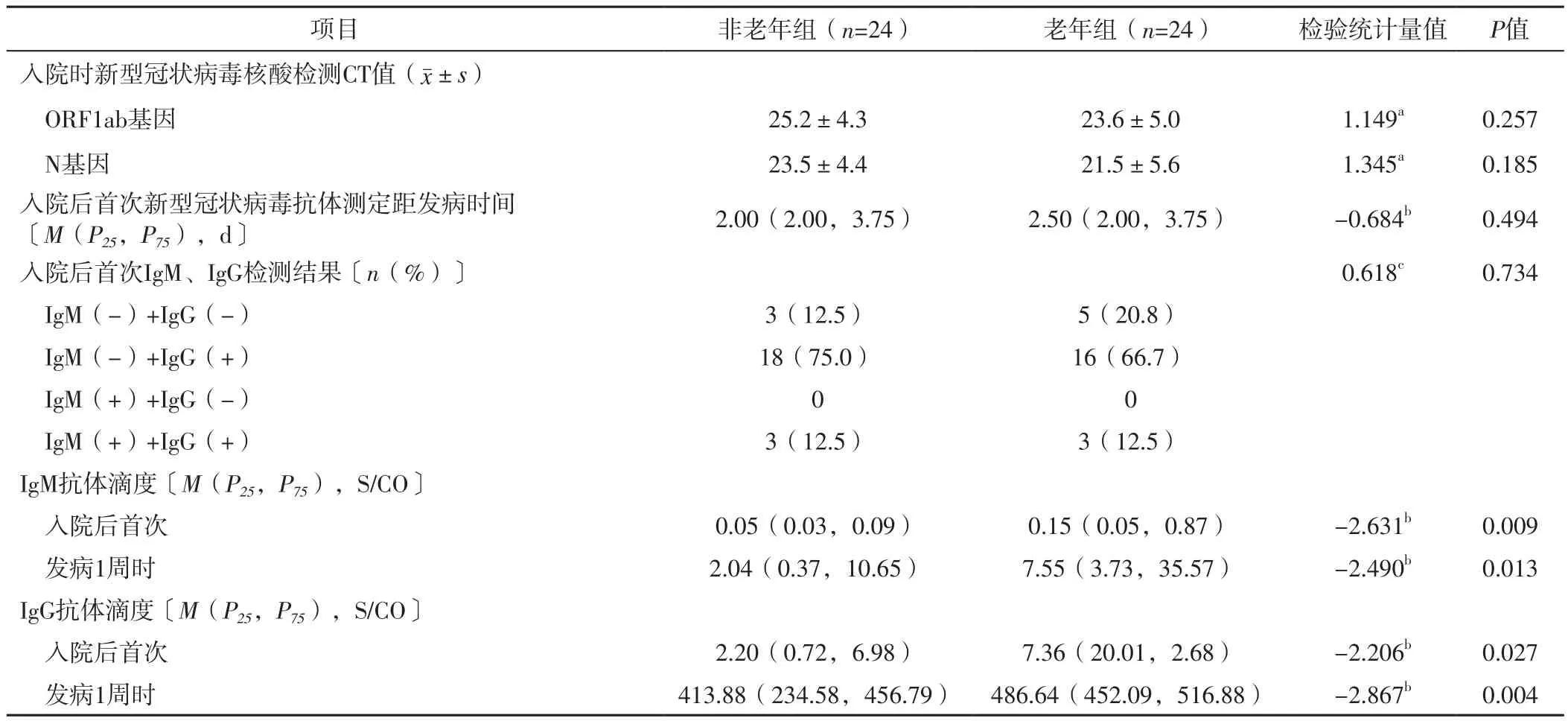
表3 兩組患者新型冠狀病毒核酸、抗體檢測結果比較Table 3 Comparison of detection results of novel coronavirus nucleic acid and antibody between the two groups
2.5 胸部CT檢查結果 兩組患者達峰時間和實變影、磨玻璃影、鋪路石征、空氣支氣管征、結節影、條索影、縱隔淋巴結腫大、漿膜腔積液發生率及病變情況比較,差異無統計學意義(P>0.05);老年組患者網格影發生率高于非老年組,差異有統計學意義(P<0.05),見表4。
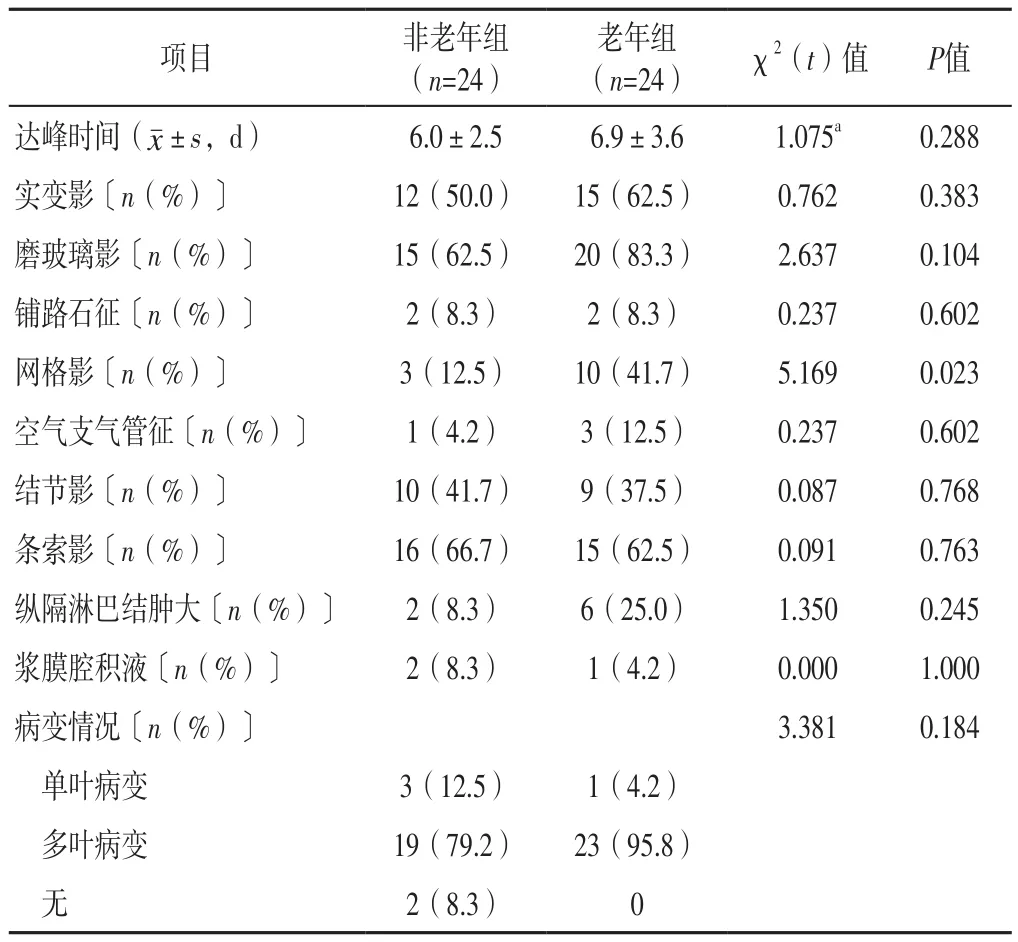
表4 兩組患者胸部CT檢查結果比較Table 4 Comparison of chest CT examination results between the two groups
2.6 治療情況 兩組患者經鼻高流量氧療、激素治療、抗病毒治療、恢復期血漿治療、單克隆抗體治療率比較,差異無統計學意義(P>0.05);兩組患者中藥治療情況比較,差異有統計學意義(P<0.05)。老年組患者銀丹治療率低于非老年組,銀丹聯合湯藥治療率高于非老年組,差異有統計學意義(P<0.05),見表5。
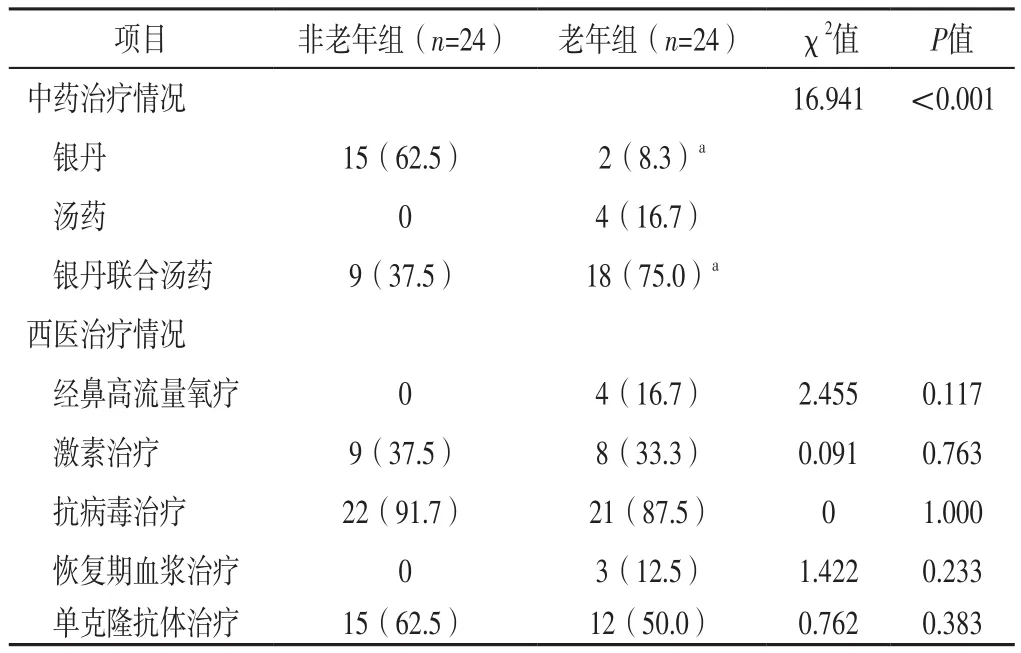
表5 兩組患者治療情況比較〔n(%)〕Table 5 Comparison of treatment between the two groups
2.7 預后及轉歸情況 老年組患者新型冠狀病毒核酸檢測轉陰時間為18.0(17.0,19.8)d,與非老年組的18.5(13.0,21.8)d比較,差異無統計學意義(Z=-0.186,P=0.852)。老年組中1例患者由輕型轉為重型,使用經鼻高流量氧療及對癥支持治療后癥狀好轉康復出院;1例患者入院時為普通型,9 d后病情加重,經鼻高流量氧療治療無效轉為危重型,予以氣管插管接呼吸機輔助通氣,經呼吸機輔助通氣及對癥支持治療后脫機拔管康復出院;其余患者均治療后康復出院。非老年組患者均經過對癥支持治療后好轉,并康復出院。
3 討論
調查發現,60歲及以上老年人和存在合并癥的人群感染新型冠狀病毒后死亡風險增高,其中COVID-19合并心血管疾病患者的病死率為13.2%,合并糖尿病患者的病死率為9.2%,合并高血壓患者的病死率為8.4%,合并慢性呼吸系統疾病患者的病死率為8.0%,而無任何合并癥患者的病死率僅為1.4%[12]。一項納入中國79 394例COVID-19患者的研究顯示,60歲及以上老年COVID-19患者出現癥狀后死亡風險是30~59歲患者的5.1倍[13]。同時,有報道指出,COVID-19的患病率和死亡率與年齡呈正相關(OR值分別為1.15和1.25)[14-15]。老年人是新型冠狀病毒易感人群,且疾病嚴重程度相對較重,因此,老年人是預防接種疫苗的優先群體[16]。滅活疫苗的2期臨床試驗顯示,滅活疫苗對18~59歲及≥60歲個體安全,具有良好的免疫原性,且不良事件發生率較低[3,7,17-18]。但即便是接種過滅活疫苗,仍然有感染新型冠狀病毒的可能。國外研究顯示,與接種疫苗前相比,接種疫苗后60~69、70~79歲和80歲及以上人群的住院率分別下降了39%〔95%CI(29%,48%)〕、60%〔95%CI(54%,66%)〕和68%〔95%CI(62%,73%)〕[19]。亦有研究報道,接種新型冠狀病毒滅活疫苗的老年人感染新型冠狀病毒的概率較未接種疫苗者下降[19-20]。但人們在接種滅活疫苗后仍然需要采取預防措施,特別是在接種后的前2~3周內[20]。本研究旨在分析接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者的臨床特征。
本研究結果顯示,老年組患者高血壓、糖尿病、咳痰發生率及PTA、BUN、CK-MB高于非老年組,考慮與患者年齡較大有關。高齡是感染新型冠狀病毒的危險因素之一,因老年人多合并基礎疾病,其感染新型冠狀病毒后免疫功能被破壞得較嚴重,炎癥反應也較重,導致病情相對較重[14]。本研究結果顯示,兩組患者末次疫苗接種至新型冠狀病毒核酸檢測陽性時間比較,差異無統計學意義。雖然新型冠狀病毒滅活疫苗的保護期限尚不明確,但其有效性和安全性良好,對預防原始病毒株引起的感染,其保護效力均超過50%[21]。當病毒侵入人體后,人體會產生相應的抗體進行防御,其中特異性抗體IgM是最早產生的,但其維持時間短,只負責早期防御;而IgG抗體主要在感染中后期產生,其維持時間長,可使人體獲得長久免疫。本研究結果顯示,老年組患者入院后首次、發病1周時IgM、IgG抗體滴度高于非老年組。接種過新型冠狀病毒滅活疫苗的患者仍感染了新型冠狀病毒,可能原因一方面是接種新型冠狀病毒滅活疫苗后其機體產生的抗體滴度相對較低,產生的IgG抗體并非均是中和性保護抗體[22],不能完全避免被新型冠狀病毒感染。另一方面,隨著目前陸續發現的δ和奧密克戎等發生變異的新型冠狀病毒毒株,機體出現了免疫逃逸[23]。因此,可以對接種新型冠狀病毒滅活疫苗后產生的IgG抗體及再次感染新型冠狀病毒后產生的IgG抗體進行分類鑒定,同時對這些患者的病毒基因序列進行檢測,這有助于尋找接種新型冠狀病毒滅活疫苗后患者感染新型冠狀病毒的原因。此外,本研究結果顯示,老年組患者網格影發生率高于非老年組,但兩組患者達峰時間和實變影、磨玻璃影、鋪路石征、空氣支氣管征、結節影、條索影、縱隔淋巴結腫大、漿膜腔積液發生率及病變情況比較差異無統計學意義,提示接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者胸部CT表現較非老年患者并無明顯加重。
本研究結果顯示,老年組患者銀丹治療率低于非老年組,銀丹聯合湯藥治療率高于非老年組,提示老年患者在中藥治療上較非老年患者更積極,考慮與老年人病情易進展有關[14]。一項國內研究指出,年齡≥60歲、咳痰、高水平CRP及低水平CD4+T淋巴細胞是COVID-19患者預后的危險因素[24]。但本研究結果顯示,兩組患者新型冠狀病毒核酸檢測轉陰時間比較差異無統計學意義,且兩組患者均康復出院,提示接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者與非老年患者的預后相似,筆者推測有可能是新型冠狀病毒滅活疫苗阻斷了患者病情的進展。
綜上所述,與非老年患者相比,接種新型冠狀病毒滅活疫苗后感染新型冠狀病毒的老年患者高血壓、糖尿病、咳痰發生率及PTA、BUN、CK-MB較高,IgM、IgG抗體滴度也較高,胸部CT檢查多出現網格影改變,多采用銀丹聯合湯藥進行治療,且預后較好。但本研究選取的研究對象為本土病例,樣本量較小,在以后的研究中需要進一步進行多中心、大樣本量的研究以驗證本研究結論。
作者貢獻:湯艷芬、王宇、謝汝明進行文章的構思與設計;湯艷芬、關春爽進行研究的實施與可行性分析、結果的分析與解釋;湯艷芬、關春爽、薛天嬌、劉剛、陳奇、趙雯、劉巖巖、劉菁、陳融僉、陳麗、任愛民、靳桂芳進行數據收集;湯艷芬、關春爽、薛天嬌進行數據整理、統計學處理;湯艷芬撰寫論文,進行論文的修訂;王宇負責文章的質量控制及審校,對文章整體負責、監督管理。
本文無利益沖突。

