養老機構衰弱老年人軀體癥狀群軌跡及影響因素的縱向研究
吳晨曦,高靜,廖琴,何佳麗
衰弱是指老年人因生理儲備功能下降導致機體易損性增加、抗應激能力降低的非特異性狀態,是一種重要的老年綜合征[1]。衰弱的發生率隨增齡而增加[2],常伴隨睡眠障礙[3]、認知功能下降[4]等。養老機構中高齡老年人普遍較多,衰弱程度較社區老年人普遍更嚴重[5]。在衰老、慢性病等多重因素作用下,老年人神經、呼吸、消化、免疫等多個系統功能下降,更易出現軀體衰弱癥狀。研究表明,衰弱老年人的軀體癥狀通常不止一個,而是以癥狀群的形式存在[6-7]。在疾病進展過程中,各軀體癥狀之間相互影響,循環往復,使衰弱程度更甚[8],進而引起跌倒[9]、住院[10]等不良結局,大大降低老年人生活質量,加重照護負擔。同時,研究發現,衰弱老年人的軀體衰弱癥狀和嚴重程度會隨疾病的進展、治療策略的改變等出現相應改變,呈現不同的發展軌跡。因此開展軀體癥狀群的縱向調查,識別軀體衰弱癥狀群嚴重程度的變化軌跡,有利于發現衰弱老年人需重點干預的軀體癥狀和干預時間,從而實現精準化干預。目前,我國尚無關于養老機構衰弱老年人的軀體衰弱癥狀群發展軌跡和影響因素的縱向研究。本研究通過調查成都市養老機構衰弱老年人不同時間點的軀體衰弱癥狀群,構建潛變量增長混合模型(latent growth mixture modeling,LGMM)探索其發展軌跡,探討其發生發展的影響因素,為養老機構護理人員精確判斷衰弱老年人的癥狀群變化特點、精準防治衰弱提供參考。
1 對象與方法
1.1 研究對象 2019年11 月至2020年1 月,采用便利抽樣法在成都市選取6 家養老機構中的253 例老年人進行調查。6 所養老機構為2 所護理院(面向中度、重度失去自理能力的老年人)、4 所養老院(面向正常或需要輕度照護的老年人)。納入標準:(1)年齡≥60 歲;(2)Fried 衰弱表型評分≥3 分[11];(3)經簡易精神狀態問卷(Short Portable Mental Status Questionnaire,SPMSQ)篩查無重度認知功能障礙[12]。排除標準:(1)正在參與其他臨床研究;(2)因身體或其他原因不能正常進行語言交流者(如嚴重失語、嚴重聽力或視力障礙);(3)患有心、腦、肺、肝、腎及血液系統功能障礙等嚴重軀體疾病(在所調查的6 所養老機構中占10%~30%)。脫落標準:(1)死亡;(2)離開養老機構或其他原因失訪。患者均簽署知情同意書。本研究為縱向研究,分別在納入研究對象時(T0)、6 個月(T1)、12 個月(T2)3 個時間點對研究對象進行調查。目前尚無符合LGMM 的樣本量計算標準,根據劉源等[13]的研究,采用貝葉斯信息準則(BIC)作為選擇模型首要考慮的指標時,樣本量應≥200,增加20%以控制失訪的影響,最終確定樣本量為240,實際調查253 例老年人。
1.2 研究工具
1.2.1 一般資料調查表 自行設計一般資料調查表,內容包括年齡、性別、婚姻狀況、主要經濟來源、家庭人均月收入、有無醫保、入住養老機構時長、營養狀態、慢性病數量、服藥種類、過去1年應激史、自評健康狀況、居住滿意度。其中,慢性病數量采用功能性共病指數(FCI)進行評估,FCI 由GROLL 等[14]于2005年編制,包括18 種常見疾病,每患一種疾病得1 分。營養狀態用微型營養評定量表簡表(MNA-SF)評估,該量表由RUBENSTEIN 等[15]于2001年研制,包含6 個條目,即食物攝入及食量、體質量變化情況、活動能力、急性疾病或心理創傷、精神心理問題及體質指數,量表總分為0~14 分,其中0~7 分為營養不良,8~11 分為存在營養不良的風險,12~14 分為正常營養狀況。過去1年使用的藥物種類由研究對象自己或照顧者報告。過去1年有無應激史由研究對象自我報告有無發生過嚴重創傷或急性事件(如跌倒、感染、搶救、手術、住院、喪偶等)。自評健康狀況和居住滿意度由研究對象自我報告,分為“差”“一般”“好”3 個等級。
1.2.2 記憶癥狀評估量表(MSAS)MSAS 用于評估軀體衰弱癥狀。該量表由FU 等[16]于2018年漢化,用于評估過去1 周內被調查者經歷的28 個軀體癥狀及4 個心理癥狀的頻率及程度。其中發生頻率及嚴重程度采用Likert 4 級評分法(1~4 分),困擾程度采用Likert 5 級評分法(0~4 分)。前24 個癥狀的得分為發生頻率、嚴重程度、困擾程度3 項得分的平均值,后8 個癥狀得分為嚴重程度和困擾程度2 項得分的平均值,得分越高表明癥狀越嚴重。此外,MSAS 還設置了“其他癥狀”條目,用于評估除上述32 個癥狀之外的癥狀。該量表的Cronbach'sα系數為0.78~0.87,聚合效度為0.62~0.68。由于本研究是對軀體癥狀進行評估,故在分析時去掉了4 個評估心理癥狀的條目數據。前期預調查結果顯示,多例研究對象回避條目19(性欲下降或性生活減少),經咨詢醫學科研設計專家和小組討論后排除對此條目的調查。
1.3 質量控制 招募符合要求的研究對象時,告知其研究目的及方式,征得其同意并簽署知情同意書后,進行調查。在6、12 個月兩個時間節點進行面對面現場調查或電話隨訪。為保證結果的準確性、可靠性,在正式資料收集前便利抽取了10 例老年人進行預調查(此10例人員未納入正式調查);在資料收集過程中對研究對象進行“一對一”詢問式調查,細心、耐心解答其疑問,電話隨訪時間控制在10 min 以內;在資料處理階段由雙人、雙機錄入資料,再進行交叉核對,確保數據準確性。
1.4 統計學方法 采用SPSS 21.0、SAS 9.4 和Mplus 8.3統計軟件進行數據分析。正態分布計量資料以()表示,非正態分布計量資料以中位數(四分位數間距)〔M(QR)〕表示;計數資料以頻數和百分比表示,組間比較采用R×C表的Fisher's 確切概率法;多組等級資料比較采用Kruskal-WalllisH檢驗。采用探索性因子分析提取癥狀群;因資料非正態分布,采用重復測量的廣義估計方程分析各時間點癥狀嚴重程度的差異。使用LGMM 判斷養老機構衰弱老年人軀體癥狀群的軌跡類別,根據信息指數及模型擬合檢驗結果來選擇模型類別個數。其中,信息指數包括最大似然比卡方值(G2/LL)、艾凱克信息標準(AIC)、BIC、樣本校正的BIC(aBIC)及Entropy值,采用VLRT(vuong-lo-mendellrubin likelihood ratio test)檢驗和BLRT(bootstrapped likelihood ratio test)檢驗進行模型擬合。AIC、BIC、aBIC越低,Entropy越高(≥0.8 表明分類準確率超過90%),且LMR和BLRT達到顯著性,為擬合度較好[17]。采用多因素Logistic 回歸分析軀體癥狀群嚴重程度軌跡的影響因素。以P<0.05 為差異有統計學意義。
2 結果
2.1 養老機構衰弱老年人一般資料 本研究初步納入研究對象253例,隨訪過程中,11例因死亡、10例因住院、26 例因離開養老機構等原因無法聯系,共47 例退出研究,失訪率為18.6%,最終共206 例養老機構衰弱老年人完成3 次調查。206 例衰弱老年人年齡63~100 歲,平均年齡(83.4±5.7)歲;140 例(68.0%)為女性;150例(72.8%)喪偶;172 例(83.5%)以退休金或個人儲蓄為主要經濟來源;152 例(73.8%)家庭人均月收入≥3 000 元;197 例(95.6%)有醫保;91 例(44.2%)入住養老機構時長≥3年;139例(67.5%)營養狀態正常;143 例(69.4%)同時罹患慢性病≥4 種;83 例(40.3%)服用≥3 種藥物,其中42 例(20.4%)服藥≥5 種;89例(43.2%)在過去1年內發生過應激事件;99 例(48.1%)自評健康狀況一般;122 例(59.2%)對居住養老院感到滿意。
2.2 養老機構衰弱老年人不同時間點癥狀群發生情況
2.2.1 因子分析結果 因子提取原則:癥狀發生率≥20%[18]、因子載荷≥0.4、特征值≥1。適宜性檢驗結果顯示,3 個時間點的KMO值分別為0.692、0.766、0.759,Bartlett's 球形檢驗P值均<0.01,適合做因子分析。3 個時間點均提取了5 個因子,其中,T0 時各因子載荷值為0.481~0.865,方差貢獻率為62.538%;T1 時各因子載荷值為0.426~0.631,方差貢獻率為57.946%;T3時各因子載荷值為0.451~0.741,方差貢獻率為54.560%(表1)。
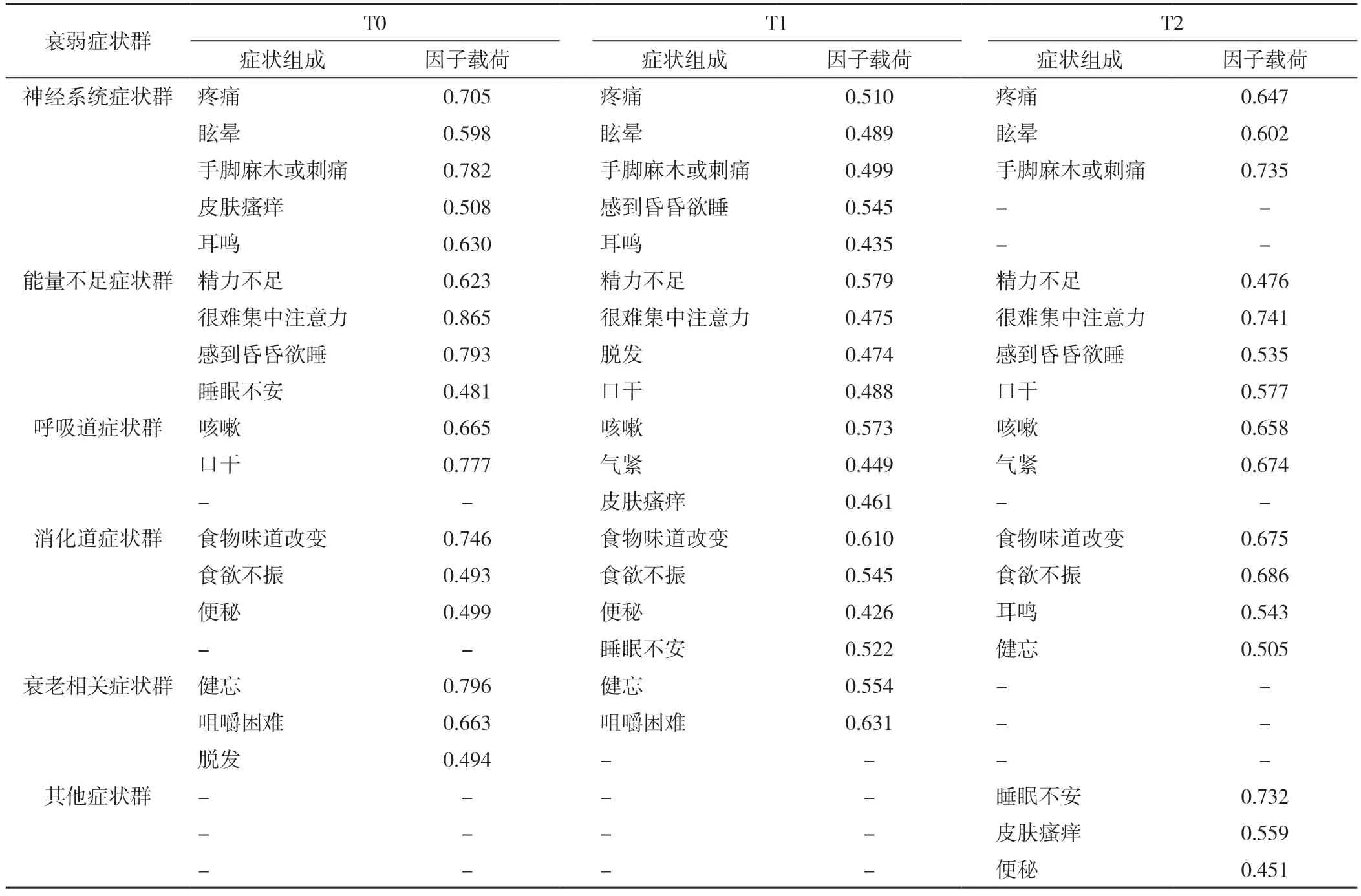
表1 養老機構衰弱老年人不同時間點軀體衰弱癥狀群因子分析結果Table 1 Results of factor analysis of somatic symptom clusters in frail elderly people in nursing homes at three time points
2.2.2 重復測量廣義估計方程結果 以各癥狀群的MSAS 得分為因變量,以隨訪時間點為自變量,采用廣義估計方程進行一般線性回歸,作業相關矩陣采用不確定性相關。模型結果顯示:隨訪時間點是影響各癥狀群MSAS 的因素(P<0.001),即3 個時間點上調查對象的神經系統癥狀群、能量不足癥狀群、呼吸道癥狀群、消化道癥狀群、衰老相關癥狀群的MSAS 得分比較,差異有統計學意義(P<0.001),見表2。
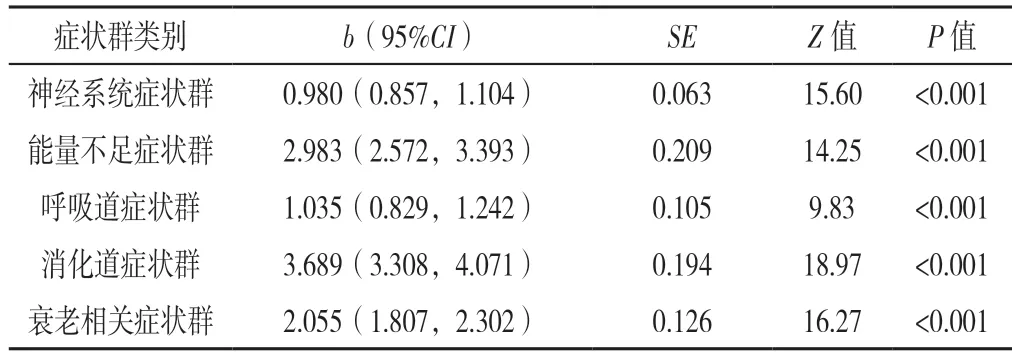
表2 不同時間點各癥狀群MSAS 得分的重復測量廣義估計方程分析Table 2 Results of repeated measurement generalized estimation equation analysis for MSAS score at three time points
2.3 養老機構衰弱老年人軀體衰弱癥狀群的LGMM采用自由估計時間參數模型,從1 開始依次增加模型中的類別個數至5,擬合軀體衰弱癥狀群的LGMM。保留4 個類別時,AIC、BIC、aBIC值最低,Entropy值較高,VLRT和BLRT雖無統計學意義,但結合軀體衰弱軌跡的理論背景、模型的類別概率及結果的可解釋性,最終認為保留4 個潛類別自由估計的模型最優(C1、C2、C3、C4),每個類別歸屬于該類別的平均概率為79.8%~100.0%,表明分類結果可信,具體擬合指標見表3。C1 類計34 例(16.5%),其初始MSAS 得分高,T0 到T1 明顯下降,T1 到T2 稍有上升但總體呈下降趨勢,命名為“高下降組”。C2 類計26 例(12.5%),其初始MSAS 得分低,從T0 到T2 整體呈上升趨勢,但T0 到T1 的上升幅度較T1 到T2 的上升幅度高,命名為“低上升組”。C3 類計136(66.0%),其T0 到T3 的MSAS 得分差異不大,命名為“中維持組”。C4 類計10 例(5.0%),其T0 到T3 的MSAS 得分明顯上升,命名為“高上升組”。4 個組的變化軌跡見圖1。
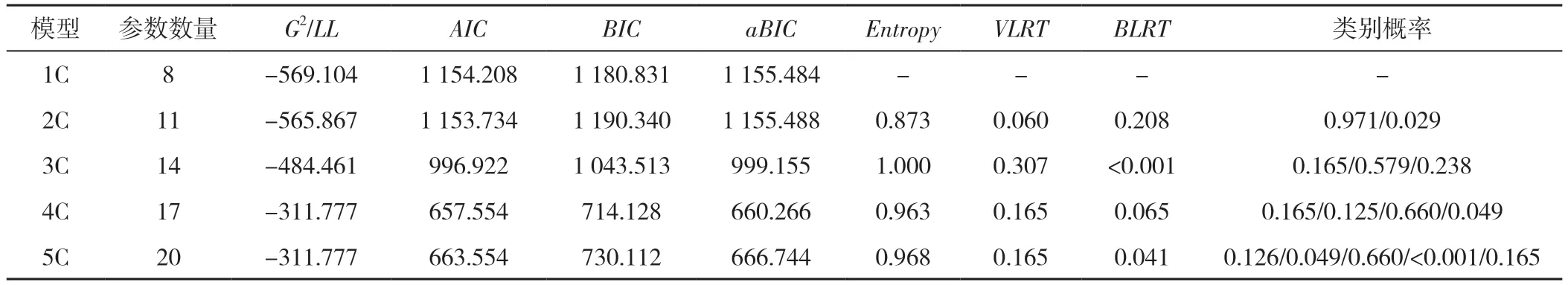
表3 養老機構衰弱老年人軀體衰弱癥狀群變化軌跡的LGMM 擬合指標Table 3 Fitting indices of the latent growth mixture model for analyzing the somatic symptom cluster trajectories in frail elderly people in nursing homes in nursing homes
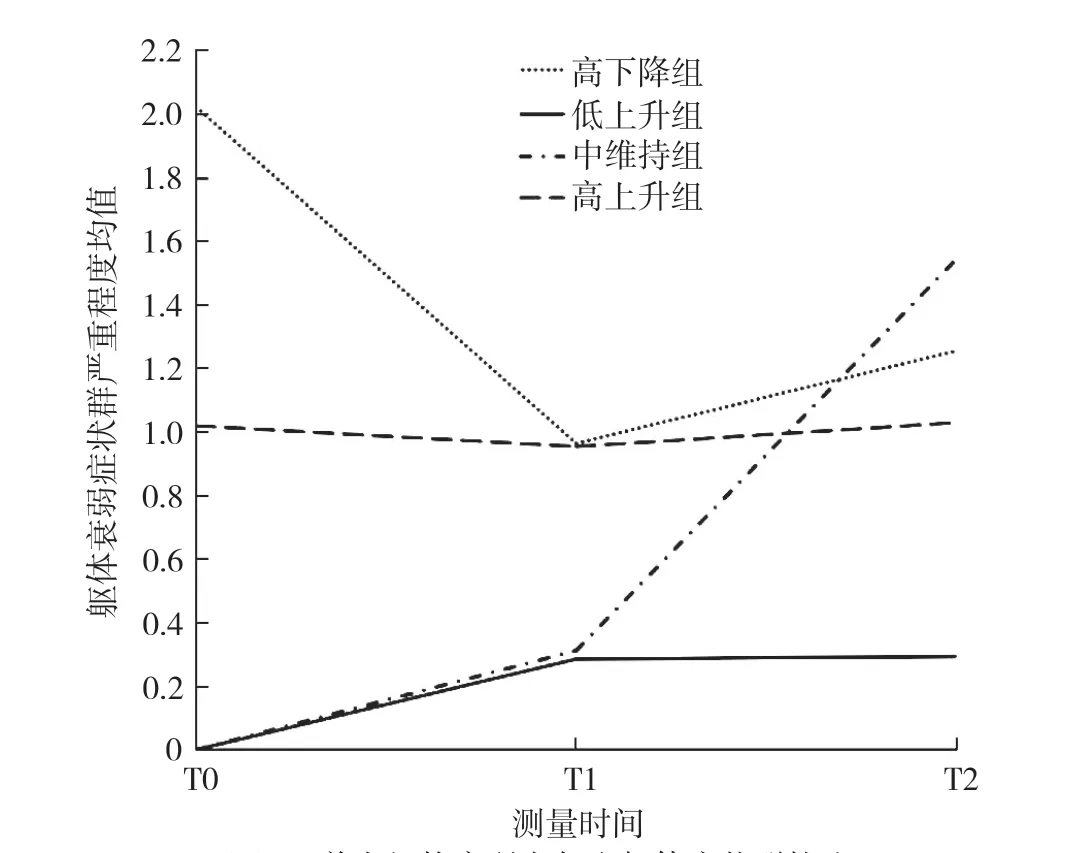
圖1 養老機構衰弱老年人軀體癥狀群軌跡Figure 1 Trajectories of somatic symptom clusters in frail elderly people in nursing homes
2.4 不同軀體癥狀群軌跡養老機構衰弱老年人的一般資料比較 不同軀體癥狀群軌跡養老機構衰弱老年人主要經濟來源、慢性病數量、服藥種類、過去1年應激史、自評健康狀況比較,差異有統計學意義(P<0.05),見表4。
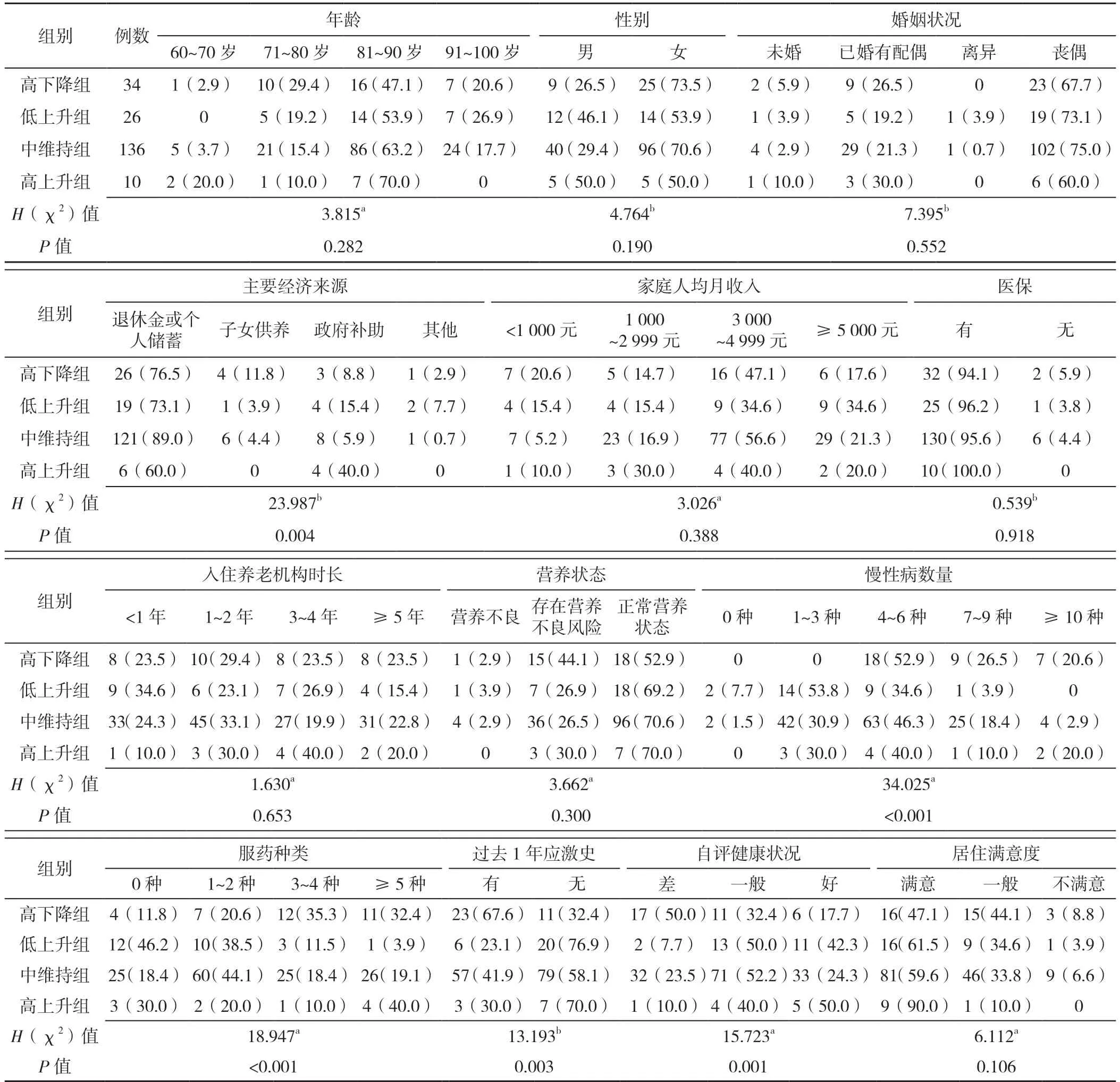
表4 不同軀體癥狀群軌跡養老機構衰弱老年人的一般資料比較〔n(%)〕Table 4 Comparison of general data in frail elderly people in nursing homes with different trajectories of somatic symptom clusters
2.5 養老機構衰弱老年人軀體衰弱癥狀群軌跡影響因素的多因素Logistic 回歸分析 以軌跡類別為因變量,以單因素分析中有統計學意義的變量為自變量,進行多因素Logistic 回歸分析。結果顯示慢性病數量、服藥種類是養老機構衰弱老年人軀體衰弱癥狀群嚴重程度的影響因素(P<0.05),見表5。
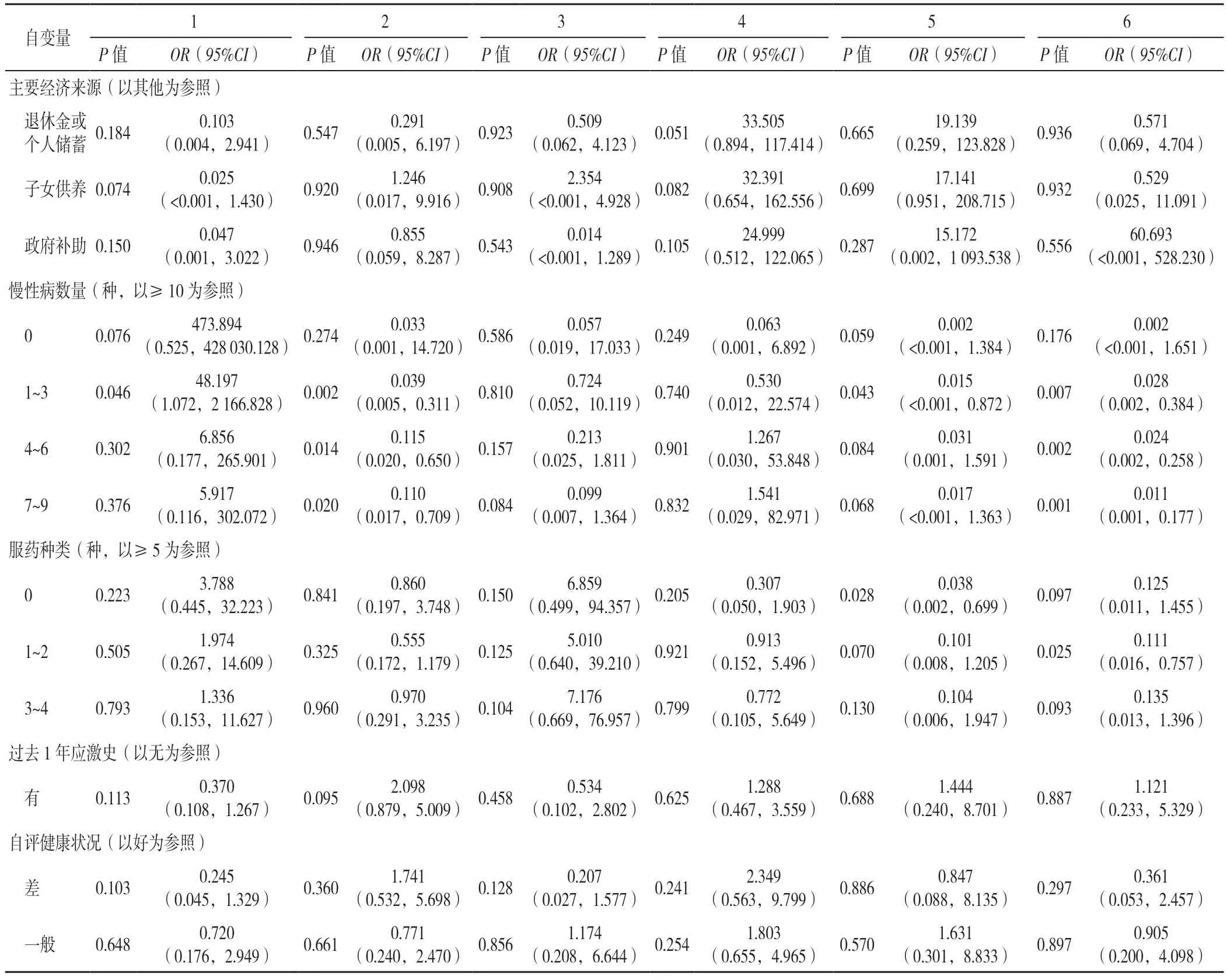
表5 養老機構衰弱老年人軀體衰弱癥狀群軌跡影響因素的多因素Logistic 回歸分析Table 5 Multivariate Logistic regression analysis of possible factors influencing somatic symptom cluster trajectories in frail elderly people in nursing homes
3 討論
3.1 養老機構衰弱老年人軀體癥狀群存在不同變化軌跡 本研究發現3 個時間點的軀體衰弱癥狀群內癥狀的組成和個數存在變化,其中神經系統癥狀群、能量不足癥狀群、呼吸道癥狀群、消化道癥狀群在3 個時間點持續存在,而衰老相關癥狀群存在于T0 和T1,T2 時新出現其他癥狀群;同時,通過LGMM 識別出4 條潛在軌跡,證明養老機構衰弱老年人軀體癥狀群存在差異,這與HOWREY 等[19]和HSU 等[20]的研究相似。“高下降”軌跡者占16.5%,該組老年人在T0 時經歷的癥狀最多,也最嚴重,初次調查6 個月后,軀體衰弱癥狀數量及程度明顯減輕,在T1 至T2 時又呈緩慢上升趨勢;值得注意的是,該組老年人的軀體衰弱癥狀雖然呈高下降趨勢,但其在3 個時間點中的癥狀最低程度仍高于其余三組。“低上升”軌跡者占12.5%,該組老年人的軀體癥狀嚴重程度較輕,在T0 至T1 時軌跡呈緩慢上升趨勢,T1 至T2 時軀體衰弱癥狀保持相對穩定。66.0%受訪者的癥狀軌跡呈“中維持”,表現為3 個時間點的軀體衰弱癥狀群嚴重程度均持續處于中高水平,且變化幅度較小。“高上升”軌跡占比最少(5.0%),表現為軀體衰弱癥狀群嚴重程度均值呈持續上升趨勢,且T1 至T2 時上升幅度較大。
上述結果表明,在養老機構中,絕大多數衰弱老年人的軀體衰弱癥狀嚴重程度持續處于中高水平,且個別老年人還可能出現短時間內的驟然上升。因此,養老機構醫護人員應盡早評估老年人的神經系統、能量不足、呼吸道、消化道及衰老相關等軀體癥狀群,根據不同的軀體癥狀軌跡及相關癥狀的嚴重程度篩查人群,并在早期給予針對性的干預措施。
3.2 養老機構衰弱老年人軀體癥狀群軌跡的影響因素分析
3.2.1 慢性病 本研究結果顯示,養老機構衰弱老年人慢性病數量多是“高下降”和“高上升”軌跡人群的獨立預測因素,即慢性病多是衰弱老年人軀體衰弱癥狀嚴重程度的危險因素,這與周巧學等[21]的研究相似。養老機構中的老年人多合并慢性病,如尹雨晴[22]所調查的養老機構中有85.3%的老年人罹患慢性病,以高血壓、糖尿病多見;在本研究中,69.4%的被調查者患有4~6種慢性病。MA 等[23]的研究結果顯示,老年人所患慢性病數量與衰弱的發生率呈正比,患≥5 種慢性病者的衰弱發生率是無慢性病者的50 倍。另有多項研究表明,多種慢性病共存是衰弱發生的重要因素[24-25],如心腦血管疾病、慢性阻塞性肺疾病、糖尿病等均可導致衰弱發生的風險增加[26]。各種慢性病往往伴隨軀體活動能力減弱[27]、疼痛[28]、認知功能障礙[4]等軀體癥狀,隨時間推移,各疾病癥狀間相互作用、相互促進,使疾病及癥狀進一步加重。此外,患慢性病數量越多則需服用的藥物可能越多,各藥物間相互作用或藥物的不良反應常造成皮膚瘙癢、腹脹、眩暈、注意力不集中等癥狀出現。故在本研究中,大部分老年人的軀體衰弱癥狀群嚴重程度呈“中等維持”軌跡[29]。綜上,應定期對養老機構中的衰弱老年人進行慢性病調查,在了解其現存疾病的種類、數量的基礎上,給予針對性的治療和護理,從而延緩軀體衰弱癥狀的發生、發展。本研究中有一小部分老年人軀體衰弱癥狀呈“高下降”軌跡,即隨著時間推移其癥狀嚴重程度逐漸減輕,原因可能為T0 時其慢性病處于相對嚴重階段,進入養老機構后得到了更好的照護,軀體癥狀減少或者減輕。
3.2.2 服藥種類 服藥種類多是“高上升”軌跡的獨立預測因素,服藥種類多的老年人軀體衰弱癥狀嚴重程度呈持續上升趨勢,且上升幅度逐漸增大。已有多項研究表明,用藥種類數與衰弱的發生率呈正相關[30-33],衰弱老年人服用多種藥的概率是非衰弱老年人的6 倍[34],而養老機構中大多數老年人都存在服用多種藥物的情況[35]。在本研究中,僅有19.8%的被調查者沒有服用藥物,有20.4%的被調查者服藥種類≥5 種,尤其以降壓藥、降糖藥、調脂類藥物居多。多重用藥后,患者常出現頭暈、頭痛、干咳、胃腸道不適等癥狀;用藥種類過多、用藥時間過長或藥物使用不當等還可引起多器官或系統損害[36];也可能增加老年人發生跌倒、功能障礙等不良結局的風險[37]。隨增齡,機體對藥物的轉化及代謝率下降,藥物不良反應增強。因此,在養老機構中的高齡老年人,更可能因為多重用藥導致更多軀體癥狀的出現或現存癥狀的加重,造成軀體衰弱嚴重程度呈“高上升”軌跡。綜上,機構醫務人員應對入住老年人的用藥情況有全面且具體的了解,合理制定用藥方案,保障用藥安全的同時,降低其經歷的軀體衰弱癥狀群,提高其生命及生活質量。
綜上,養老機構衰弱老年人同時經歷多種軀體癥狀,不同癥狀組合成癥狀群,不同時間點養老機構衰弱老年人軀體癥狀群內癥狀個數和組成不同,各癥狀的嚴重程度也不同,呈現“高下降”“低上升”“中維持”“高上升”4 種軌跡;慢性病多是“高下降”組和“高上升”組軌跡的影響因素,服藥種類多是“高上升”組軌跡的影響因素。養老機構醫護人員可根據判斷軀體嚴重程度的軌跡,針對衰弱老年人的具體情況,采取針對性的干預措施,以預防或者延緩軀體衰弱的發生、發展。本研究也存在一定局限性:(1)樣本量較小、研究對象均為成都市養老機構的老年人,樣本的代表性受到一定影響;(2)在隨訪過程中存在失訪(包括死亡),無法判斷失訪對象的軀體癥狀群走向,從而可能影響研究結果;(3)研究僅關注了人口社會學因素對衰弱老年人軀體癥狀的影響,未探討養老機構照護質量與衰弱老年人軀體癥狀群的關系,未來相關領域研究可從此處著手。
作者貢獻:吳晨曦進行文章的構思與設計、論文的撰寫;高靜負責研究的可行性分析、論文修訂,對文章整體負責、監督管理;廖琴負責研究的實施、數據處理、論文的撰寫;何佳麗進行數據整理、論文撰寫。
本文無利益沖突。

