育齡婦女停用宮內節育器后妊娠結局的隊列研究
沈立平,楊月華,潘林清,李寶霞,朱艷,龍馭云*,孫志明*
(1.江蘇省連云港市婦幼保健院計劃生育科,連云港 222000;2.江蘇省連云港市婦幼保健院科研處,連云港 222000;3.江蘇省衛生健康發展研究中心 國家衛生健康委計劃生育藥具不良反應監測中心,南京 210036)
宮內節育器(Intrauterine device,IUD)作為高效、長效、可逆的避孕措施,在我國乃至全球廣泛應用。隨著“全面二孩”“全面三孩”政策調整以后,很多使用IUD避孕的婦女有取器再生育的需求,但IUD可能引起子宮內膜局部炎癥反應和內膜損傷,取器后再生育時可能存在胚胎停育、胎盤植入、前置胎盤、繼發性不孕、不良妊娠結局等潛在風險[1-2]。由于子代的健康狀況越來越被重視,因此確認IUD取器后再生育是否增加流產、出生缺陷、早產、死胎等不良妊娠具有重要意義。本研究擬采用回顧性隊列研究探討IUD對育齡婦女妊娠結局的影響,以期為婦女取器后再生育提供指導。
資料與方法
一、研究對象
回顧性分析2016年1月至2018年12月在我院完成二孩生育者的臨床資料。
納入標準:(1)生育一孩后使用IUD 2個月以上者,或生育一孩后使用避孕套避孕者(從未使用過IUD);(2)均最終完成二孩生育。排除標準:(1)孕產保健系統檔案上“活產次數”填寫錯誤者;(2)既往有不孕不育病史者;(3)曾行絕育術、使用過避孕藥(針)、皮下埋植劑3個月以上者;(4)搬離原居住地、生活環境改變或有有毒有害物質接觸史者。根據避孕方式不同分為兩組:采用IUD避孕的為IUD組,采用避孕套避孕的為避孕套組。
本研究經江蘇省連云港市婦幼保健院倫理委員會批準。
二、研究方法
1.基本資料收集:收集納入對象的一般資料以及停用避孕措施后再次妊娠的結局指標:足月正常活產、自然流產、稽留流產、流產次數、發育異常引產、出生缺陷、死胎、第二胎分娩方式、二胎孕周、新生兒體重等。
2.質量控制:由業務素質高、責任心強的醫務人員在進行統一的專業培訓后查閱、摘錄相關信息,課題組專員注意核查各調查員收集的信息,對存在邏輯錯誤、缺失等問題及時質詢、核實、校正后再次錄入。
三、統計學方法
采用SPSS 19.0軟件進行數據統計學分析。計數資料用率(%)表示,組間比較采用卡方(χ2)檢驗;采用非條件多因素Logistic回歸分析IUD對育齡婦女妊娠結局的影響因素。P<0.05為差異有統計學意義。
結 果
一、兩組研究對象的一般資料比較
兩組間年齡、體質量指數(BMI)分布、第一胎分娩方式(子宮下段剖宮產、陰道分娩)、第一胎異常分娩結局、未使用IUD和避孕套前流產次數、妊娠期糖尿病(GDM)發生率比較均無顯著性差異(P>0.05),IUD組的妊娠期高血壓發生率顯著低于避孕套組(P<0.05)(表1)。
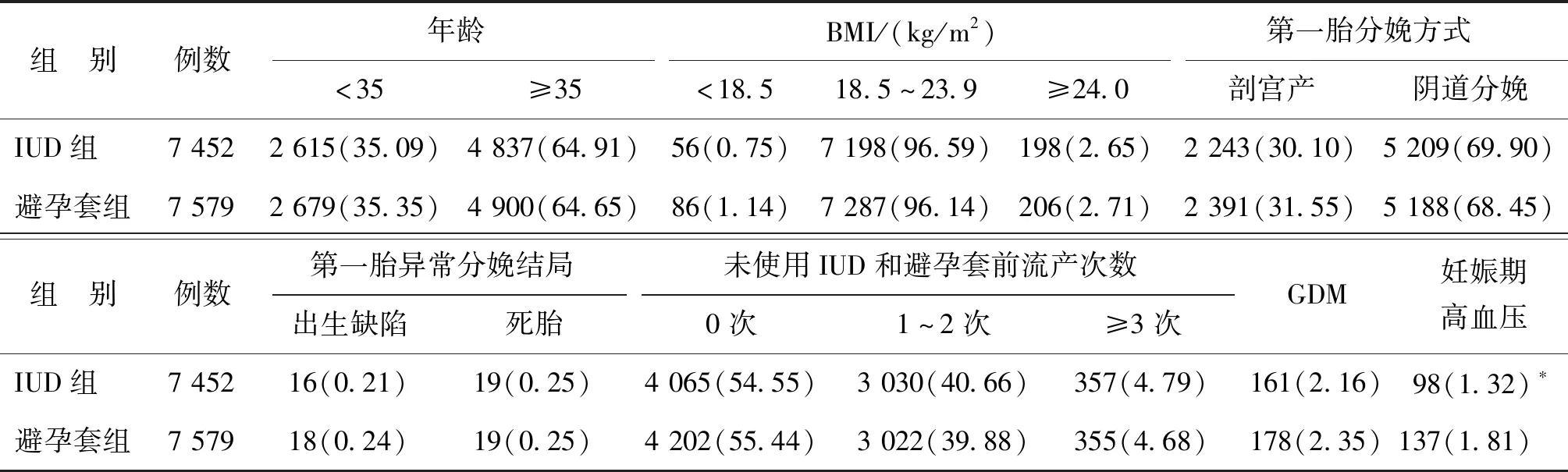
表1 兩組研究對象的一般資料比較[n(%)]
二、兩組研究對象的妊娠結局比較
停用避孕措施后,兩組間流產次數、第二胎分娩方式、自然流產、稽留流產、發育異常引產、出生缺陷、死胎發生率比較均無顯著性差異(P>0.05);IUD組的第二胎分娩孕周<37周、第二胎出生體重<2 500 g發生率顯著高于避孕套組(P<0.05),第二胎分娩孕周(37~41周和≥42周)發生率顯著低于避孕套組(P<0.05)(表2)。
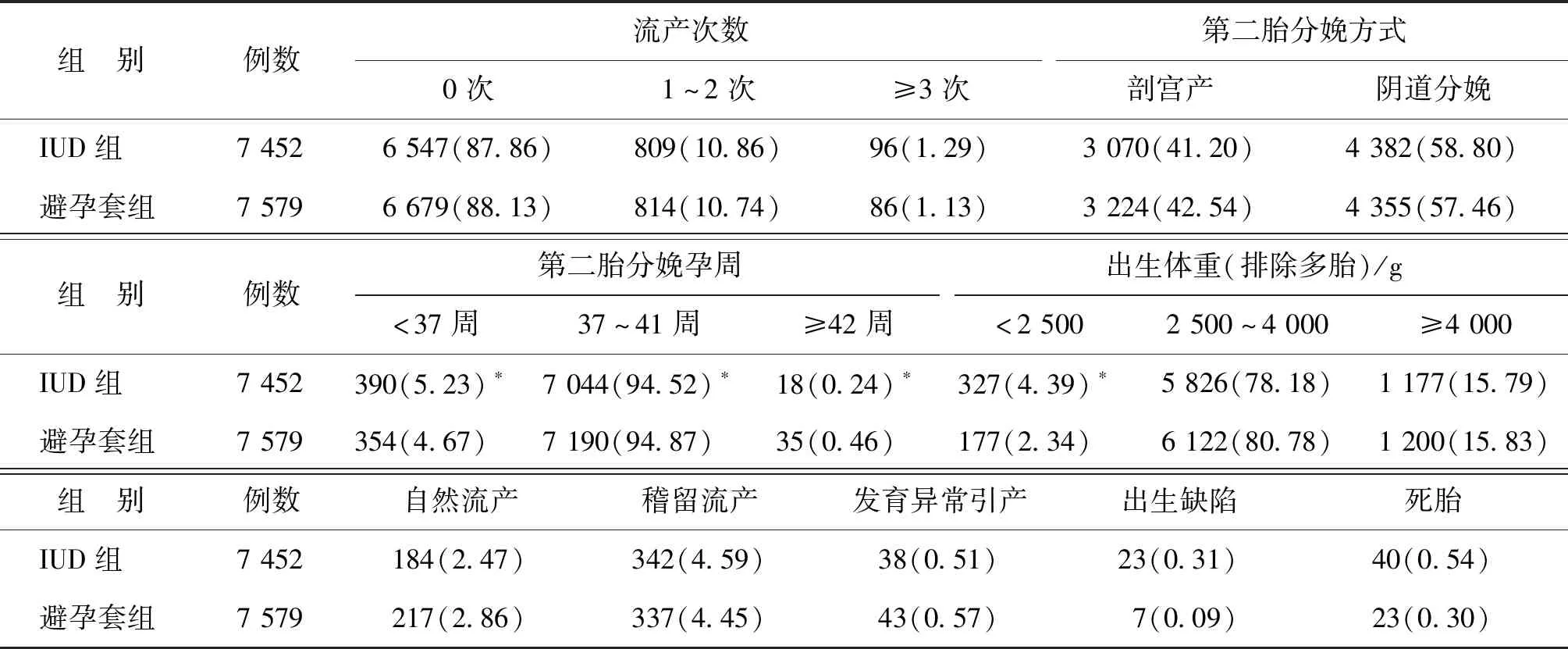
表2 停用避孕措施后兩組對象的妊娠結局比較[n(%)]
三、不同年齡段各IUD亞組間的妊娠結局比較
由于年齡和帶器時長均可能是妊娠結局的影響因素,因此,將IUD組又根據年齡分為<35歲和≥35歲兩個年齡段;根據IUD帶器時長分為3個亞組:<5年組、5~10年組和>10年組,分析各亞組取出IUD后再次妊娠時的妊娠結局情況。
在<35歲年齡段中,各IUD帶器時長亞組間流產、出生缺陷、死胎、早產、足月低體重兒、巨大兒發生率比較均無顯著性差異(P>0.05)(表3)。
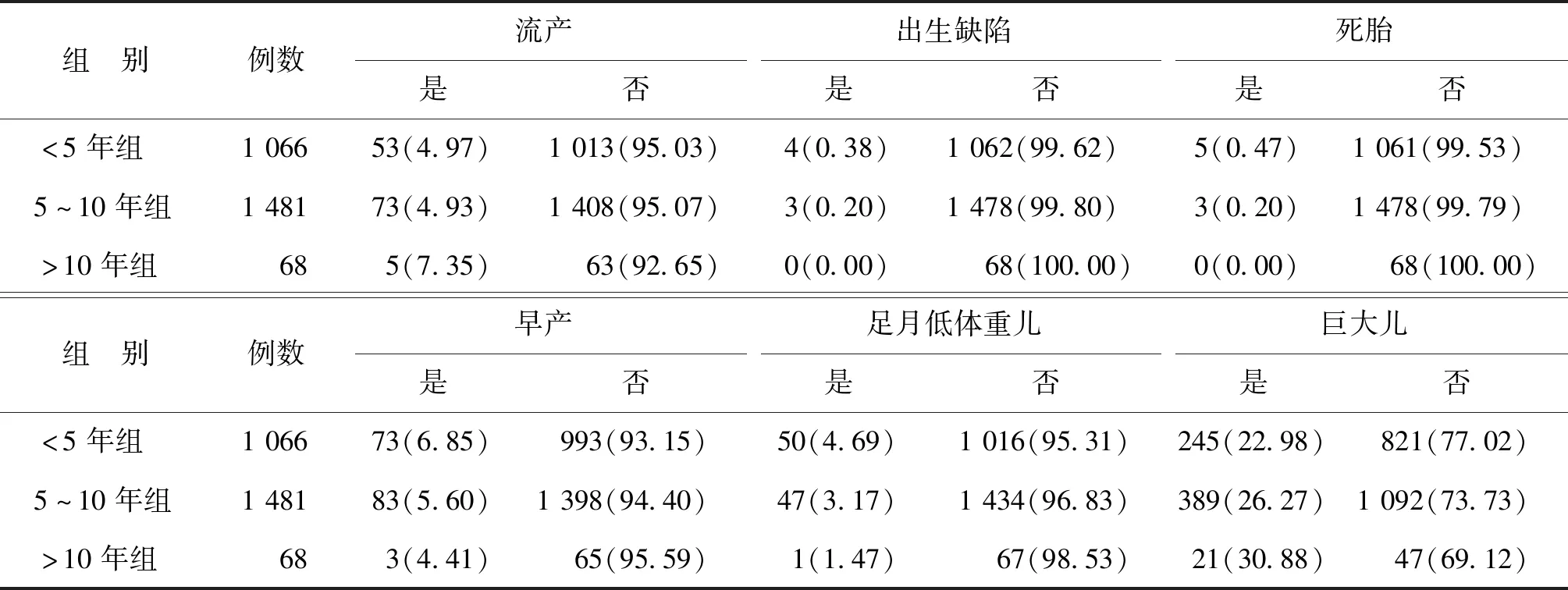
表3 <35歲各IUD帶器時長亞組間妊娠結局比較[n(%)]
在≥35歲年齡段中,各IUD帶器時長亞組間流產、出生缺陷、死胎、早產、足月低體重兒、巨大兒發生率比較均無顯著性差異(P>0.05)(表4)。

表4 ≥35歲各IUD帶器時長亞組間妊娠結局比較[n(%)]
四、妊娠結局的多因素Logistic回歸分析
以妊娠結局為因變量,以年齡、流產次數、GDM、妊娠期高血壓、BMI、是否使用IUD為自變量,進行多因素Logistic回歸分析。結果顯示,年齡[OR=1.054,95%CI(1.038,1.069),P=0.000],流產1~2次[OR=1.591,95%CI(1.377,1.840),P=0.000]、流產≥3次[OR=5.841,95%CI(4.914,6.944),P=0.000]、妊娠期高血壓疾病[OR=1.521,95%CI(1.060,2.183),P=0.041]和BMI≥24.0 kg/m2[OR=1.780,95%CI(1.376,2.301),P=0.000]是妊娠結局的危險因素,而是否使用IUD、GDM和BMI<18.5 kg/m2對妊娠結局無顯著影響(P>0.05)(表5)。
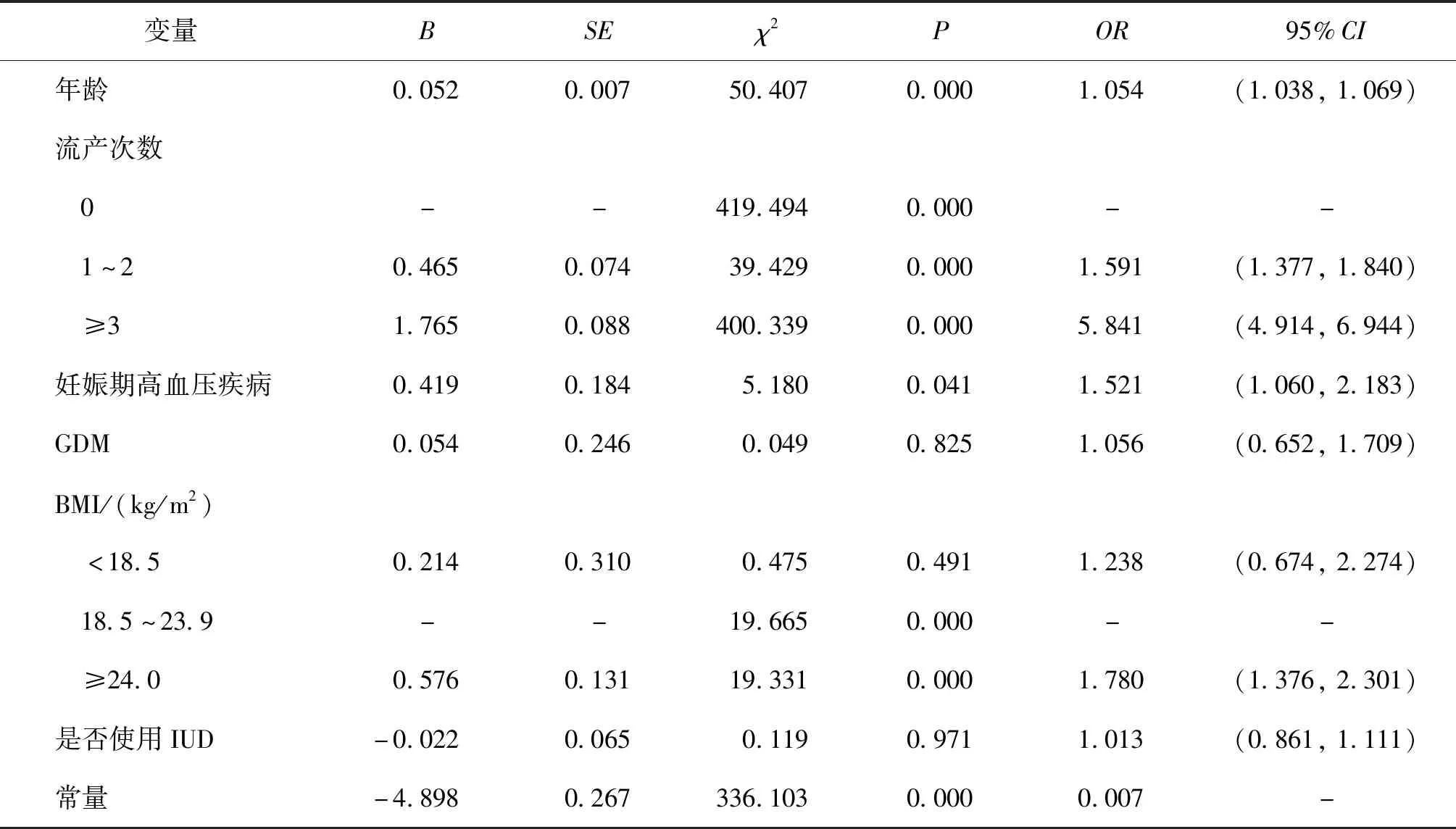
表5 妊娠結局的多因素Logistic回歸分析
討 論
我國約有1.2億婦女使用IUD避孕,占世界使用人數的60%以上[3]。產后放置IUD是一種有效、安全且高效可逆的避孕方法[4]。在我國生育政策調整后,小部分育齡婦女因各種社會因素表示不愿意改變生育意愿[5],但也有很多婦女有取出IUD再生育的意愿。IUD的生育安全性成為妊娠前咨詢的重要問題之一,因此,本研究采用回顧性隊列研究探討育齡婦女取出IUD后再生育的妊娠結局情況,為婦女取器后再生育和合理使用IUD提供指導。
有研究表明,育齡婦女在放置IUD期間易有痛經、子宮出血、感染、嵌頓、脫落、穿孔等不良反應[6-7],而機體的免疫功能與潛伏病毒的發生發展及轉歸密切相關[8],放置IUD后可能增加病毒感染的幾率。有研究發現,放置IUD后子宮異常出血患者的HPV感染率是未放置IUD正常婦女的4.687倍[9]。放置IUD后子宮內膜局部少許出血為人巨細胞病毒(HCMV)和單純皰疹病毒2(HSV-2)的激活提供了條件。鄭麗麗等[10]研究發現,放置IUD后,HCMV和HSV-2病毒的總感染率顯著升高(P<0.05)。潘穎等[11]研究發現持續存在的病毒感染與胎兒致畸顯著相關(P<0.05),可能影響子代健康。本研究結果顯示,IUD的使用對再生育時自然流產、稽留流產、發育異常引產、出生缺陷、死胎、第二胎分娩方式等妊娠結局無顯著影響(P>0.05),但對第二胎分娩孕周、二孩出生體重有顯著影響(P<0.05),其中,IUD組的過期妊娠(≥42 周)發生率顯著降低(P<0.05),而早產(<37周)及第二胎出生體重<2 500 g患兒發生率均顯著增加(P<0.05)。考慮其原因可能是由于銅離子及其腐蝕產物在宮腔內釋放造成子宮內膜損傷,影響局部細胞代謝功能,從而影響胎盤著床及功能,進而引發早產和低體重兒。以上結果提示,IUD的使用相對安全可靠,但要嚴格掌握臨床指征。有研究發現,IUD會增加子宮內膜炎、細菌性陰道炎的發生率[12-13],而細菌性陰道炎與未足月胎膜早破、早產及因早產或圍產期結局不良導致的新生兒后遺癥有關[14]。但也有研究結果顯示,IUD不增加細菌性陰道炎的發病率[15]。本研究結果發現,IUD帶器時長對早產、巨大兒、死胎、出生缺陷、異常流產發生率無顯著影響(P>0.05),提示IUD可安全使用。
本研究對妊娠結局行多因素Logistic回歸分析結果顯示,年齡是妊娠結局的危險因素,年齡每增加1歲,異常妊娠結局危險性增加1.054倍。流產次數是妊娠結局的危險因素,其中流產1~2次的人群異常妊娠結局危險性是流產0次的1.591倍,流產≥3次人群妊娠結局危險性是流產0次的5.841倍。妊娠期高血壓疾病是妊娠結局的危險因素,患有妊娠期高血壓疾病人群異常妊娠結局危險性是無妊娠期高血壓疾病人群的1.521倍。BMI≥24 kg/m2的人群發生異常妊娠結局的危險性是正常BMI人群的1.780倍。而GDM、BMI<18.5 kg/m2及是否使用IUD對妊娠結局無顯著影響(P>0.05)。王瑜等[16]研究發現,≥35歲婦女發生不孕和不良妊娠結局的風險高于<35歲婦女,本研究結果亦顯示隨著年齡的增加異常妊娠結局風險增加;而多次流產勢必會造成子宮內膜的損傷,發生繼發性不孕、自然流產、稽留流產、早產、死胎等異常結局,所以,高效避孕減少人流次數十分重要。目前,已知妊娠期高血壓疾病除了可能增加患高血壓、心臟病、子癇、大出血、失血性休克等疾病的風險,亦可能引發胎盤功能障礙,導致胎盤早剝、胎兒生長受限、早產、死胎、死產的發生,因此,規范產檢預防和控制妊娠期高血壓疾病至關重要。GDM患者妊娠期血糖控制不良會使發生死胎的風險顯著增加,但本研究結果顯示,GDM不是妊娠結局的獨立影響因素,原因可能是近年來隨著經濟文化水平的提高及產檢的規范性提高,GDM的預防、發生和控制均得到了規范的管理。肥胖可能導致多種疾病,其中肥胖型多囊卵巢綜合征可導致繼發性不孕和不良妊娠結局;本研究結果顯示肥胖增加異常妊娠結局的風險,因此孕前及孕期控制體重十分重要。而是否使用IUD亦不是影響妊娠結局的獨立影響因素,提示IUD可安全放心使用,造成異常妊娠結局的因素主要與產婦的年齡、流產次數及是否合并妊娠期高血壓疾病有關。
有研究發現,IUD放置年限對再次妊娠的妊娠結局無顯著影響[17]。但是,丁翠元等[18]研究發現,長期使用IUD可增加不良妊娠結局的發生率。本研究在排除年齡因素對妊娠結局影響的情況下,分別比較<35歲和≥35歲年齡段婦女不同帶器時長的妊娠結局發現,帶器時長對妊娠結局無顯著影響(P>0.05),再次驗證IUD的使用安全性,提示使用IUD避孕值得推廣,但要注意定期復查、規范使用。Kim等[19]研究發現,與正常婦女組相比,帶器妊娠組低體重兒的發生率顯著增加(P<0.05),同時新生兒Apgar評分顯著降低(P<0.05);因本研究缺少帶器妊娠至正常分娩的數據信息,有關帶器妊娠結局的研究有待進一步探討。有研究發現,取器后婦女再次妊娠時早產率顯著增加(P<0.05)[20];本文單因素分析結果與之一致。但本研究仍存在不足之處,如缺少放置IUD后是否增加子宮內膜息肉、輸卵管阻塞、宮腔粘連等方面的數據信息,以及女方是否存在排卵障礙、男方是否存在精子質量缺陷等數據資料。王玉楣等[21]認為放置IUD后婦女子宮內膜息肉發生率顯著低于無IUD者(P<0.05)。盧秀霞等[22]研究發現,放置IUD者的子宮內膜息肉、子宮內膜炎及子宮內膜癌的發生率與未放置IUD者相比無顯著差異(P>0.05)。子宮內膜息肉、子宮內膜炎、子宮內膜癌均可能間接造成子宮內膜損傷,最終導致異常妊娠結局的發生。但是,一項長達5年的隨機對照試驗研究發現,IUD對異常妊娠結局的發生無顯著影響(P>0.05)[23]。
綜上所述,育齡婦女停用IUD后的妊娠結局受到年齡、流產史、妊娠期高血壓疾病多種因素影響,但未發現IUD及帶器時長影響妊娠結局,故IUD取出后可以放心生育。

