標準大骨瓣開顱減壓術治療重癥顱腦損傷患者的效果分析
陳復起
河南西平縣中醫院神經外科 西平 463900
隨著我國交通運輸、建筑行業的快速發展,重癥顱腦損傷(severetraumatic braininjury, STBI)的發病率呈升高趨勢;STBI病情兇險,以腦水腫、顱內壓升高等為主要表現,一旦并發腦疝可損傷中樞神經系統功能,具有致殘、致死率高的特點,嚴重危及患者的生命安全[1-2]。故需及時實施開顱減壓手術治療,以挽救患者的生命[3]。本研究通過對行開顱減壓手術治療的120例STBI患者的臨床資料進行分析,以探討標準大骨瓣開顱減壓手術治療STBI患者的效果及安全性。
1 資料與方法
1.1一般資料回顧性分析2018-04—2021-08我院行開顱減壓手術治療的120例STBI患者的臨床資料。納入標準:(1)病史、臨床表現、頭顱CT檢查結果均符合《中國成人重型顱腦損傷大骨瓣開顱手術標準技術專家共識》中[4]關于重型顱腦損傷的診斷標準和手術指征。(2)入院時格拉斯哥昏迷量表(GCS)評分≤8分,血腫量>60 mL,中線結構移位>5 mm。(3)臨床資料完整。排除標準:(1)伴有凝血系統異常、免疫和內分泌功能障礙、嚴重心肺功能不全者。(2)合并多發傷、復合傷、感染性疾病等患者。(3)有神經系統功能異常史或腦部手術史者。按不同開顱減壓手術方法分為標準大骨瓣組(61例)和常規骨瓣組(59例)。 2組患者的基線資料差異無統計學意義(P>0.05),見表1。患者均簽署知情同意書。
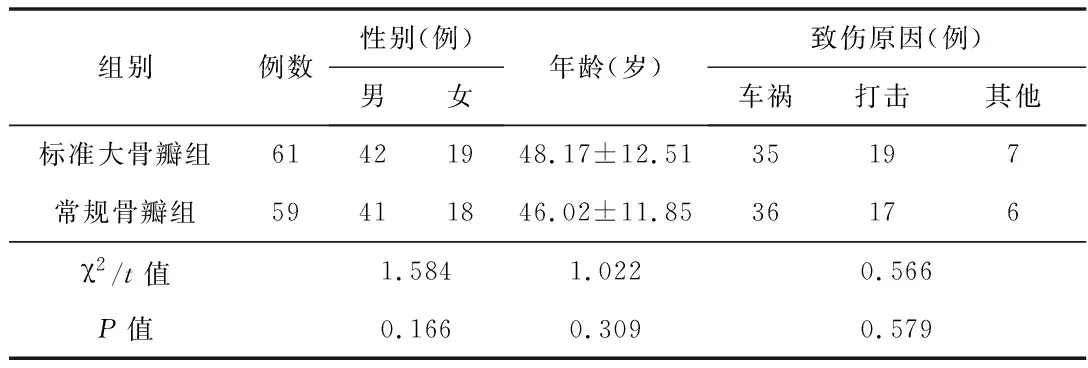
表1 2組患者的基線資料比較
1.2方法[5-6]術前均常規進行利尿、脫水等降低顱內壓治療。全麻,患者取仰臥位,頭偏向健側30°~45°,頭下墊枕,常規消毒、鋪巾。標準大骨瓣開顱減壓術:在患側耳屏前1cm的顴弓上緣做切口,從耳廓上方向后上方延伸到頂骨正中后向前至前額部發際下。向前外翻開頭皮瓣,游離骨瓣,于頂骨正中線矢狀竇處的顱骨上鉆5~6個孔,游離骨瓣、帶顳肌骨瓣,將骨瓣翻向顳側,做約12 cm×16 cm減壓窗(上界近矢狀竇旁,下界平顴弓,前界至額極,后界達乳突前方)。咬除蝶骨嵴,充分顯露蝶骨平臺,取出骨瓣。顳前部“T”形切開硬腦膜,暴露額葉、顳葉、頂葉、前顱窩及中顱窩,徹底清除血腫、止血。取顳肌筋膜或人工硬腦膜,減張縫合硬腦膜,放置引流管。接無菌引流裝置持續引流,結束手術。常規骨瓣開顱術:根據顱腦CT結果確定梗死、血腫部位,酌情實施顳頂瓣、額顳瓣、額瓣(馬蹄形切口)行開顱減壓術,骨窗面積6 cm×8 cm左右。清除血腫、切除壞死腦組織、止血,并進行內、外減壓。接無菌引流裝置持續引流,結束手術。2組患者術后均予以抗感染、降顱內壓等治療。
1.3觀察指標(1)統計術前,術后第1天、3天、7天的顱內壓。(2)采用美國國立衛生研究院卒中量表(NIHSS)[7]評價術前、術后1個月患者的神經功能:包括感覺、意識、共濟運動、面癱、語言表達能力、遠端肢體功能、構音障礙、等11條。重度為21~42分,中重度為16~20分,中度為5~15分,輕度為2~4分,近于正常為0~1。分值越高,表示神經功能缺損越重。(3)并發癥:遲發性血腫、腦膨出、創傷性癲癇、顱內感染、切口疝。(4)按格拉斯哥預后量表(GOS)評分評價生存情況[8]:5分為良好、4分為輕度殘疾、3分為重度殘疾、2分為植物生存、1分為死亡。
2 結果
2.1顱內壓術前2組患者的顱內壓差異無統計學意義(P>0.05);標準大骨瓣組術后第1天、3天、7天的顱內壓均低于常規骨瓣組,差異有統計學意義(P<0.05)。見表2。
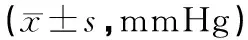
表2 2組患者手術前后的顱內壓比較
2.2神經功能術前2組患者的NIHSS評分差異無統計學意義(P>0.05);術后1個月2組患者的NIHSS評分均較術前顯著改善,其中標準大骨瓣組患者的改善效果優于常規骨瓣組,差異有統計學意義(P<0.05)。見表3。
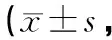
表3 2組患者手術前后NIHSS評分比較分)
2.3并發癥發生率標準大骨瓣組并發癥發生率低于常規骨瓣組,差異有統計學意義(P<0.05)。見表4。
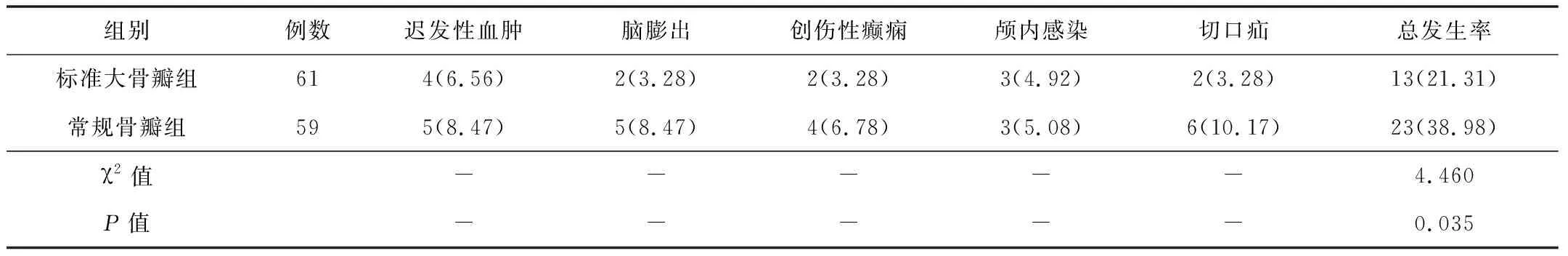
表4 2組患者并發癥發生率比較[n(%)]
2.4生存率標準大骨瓣組患者的生存率高于常規骨瓣組,差異有統計學意義(P<0.05)。見表5。

表5 2組患者的生存情況比較[n(%)]
3 討論
將GCS 作為判斷病情的依據,腦損傷可分為三種類型:輕型顱腦損傷患者的GCS評分為13~15分,傷后昏迷<20 min;中型顱腦損傷患者的GCS評分為9~13分,傷后昏迷20 min~6 h;STBI患者的GCS評分是3~8分,傷后昏迷>6 h,或在傷后24 h內意識惡化并昏迷>6 h[9]。由于STBI患者受到的外力巨大,故其病情較重、進展迅速、致殘及致死率較高,是神經外科臨床常見的急危重癥。及時實施手術清除顱內血腫和失活的腦組織、迅速降低顱內壓,以恢復腦組織的血流灌注,對改善STBI患者的預后至關重要。治療STBI的手術方法有多種,其中常規骨瓣開顱減壓手術和標準大骨瓣開顱減壓手術均可使顱內壓迅速降低而成為臨床最常用的兩種術式。
本研究通過病例對照分析,比較了常規骨瓣開顱減壓手術和標準大骨瓣開顱減壓手術治療STBI的效果。結果顯示,標準大骨瓣組患者術后1~7 d的顱內壓、術后1個月時的NIHSS評分、并發癥發生率均低于常規骨瓣組,患者的生存率高于常規骨瓣組。以上差異均有統計學意義,與李彥君等[9]的研究結果一致。充分體現了標準大骨瓣開顱減壓手術治療STBI的有效性和可行性。分析其主要原因為:(1)常規骨瓣開顱減壓手術雖可清除顱內血腫,但其減壓的區域主要局限于額顳瓣、顳頂瓣、額瓣,易引發持續性腦損害,因顱內壓短時間內反復增高,可出現腦膨出等一系列并發癥而提升病死率的風險[10-11]。(2)標準大骨瓣開顱減壓手術的減壓骨窗大,不但能充分清晰暴露手術視野,利于術者操作和對腦組織的保護,降低并發癥發生風險,并全面、徹底清除顱內血腫及失活的腦組織;而且可以迅速降低顱內壓,改善腦水腫及腦供血,進而提高患者神經功能,更利于提高預后效果及患者的生存率[12-13]。但須注意:由于標準大骨瓣開顱減壓手術的減壓骨窗面積較大,應采取措施預防發生顱內感染。同時合理把握手術時機,術中硬膜減張縫合時注意留有足夠的用于腦組織恢復的空間[14]。
綜上所述,標準大骨瓣開顱減壓手術可有效降低STBI患者的顱內壓,減少并發癥發生率,并可促進神經功能恢復和提高患者的生存率。

