腹腔鏡子宮肌瘤剔除術治療子宮肌瘤的療效觀察
黃珂 王明輝
河南開封市婦產醫院 開封 475000
子宮肌瘤由子宮平滑肌和結締組織組成,是女性生殖系統一種最常見的良性腫瘤,育齡期女性發病率較高。以月經異常、白帶增多、下腹部出現墜脹、疼痛和包快,以及不孕、早產、流產等為主要臨床表現。經腹子宮肌瘤剔除術 (transabdominal myomectomy,TAM)治療子宮肌瘤適應證廣,不受子宮肌瘤數量、位置、手術條件的限制,療效肯定且對患者生育能力保護性好;但其手術創傷大,術后恢復時間長。近年來,腹腔鏡子宮肌瘤剔除術(laparoscopic myomectomy,LSM)因其微創、高效等顯著優勢已成為子宮肌瘤的主要治療方式[1-2]。本研究擬通過病例對照分析,以探討LSM與 TAM的近期效果和對有生育要求患者自然妊娠率和成功分娩率的影響。報告如下。
1 資料與方法
1.1一般資料回顧性分析2018-12—2021-01我院收治的子宮肌瘤患者的臨床資料。納入標準:(1)術前均根據病史、體征和超聲等影像學檢查確診,并符合LSM與 TAM的指征[3];均由同一組醫生順利完成相關手術操作,并經術后病理學檢查證實。(2)臨床和隨訪資料完整。排除標準:(1)合并心、肝、腎等臟器嚴重疾病,以及神經、血液等系統功能障礙者。(2)伴有子宮頸癌、子宮內膜癌等惡性病變者。研究共納入符合上述標準的子宮肌瘤患者68例。根據不同的子宮肌瘤剔除方法分為LSM組和TAM組,每組34例。本研究所有患者均簽署知情同意書。
1.2手術方法術前均完善婦科專科檢查和血尿常規、超聲等檢查,明確子宮肌瘤位置、大小、數量等,排除手術禁忌證。術前12 h禁食、6 h禁水。LSM組[4]:氣管插管全身麻醉,患者取膀胱截石位, 常規消毒、鋪巾。 經臍部上緣作一弧形切口(長度約1.0 cm),插入氣腹針建立CO2氣腹,依次置入10 mm Trocar 和腹腔鏡,仔細觀察子宮肌瘤的位置、數目以及大小等,分別于左、右麥氏點處作長度約 5 mm 的切口,腔鏡下各置入1枚5 mm Trocar及相關手術器械。肌瘤基底部注入10 U縮宮素,單極電凝刀切開假包膜,鈍性分離肌瘤后用旋切器剔除。將切除的組織裝入標本袋內取出并送病理檢查,創面雙極電凝止血,縫閉瘤腔,徹底清洗腹腔。解除氣腹,退出腹腔鏡、器械和Trocar,逐一縫合戳孔。TAM組:硬膜外聯合腰麻下,通過臍下正中5~10 cm橫切口入腹,探查子宮肌瘤的位置、大小。直視下實施子宮肌瘤剔除術,手術程序參考文獻[5]。
1.3觀察指標(1)手術情況及術后臨床指標:手術時間、術中出血量、術后胃腸功能恢復時間和住院時間。(2)術后隨訪情況:并發癥發生率、肌瘤復發率,以及有生育要求患者的自然妊娠率和分娩成功率。
2 結果
2.1基線資料2組患者的基線資料差異無統計學意義(P>0.05),見表1。

表1 2組患者的基線資料比較
2.2手術情況及術后臨床指標2組手術過程順利,LSM組無中轉開腹病例。 LSM組手術時間和術后胃腸功能恢復時間、住院時間均短于TAM組,術中出血量少于TAM組,差異均有統計學意義(P<0.05)。見表2。

表2 2組患者的手術情況及術后臨床指標比較
2.3術后隨訪情況2組患者術后均獲12個月隨訪,其間LSM組患者并發癥發生率低于TAM組,差異有統計學意義(P<0.05)。 2組患者的肌瘤復發率、有生育要求患者(LSM組17例、TAM組18例)的自然妊娠率和成功分娩率差異均無統計學意義(P>0.05)。見表3。
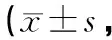
表3 2組患者隨訪情況比較分)
3 討論
子宮肌瘤的發病機制尚未完全明確,依據肌瘤青春期前少見、多發生于生育期婦女,以及患者絕經后出現肌瘤萎縮或消退等現象,提示其發生與女性性激素分泌異常和肌瘤組織局部對雌激素的高敏感性關系十分密切[6-7]。發病初期患者的臨床癥狀多不明顯,但隨著病情的發展,部分患者可出現月經不調和周期縮短、經量增多,以及下腹包塊、白帶增多和相應器官或組織受壓癥狀;黏膜下肌瘤還可引發不孕及流產;少數患者可發生肉瘤樣變[8-9]。因此,對月經量過多導致繼發性貧血、伴有嚴重腹痛、膀胱或直腸受壓引起相應癥狀、因肌瘤導致不孕或頻繁流產,以及肉瘤變可能性高者,應實施手術治療。應根據手術適應證、患者的年齡及其與家屬的意愿選擇合適術式。對于有保留子宮等生育意愿的患者,子宮肌瘤剝除術是首選的手術方法[10-11]。手術可經腹、陰道、宮腔鏡或腹腔鏡等途徑實施。隨著微創理念的發展,LSM因具有手術創傷小、出血少、對卵巢功能影響小、安全性高、更利于患者術后恢復等優勢,已成為治療子宮肌瘤的主流術式[10]。
本研究通過病例對照分析,探討了LSM與 TAM的近期效果和對有生育要求患者自然妊娠率和成功分娩率的影響。結果顯示,LSM與 TAM患者術后的肌瘤復發率及妊娠結局比較,差異均無統計學意義。說明2種術式均有較為理想的治療效果。但LSM組患者的手術時間、術中出血量,以及術后胃腸功能恢復時間、并發癥發生率和住院時間均優于TAM組,差異均有統計學意義。其原因在于:(1)腹腔鏡手術的切口較小,術中出血較少,能夠通過雙極電凝、超聲刀等方式徹底止血。故可降低機體的炎癥應激反應,穩定細胞炎癥因子。(2)可避免開腹手術過程中對腹(盆)臟器的干擾,有利于降低患者術后并發癥的發生率和促進早期康復,因此具有較好的臨床應用效果和安全性。
由于腹腔鏡手術需要應用旋切器剔除肌瘤,為進一步提高LSM的效果及安全性,術前需要嚴格把握腹腔鏡手術指征,盡可能排除子宮肉瘤或合并子宮內膜癌的患者。同時對于腹腔鏡子宮肌瘤剔除術中因瘤體較大而出現剔除肌瘤、止血困難的患者,應果斷中轉開腹手術[12]。
綜上所述,LSM和TAM治療子宮肌瘤均有良好的效果,其中LSM具有創傷輕、術后并發癥少、患者恢復快等優勢,在嚴格掌握手術適應證的前提下應作為首選手術。

