肺保護(hù)性通氣配合靜吸復(fù)合麻醉在小兒電子耳蝸植入術(shù)中的應(yīng)用效果及安全性
曾如筱,田 冶,劉曉梅
感音神經(jīng)性耳聾(severe sensorineural hearing loss,SNHL)是指耳蝸螺旋器出現(xiàn)障礙,無法將聲波轉(zhuǎn)變?yōu)樯窠?jīng)興奮正常傳入而引起的聽覺功能障礙、聽力減退,嚴(yán)重影響患兒正常生活。人工耳蝸(CI)植入術(shù)是目前治療重度和極重度SNHL的重要方法,可有效促進(jìn)患兒聽覺言語康復(fù)。但因患兒年齡小,術(shù)中血流動(dòng)力學(xué)穩(wěn)定性較易受到影響,且容易出現(xiàn)不同程度的麻醉并發(fā)癥。此外研究表明, 機(jī)械通氣誘發(fā)的肺損傷與較大的潮氣量有關(guān), 保護(hù)性肺通氣策略提出以降低潮氣量為主要措施。保護(hù)性通氣在術(shù)中的應(yīng)用可以防止肺損傷的發(fā)生。本研究探討肺保護(hù)性通氣配合靜吸復(fù)合麻醉在小兒CI植入術(shù)中的應(yīng)用效果及安全性。
1 對(duì)象與方法
1.1 對(duì)象 選取2019-10至2021-10解放軍總醫(yī)院第六醫(yī)學(xué)中心收治的接受CI植入術(shù)治療的重度和極重度SNHL患兒80例作為研究對(duì)象。納入標(biāo)準(zhǔn):(1)經(jīng)電子耳鏡、電測聽、聲導(dǎo)抗檢查等確診為SNHL,且符合《人工耳蝸植入工作指南》要求;(2)美國麻醉醫(yī)師協(xié)會(huì)(ASA)分級(jí)為Ⅰ或Ⅱ級(jí);(3)心理行為和精神智力發(fā)育正常;(4)無異常麻醉史;(5)家屬簽署知情同意書。排除標(biāo)準(zhǔn):(1)內(nèi)耳嚴(yán)重畸形;(2)聽神經(jīng)中斷或缺如;(3)合并重要臟器功能異常、凝血功能異常、哮喘者;(4)近15 d有上呼吸道感染者。采用隨機(jī)數(shù)字表法分為兩組,每組40例。觀察組男23例,女17例;年齡6~12月,平均(9.28±0.91)個(gè)月;體重6.48~12.87 kg,平均(10.85±1.07)kg;耳聾程度重度27例,極重度13例。對(duì)照組男22例,女18例;年齡6~12個(gè)月,平均(9.31±0.92)個(gè)月;體重6.47~12.89 kg,平均(10.87±1.08)kg;重度聾26例,極重度聾14例。兩組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(>0.05),具有可比性。本研究經(jīng)醫(yī)院倫理委員會(huì)審批通過。
1.2 方法 兩組均給予靜吸復(fù)合麻醉:術(shù)前1 d留置外周靜脈通道,入室后常規(guī)監(jiān)測心電圖、心率(HR)、平均動(dòng)脈壓(MAP)和血氧飽和度(SPO)等指標(biāo),靜脈注射舒芬太尼0.20 μg/kg+丙泊酚0.50~2.00 mg/kg+順式阿曲庫銨0.10 mg/kg,全麻誘導(dǎo)后行氣管插管,并行機(jī)械通氣。對(duì)照組配合常規(guī)通氣策略:吸入氧濃度50%,潮氣量10 ml/kg,呼吸頻率16次/min。觀察組配合肺保護(hù)性通氣策略:吸入氧濃度50%,潮氣量6 ml/kg,呼吸頻率16次/min,呼氣末正壓通氣(PEEP)5 cm HO,每30 min膨肺1次,膨肺壓力40 cm HO,持續(xù)10 s。術(shù)中吸入七氟烷2%~3%加泵注瑞芬太尼0.20 μg/(kg·min),并每小時(shí)追加順式阿曲庫銨0.10 mg/kg行麻醉維持,術(shù)畢在手術(shù)室內(nèi)拔管后送至麻醉恢復(fù)室,待麻醉后恢復(fù)改良(Aldrete)評(píng)分≥9分時(shí)送回病房。
1.3 觀察指標(biāo) (1)血流動(dòng)力學(xué)指標(biāo):記錄常規(guī)通氣策略/肺保護(hù)性通氣策略前(T)和后30 min(T)的血流動(dòng)力學(xué)指標(biāo)變化,包括HR、MAP和SPO。(2)應(yīng)激指標(biāo):采集兩組患者治療前后的動(dòng)脈血、靜脈血各3 ml,采用全自動(dòng)血液分析儀檢測氧化應(yīng)激指標(biāo)丙二醛(MDA)、超氧化物歧化酶(SOD)水平。(3)麻醉蘇醒后不良反應(yīng):包括肺部感染、惡心嘔吐、呼吸抑制、低氧血癥等。
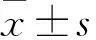
2 結(jié) 果
2.1 血流動(dòng)力學(xué)比較 T時(shí),兩組HR、MAP和SPO差異無統(tǒng)計(jì)學(xué)意義,T時(shí),兩組HR、MAP和SPO均降低,且觀察組均低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(<0.05,表1)。
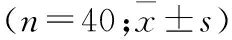
2.2 氧化應(yīng)激反應(yīng)比較 治療后觀察組MDA水平顯著低于對(duì)照組,SOD水平顯著高于對(duì)照組,差異均有統(tǒng)計(jì)學(xué)意義(<0.05,表2)。
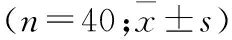
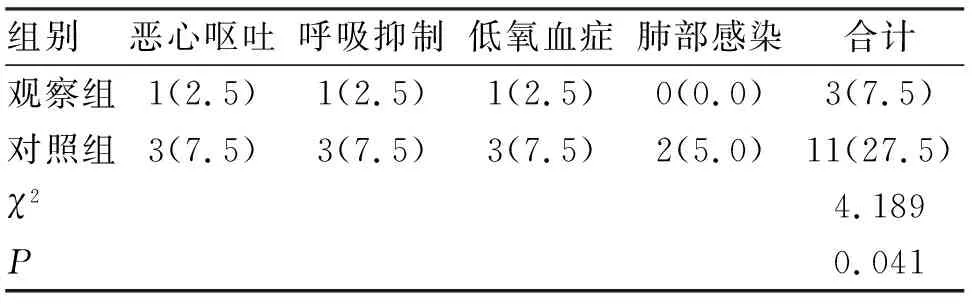
2.3 麻醉蘇醒后不良反應(yīng)比較 麻醉蘇醒后,不良反應(yīng)主要包括:惡心嘔吐、呼吸抑制、低氧血癥、肺部感染。觀察組麻醉蘇醒后不良反應(yīng)率(7.5%)低于對(duì)照組(27.5%),差異有統(tǒng)計(jì)學(xué)意義(<0.05,表3)。
3 討 論
近年來,隨著新生兒聽力篩查的普及和聽力診斷技術(shù)的進(jìn)步,越來越多的SNHL患兒被發(fā)現(xiàn)。CI是一種電子裝置,其可由體外言語處理器將機(jī)械聲信號(hào)轉(zhuǎn)換為電信號(hào),并可通過植入體內(nèi)的電極系統(tǒng)直接興奮聽神經(jīng)而發(fā)揮重建或恢復(fù)聽覺功能的作用。近年來,隨著CI裝置可靠性的提高和植入術(shù)的進(jìn)步,CI植入術(shù)已成為治療重度和極重度SNHL患兒的唯一途徑,可有效促進(jìn)聽力損失患兒言語交流及聽力能力恢復(fù)。但嬰幼兒年齡小,肺功能尚未發(fā)育完全,靜吸復(fù)合麻醉下長時(shí)間行CI植入術(shù)較易引起血流動(dòng)力學(xué)波動(dòng)和術(shù)后并發(fā)癥,因此如何提高麻醉有效性和安全性成為臨床亟需解決的難題。
全麻誘導(dǎo)期間插管后行機(jī)械通氣短時(shí)間內(nèi)會(huì)出現(xiàn)肺不張和肺內(nèi)分流,造成功能殘氣量降低,體內(nèi)氧儲(chǔ)量減少。既往為了保障有效通氣常強(qiáng)調(diào)給予足夠的潮氣量及每分鐘通氣量,但該通氣模式較易引起肺泡容積過大,氣道壓過高,肺泡毛細(xì)血管屏障損傷等而影響肺功能,從而加重機(jī)體應(yīng)激反應(yīng),進(jìn)一步影響術(shù)中血流動(dòng)力學(xué)的穩(wěn)定性,影響麻醉和手術(shù)安全性。肺保護(hù)性通氣策略是指給予較小的潮氣量,一定水平的PEEP,并輔以間斷性肺復(fù)張策略使萎陷的肺泡重新開放,該通氣模式可有效維持肺呼氣末的容積,促使塌陷的肺復(fù)張,并可增加功能殘氣量,從而改善肺的順應(yīng)性和氧合功能,保護(hù)肺功能,維持血流動(dòng)力學(xué)穩(wěn)定,并減少麻醉相關(guān)不良反應(yīng)。本研究中,T時(shí)兩組HR、MAP和SPO均降低,且觀察組均低于對(duì)照組,同時(shí),觀察組麻醉蘇醒后不良反應(yīng)率低于對(duì)照組,提示重度和極重度SNHL患兒在行CI植入術(shù)中給予肺保護(hù)性通氣配合靜吸復(fù)合麻醉可維持血流動(dòng)力學(xué)穩(wěn)定,并減少麻醉蘇醒后惡心嘔吐、呼吸抑制、低氧血癥等不良反應(yīng)的發(fā)生,不僅患兒的應(yīng)激反應(yīng)更小,同時(shí)安全性更高,使患兒獲益。
綜上所述,肺保護(hù)性通氣配合靜吸復(fù)合麻醉可維持小兒CI植入術(shù)中的血流動(dòng)力學(xué)穩(wěn)定,并降低患兒的應(yīng)激反應(yīng)水平,減少麻醉蘇醒后不良反應(yīng)的發(fā)生,安全可靠,值得推廣。

