結直腸癌患者腹腔鏡根治術后并發(fā)腸外瘺的影響因素
柳永亮 馮馳 徐凱
河南平輿縣人民醫(yī)院普外科 平輿 463400
近年國內研究數(shù)據(jù)顯示,結直腸癌發(fā)病率排序女性為第4位,男性為第5位,結直腸癌手術治療效果確切;隨著技術設備的飛速發(fā)展、腹腔鏡的更新?lián)Q代,以及手術器械的不斷創(chuàng)新,雖然腹腔鏡結直腸癌手術治療結直腸癌成為主流術式,其效果和安全性亦得到認可,但其并發(fā)癥發(fā)生率和30 d的病死率與開放手術相比并無顯著差異[1-2]。其中腸外瘺是術后常見的并發(fā)癥之一,可導致患者內外環(huán)境失衡、感染,甚至病死等嚴重后果[3]。因此,本研究擬分析和總結影響結直腸癌腹腔鏡根治術后發(fā)生腸外瘺的因素,以期為采取針對性防范措施,提升治療效果和改善患者的預后提供一定參考。
1 資料與方法
1.1一般資料回顧性分析2018-02—2021-02于平輿縣人民醫(yī)院行腹腔鏡根治術的84例結直腸癌患者的臨床資料。納入標準:(1)均符合結直腸癌的相關診斷標準[4],并經血常規(guī)、尿常規(guī)、大便常規(guī)等實驗室檢查,以及結腸鏡病理學檢查結果確診。(2)均在本院成功實施擇期腹腔鏡結直腸癌根治術,預計生存期≥3個月。排除標準:(1)術前發(fā)現(xiàn)遠處臟器轉移者,或并發(fā)腸梗阻、穿孔需緊急手術的患者。(2)合并其他部位惡性腫瘤的患者。男46例,女38例;年齡(59.89±3.14)歲(范圍:45~70歲)。結腸癌34例,直腸癌50例。
1.2方法
1.2.1 臨床資料采集分析方法 相關調查人員均經統(tǒng)一培訓后,設計基線資料填寫問卷(Cronbaach’s為0.820),統(tǒng)計患者的性別(男、女)、年齡、腫瘤TNM分期[5](Ⅰ期、Ⅱ期、Ⅲ期)、腹部手術史(有、無)、手術時間、術中出血量、分破腸壁(是、否)、引流管過硬(是、否)等。
1.2.2 術后發(fā)生腸外瘺的判定及分組方法 術后7~10 d,患者出現(xiàn)局限性腹膜炎、腹腔內膿腫,或腹壁切口和引流管內出現(xiàn)腸內容物;經消化道鋇餐造影發(fā)現(xiàn)造影劑由吻合口漏出,即診斷為腸外瘺。將此類患者納入發(fā)生組,反之納入未發(fā)生組。
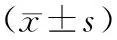
2 結果
2.1基線資料納入的84例患者中,發(fā)生組18例(21.43%),未發(fā)生組66例(78.57%)。發(fā)生組中患者的分破腸壁及引流管過硬的比率高于未發(fā)生組,差異有統(tǒng)計學意義(P<0.05);2組患者的其他資料差異均無統(tǒng)計學意義(P>0.05)。見表1。

表1 2組患者的基線資料比較
2.2術后并發(fā)腸外瘺的Logistic回歸分析將表1中比較差異有統(tǒng)計學意義的變量納入自變量并賦值,見表2;將術后并發(fā)腸外瘺情況作為因變量(發(fā)生=“1”,未發(fā)生=“0”)。經Logistic回歸分析結果顯示,分破腸壁、引流管過硬是結直腸癌患者腹腔鏡根治術后并發(fā)腸外瘺的影響因素(OR>1,P<0.05)。見表3。

表2 自變量賦值表

表3 結直腸癌患者腹腔鏡根治術后并發(fā)腸外瘺影響因素的Logistic回歸分析結果
3 討論
2015年我國大陸地區(qū)結直腸癌新發(fā)病42.92萬例,日均發(fā)病11 759例[6]。目前臨床對結直腸癌患者是以外科手術為主的綜合干預作為治療原則,完整腸系膜切除術(complete mesocolic excision,CME)是有效的手術方式[7]。傳統(tǒng)開腹手術具有切口長、創(chuàng)傷大、術后胃腸功能恢復慢等缺點;與之比較,腹腔鏡根治術具有對腹腔胃腸等組織干擾輕、患者應激反應程度小、并發(fā)癥少,以及患者術后恢復快等優(yōu)點,已成為治療結直腸癌的常用手術方式[8]。由于結直腸癌患者的高齡傾向和復雜的生物力學行為,患者常存在營養(yǎng)不良、腸梗阻、心理障礙等問題,導致術后并發(fā)癥風險高,對其術后康復的效果產生嚴重不利影響。其中以腸外瘺較為嚴重,可導致腹腔感染及多器官功能衰竭,往往需再次甚至多次手術治療,甚至危及患者的生命[9]。因此,明確結直腸癌腹腔鏡術后發(fā)生腸外瘺的影響因素尤其重要。
本研究中18例術后發(fā)生腸外瘺。其中分破腸壁及引流管過硬的比率高于未發(fā)生組;進一步經Logistic回歸分析結果顯示,分破腸壁、引流管過硬是結直腸癌腹腔鏡根治術后并發(fā)腸外瘺的影響因素。分析原因可能為:(1)分破腸壁。結直腸的解剖層面較為復雜、手術又涉及多個毗鄰器官和重要血管,不但增加了結直腸癌腹腔鏡根治術的手術難度,而且在分離時容易造成腸壁損傷。若未發(fā)現(xiàn)進行修補,或發(fā)現(xiàn)后即便進行了修補,基于結直腸的解剖學特征和腸腔內存在大量致病菌,故術后易引起腸外瘺[10]。(2)引流管過硬。結直腸癌腹腔鏡根治術一般需要在吻合口附近放置1~2個引流管,術后持續(xù)負壓引流4~5 d。既可避免腹腔內液體聚積引發(fā)感染,又便于觀察吻合口愈合情況[11]。若留置的引流管過硬,可能會對局部腸壁造成壓迫,使腸壁出現(xiàn)缺血壞疽導致腸外瘺[12]。
綜上所述,結直腸癌腹腔鏡根治術后發(fā)生腸外瘺主要受分破腸壁及引流管過硬的影響,臨床應采取針對性措施,以降低術后腸外瘺的發(fā)生風險,使患者最大程度受益。需注意,影響腹腔鏡結腸癌根治術后發(fā)生腸外瘺因素是多方面的,本研究未涉及腹腔鏡結腸癌根治術的具體手術方式、手術入路、患者的并存疾病等因素。因此,今后尚需進一步開展前瞻性、大樣本、多中心的隨機對照臨床研究予以證實。

