重型顱腦損傷患者急性期血小板分布寬度和顱內壓參數對近期預后不良的預測價值
姚 亮 張旭輝
江蘇省宜興市人民醫院神經外科,江蘇宜興 214200
創傷性顱腦損傷(traumatic brain injury,TBI)是由于各種直接或間接的暴力因素作用于頭部而引起腦組織的損傷,其進展快、并發癥多且致死率較高[1]。目前,隨著經濟的發展與交通方式的改變,TBI的發生率也逐年上升,TBI已成為神經外科常見病及多發病,已經成為嚴重的公共衛生問題[2]。隨著當前的醫療技術發展,治療TBI患者的綜合診斷策略不斷進步,其臨床結局有了較好的改善,但重型顱腦損傷(severe traumatic brain injury,STBI)患者的預后情況依然不佳[3]。而早期有效的預測預后方式對STBI患者的治療方案選定與療效評估均具有重要意義。持續有創顱內壓(intracranial pressure,ICP)監測能較準確地反映顱內壓力,已被廣泛地應用于神經外科中STBI患者的臨床管理中。STBI患者術后在神經外科重癥監護室(Neurosurgery intensive care unit,NICU)進行進一步的監護治療,其中的鎮靜、鎮痛治療均會影響患者的意識判斷,而ICP監測可以及時反映及預警危險情況,為相應治療提供有效依據,且對于預后具有一定的預測價值[4]。而血小板相關參數對于STBI患者預后也具有一定應用價值。本研究納入50例STBI患者,對其血小板相關參數、ICP相關參數及相應資料進行研究,探討其與STBI患者近期預后不良的相關性,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2018年1月至2021年1月宜興市人民醫院神經外科收治的STBI患者,納入標準:①年齡18~65歲;②經臨床診斷、頭顱CT檢查證實為重型顱腦損傷患者;③受傷至入院時間≤12 h;④格拉斯哥昏迷評分(Glasgow coma score,GCS)[5]≤8分;⑤入院行ICP監護者。排除標準:①存在顱內感染;②既往有顱腦及神經系統疾病史;③合并心、肝、肺、腎等重大器官基礎疾病;④有嚴重的高血壓、糖尿病者;⑤存在凝血功能異常者。共選取50例,其中男29例,女21例;年齡19~65歲,平均(45.62±17.57)歲;受傷至入院時間2~12 h,平均(7.54±2.78)h;入院時平均GCS評分(6.34±1.62)分。本研究已通過本院醫學倫理委員會審核與批準。
1.2 方法
所有受試者入院后根據患者的顱腦損傷情況,行相應的開顱手術,并進行心電監護、ICP探頭置入術、吸氧、控制血壓、維持水電解質和酸堿平衡、營養支持等對癥治療。根據患者具體病情實施開顱血腫清除術治療,術中依據患者腦水腫情況決定是否實施額顳頂部標準大骨瓣減壓和/或內減壓,之后給予相關的臨床治療方案。
1.3 觀察指標及評價標準
收集并記錄患者的年齡、性別、入院時GCS、受傷至入院時間、是否合并腦疝,收集患者入院時抽血檢查的血小板計數(platelet count,PLT)、血小板分布寬度(platelet distribution width,PDW)等參數資料,記錄ICP探頭置入術后,ICP初壓,隨后記錄患者在NICU期間,連續24 h記錄患者ICP、波幅(amplitude,AMP)、壓力波幅相關性指數(regression of amplitude and pressure,RAP),排除原始數據中的異常值(如翻身、躁動、吸痰嗆咳等情況導致的異常值),統計患者入住NICU時期內的有效數據均值,之后記錄患者入住NICU時長、ICP監測時間、住院期間平均GCS與住院期間GOS評分[6]等。并根據患者住院期間的GOS評分將患者進行預后評估,分為預后不良組(GOS Ⅰ~Ⅱ級)和預后良好組(GOSⅢ~Ⅳ級)。敏感度=真預后不良例數/(真預后不良+假預后良好)例數×100%;特異度=真預后良好例數/(真預后良好+假預后不良)例數×100%。
1.4 統計學方法
采用SPSS 21.0統計學軟件對數據進行分析,計量資料用均數±標準差()表示,行t檢驗,計數資料用[n(%)]表示,行χ2檢驗,利用多元logistic回歸分析對于影響患者預后不良的獨立影響因素,采用受試者工作特征(receiver operating characteristic,ROC)曲線來評估急性期PDW、ICP初壓值、RAP對于患者近期預后不良的預測價值。P< 0.05為差異有統計學意義。
2 結果
2.1 影響STBI患者預后不良的單因素分析
結果顯示,預后良好組患者性別、年齡、入院時GCS、受傷至入院時間、入住NICU時長、ICP監測時間、PLT與預后不良組患者比較,差異無統計學意義(P> 0.05);而預后良好組患者住院期間平均GCS、是否合并腦疝、PDW、ICP初壓、ICP均值、AMP、RAP與預后不良組比較,差異有統計學意義(P< 0.05),見表1。
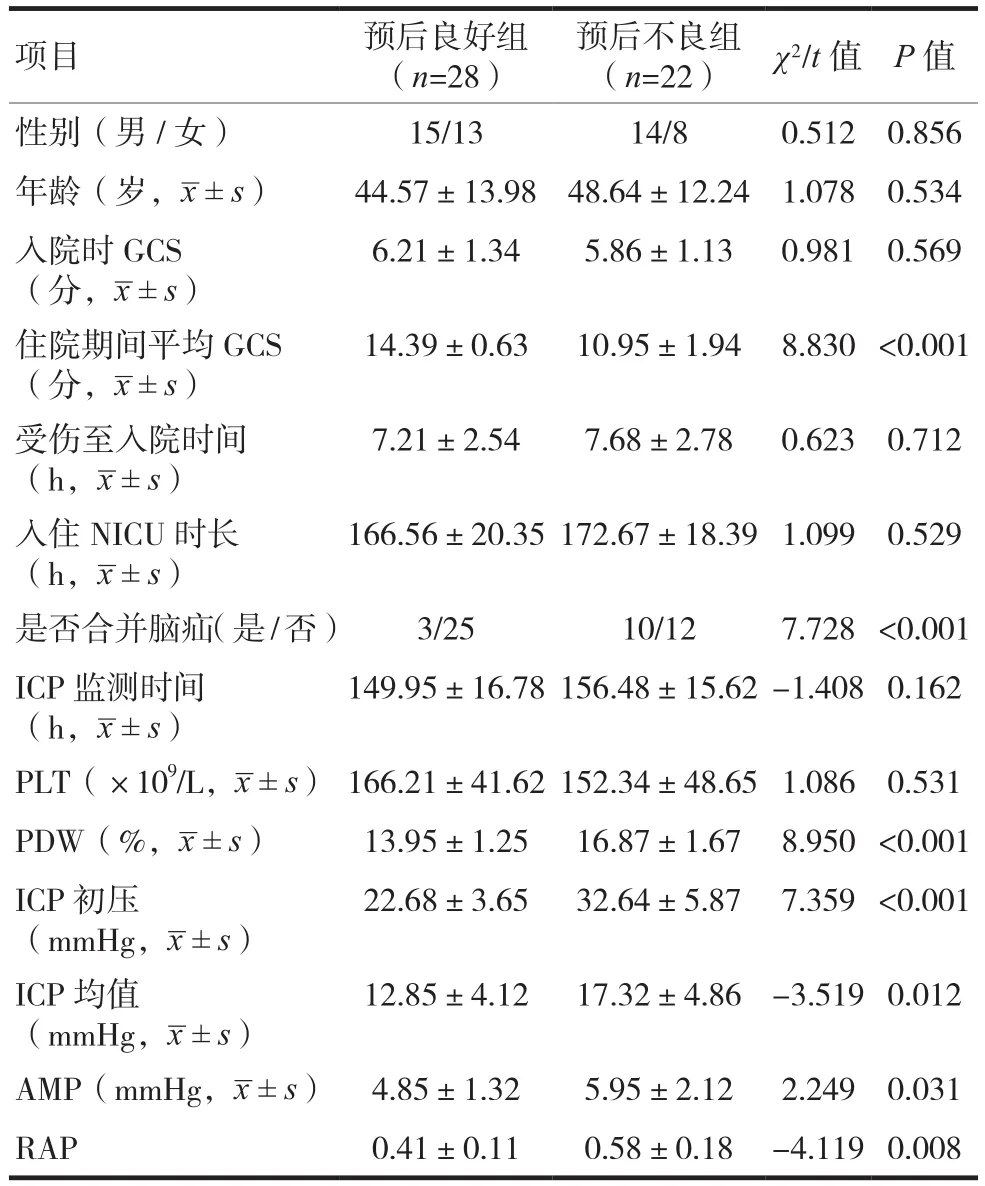
表1 影響STBI患者預后的單因素分析
2.2 影響STBI患者預后不良的多因素分析
多因素logistic分析結果顯示,患者住院期間平均GCS、合并腦疝、PDW、ICP初壓、ICP均值、AMP、RAP均為影響STBI患者預后的獨立危險因素(P< 0.05),見表2。
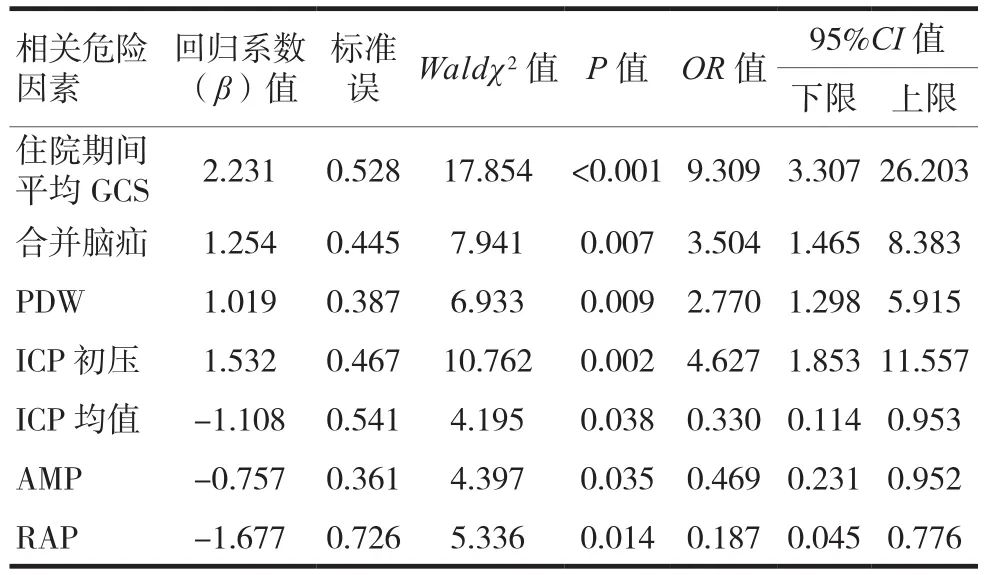
表2 影響STBI患者預后的多因素logistic分析
2.3 急性期PDW、ICP初壓及RAP對預后不良的預測價值
ROC曲線分析結果:急性期PDW曲線下 面積(AUC)為 0.935(95%CI:0.874~0.997),以PDW≥14.94%為最佳預測截斷值,其約登指數為0.673,預測不良敏感度為88.7%,特異度為78.6%;ICP初壓值的AUC為0.925(95%CI:0.857~0.994),以ICP初壓值≥27.46 mmHg(1 mmHg=0.133 kPa)為最佳預測截斷值,其約登指數為0.701,預測不良敏感度為77.3%,特異度為92.9%;RAP的AUC為0.787(95%CI:0.651~ 0.922),以 RAP ≥ 0.53為最佳預測截斷值,其約登指數為0.529,預測不良敏感度為63.6%,特異度為89.3%,見圖1。
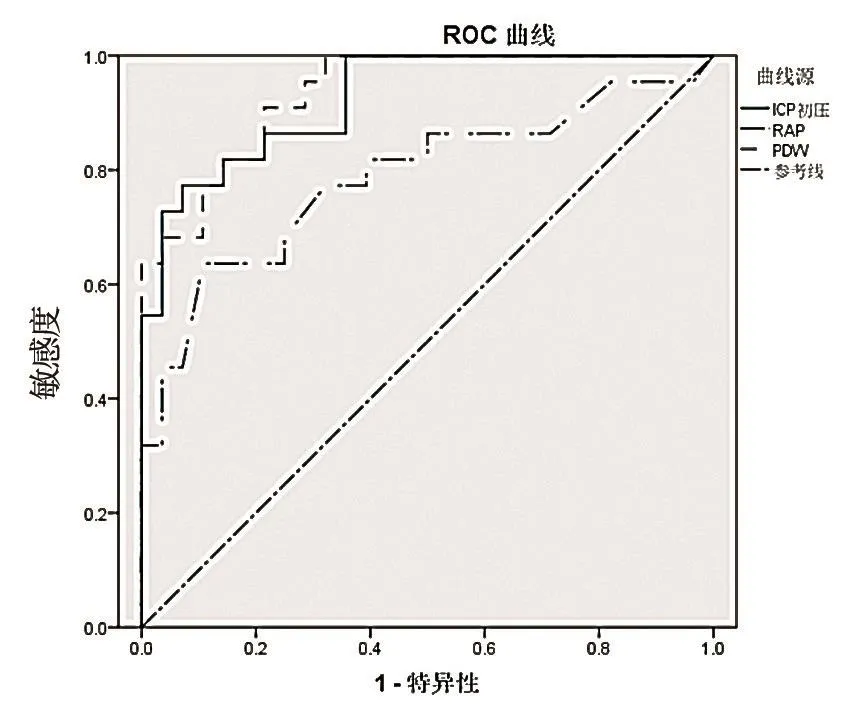
圖1 PDW、ICP初壓、RAP對STBI患者預后的ROC曲線
3 討論
TBI為人體多種外傷與損傷的重要因素之一,根據昏迷時間、生命體征和陽性體征可將病情分為輕、中、重三種類型,其中STBI患者的致死率、重殘率依舊居高不下[7]。盡管目前對于STBI患者的綜合治療措施有了不小的進步,但對于STBI患者的預后并無實質性改變,STBI患者在治療幸存后,可能因創傷而對肢體活動、心理和自我認知上產生相應問題,且STBI患者普遍需要長期的護理與康復,這嚴重影響了患者的生活質量,導致STBI患者的壽命普遍較短,死亡風險也比正常人高[8-9]。本研究中以患者GOS預后評分為預后指標,因為盡管通常人們對于死亡是患者預后的硬指標,但STBI患者的終身殘疾會對患者的主觀感受、運動、認知及行為等方面,造成嚴重危害,因此選擇GOS評定相對更佳。
本研究中多因素分析結果顯示,STBI患者住院期間平均GCS、合并腦疝、PDW、ICP初壓、ICP均值、AMP、RAP均為影響STBI患者預后的獨立危險因素(P< 0.05)。入院鎮靜狀態下GCS評分不夠準確[10],而腦疝是是否需要去骨瓣的重要依據。其實既然患者已行ICP檢測,術中持續ICP檢測,依據ICP變化情況判斷是否需要去骨瓣可能更具有現實意義。
PDW能反映血小板的體積均一性,而其受到多種因素影響,如脾功能亢進、貧血、年齡和炎癥反應等[11]。而STBI患者處于損傷和應激雙重因素造成的高水平炎癥狀態,各種炎癥細胞因子的釋放和激活,交感-腎上腺髓質以及腎素-血管緊張素-醛固酮系統激活,不僅抑制骨髓造血功能,而且促進體積較大的尚未完全成熟的血小板進入外周血,引起異質性增高,導致PDW增大[12]。陳慧敏等[13]研究認為,紅細胞分布寬度、血小板分布寬度是評價STBI患者死亡的重要因素,對患者的預后具有重要的早期預估價值。ICP波形與AMP均能反映腦組織的調節能力,RAP是指AMP與ICP之間的相關系數。RAP能反映顱內的代償能力,即RAP由0逐漸增大到1的過程中,隨著ICP的明顯升高,AMP變化范圍擴大,腦代償能力下降,代表預后不良發生率增大[14]。本研究ROC曲線分析結果顯示,PDW與ICP初壓值對于患者預后價值較高,RAP的預測價值中等。其中ICP初壓值取自去骨瓣減壓術前腦室外引流后的時間點,通過簡單的腦室外置管引流,可進行有效的階梯性控制減壓,也可獲得具有較高預測價值的ICP初壓值。王濤等[15]的研究認為,ICP初壓值與RAP對閉合性顱腦損傷患者預后具有較高的預測價值。
綜上所述,本研究發現急性期PDW、ICP初壓值與RAP對于STBI患者的預后具有較高的預測價值,利用重型顱腦損傷患者的PDW、ICP初壓值與RAP可較為及時、準確地反映患者的早期情況,以此進行早期治療。但本研究中的樣本量較少,需大樣本數據對此進行進一步證明研究。

