PCT、UCP2、乳酸水平變化與膿毒癥休克患者病情預(yù)后的關(guān)系
符子琨,賴振宇,符 丹
1.東方市人民醫(yī)院重癥醫(yī)學(xué)科,海南東方 572600;2.海南西部中心醫(yī)院重癥監(jiān)護室,海南儋州 571700
膿毒癥是嚴重感染引起的宿主反應(yīng)失調(diào)導(dǎo)致的致命性器官功能障礙[1-2]。當機體存在炎癥反應(yīng)時,白細胞介素-6(IL-6)、血清降鈣素原(PCT)、C反應(yīng)蛋白(CRP)水平均會發(fā)生明顯變化,其中PCT在膿毒癥患者炎癥反應(yīng)中的特異性最高[3-4]。PCT是由甲狀腺C細胞合成與分泌,能在外周血中被檢測到[5-6]。CRP的合成場所在肝臟,當感染、腫瘤、創(chuàng)傷時其血中水平均會增加[7-8]。IL-6是由活化的T細胞和成纖維細胞產(chǎn)生的淋巴因子,在感染、炎癥時也會增加[9-10]。解偶聯(lián)蛋白2(UCP2)是在線粒體中產(chǎn)生的重要膜蛋白。線粒體受損和功能不良,關(guān)系到膿毒癥的發(fā)生與預(yù)后[11-12]。有研究報道降低UCP2水平能逆轉(zhuǎn)膿毒癥中線粒體的損害[13]。膿毒癥休克時,機體灌注不良,組織供氧不足,葡萄糖無氧代謝產(chǎn)生乳酸,導(dǎo)致動脈血乳酸水平升高[14-15]。本研究就IL-6、PCT、CRP、乳酸、UCP2在膿毒癥休克中的水平變化及這些指標與膿毒癥休克患者病情預(yù)后的關(guān)系進行探討。
1 資料與方法
1.1一般資料 選取東方市人民醫(yī)院2020年2月至2021年9月收治的112例膿毒癥患者作為膿毒癥組。納入標準:(1)診斷符合《實用內(nèi)科學(xué)》[16]中關(guān)于膿毒癥的診斷標準;(2)發(fā)熱>38.3 ℃或低溫<36.0 ℃;(3)呼吸急促(頻率>30次/分);(4)意識改變;(5)炎癥反應(yīng)參數(shù)白細胞增多(>12×109/L)或白細胞減少(<4×109/L),CRP超過正常值2個標準差;(6)器官衰竭指標凝血異常(國際標準化比值>1.5或活化部分凝血活酶時間>60 s),腸鳴音消失,血小板減少(<100×109/L),高乳酸血癥(乳酸>3 mmol/L)。排除標準:(1)動脈血乳酸超過實驗室測定最高值的患者;(2)合并有心、肝、腎等臟器腫瘤患者;(3)交流溝通障礙患者;(4)精神類疾病患者;(5)入院24 h內(nèi)死亡患者。另選取東方市人民醫(yī)院同期61例體檢健康者作為健康組。本研究經(jīng)東方市人民醫(yī)院倫理委員會批準,所有受試者及家屬均知情同意。
1.2方法
1.2.1標本采集及實驗室指標檢測 抽取膿毒癥患者入院24 h內(nèi)及健康體檢者體檢當日空腹靜脈血10 mL,將標本以3 000 r/min離心15 min,取血清保存待檢;抽取受試者橈動脈血2 mL,將標本注入肝素抗凝管內(nèi)充分混合,密封用于乳酸檢測。PCT、IL-6采用雙抗體夾心免疫熒光法,CRP采用免疫速率比濁法,UCP2、乳酸采用酶聯(lián)免疫吸附法,在美國強生醫(yī)療器械有限公司生產(chǎn)的全自動生化免疫分析儀進行上述指標的檢測。達到指標閾值時即診斷為陽性。
1.2.2觀察指標 記錄所有受試者PCT、乳酸、UCP2、IL-6、CRP水平,并采用急性生理學(xué)和慢性健康狀況評價Ⅱ(APACHEⅡ)和簡明急性生理學(xué)評分Ⅱ(SAPSⅡ)評估膿毒癥患者病情。根據(jù)是否有休克將膿毒癥患者分為膿毒癥休克組(42例)和膿毒癥非休克組(70例);根據(jù)28 d時預(yù)后情況(生存、死亡)將膿毒癥患者分為存活組(68例)與死亡組(44例)。比較膿毒癥組與健康組、膿毒癥休克組與膿毒癥非休克組、存活組與死亡組PCT、乳酸、UCP2、IL-6、CRP水平及APACHEⅡ、SAPSⅡ評分,采用受試者工作特征(ROC)曲線分析這些指標對膿毒癥、膿毒癥休克的診斷價值和對膿毒癥患者預(yù)后的預(yù)測價值。

2 結(jié) 果
2.1膿毒癥組與健康組臨床資料比較 膿毒癥組PCT、乳酸、UCP2、IL-6、CRP水平明顯高于健康組(P<0.05)。見表1。
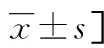
表1 膿毒癥組與健康組臨床資料比較[n/n或n(%)或
2.2膿毒癥休克組與膿毒癥非休克組臨床資料比較 膿毒癥休克組患者死亡比例,PCT、乳酸、UCP2、IL-6、CRP水平以及APACHEII、SAPSII評分均明顯高于膿毒癥非休克組(P<0.05)。見表2。
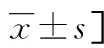
表2 膿毒癥休克組與膿毒癥非休克組臨床資料比較[n/n或n(%)或
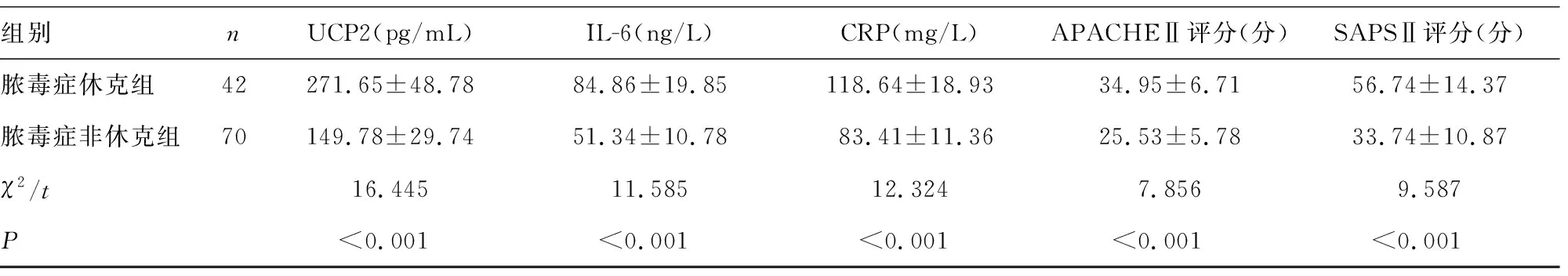
組別nUCP2(pg/mL)IL-6(ng/L)CRP(mg/L)APACHEⅡ評分(分)SAPSⅡ評分(分)膿毒癥休克組42271.65±48.7884.86±19.85118.64±18.9334.95±6.7156.74±14.37膿毒癥非休克組70149.78±29.7451.34±10.7883.41±11.3625.53±5.7833.74±10.87χ2/t16.44511.58512.3247.8569.587P<0.001<0.001<0.001<0.001<0.001
2.3存活組與死亡組臨床資料比較 存活組PCT、乳酸、UCP2、IL-6、CRP水平及APACHEⅡ、SAPSⅡ評分均明顯低于死亡組(P<0.05)。
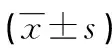
表3 存活組與死亡組臨床資料比較
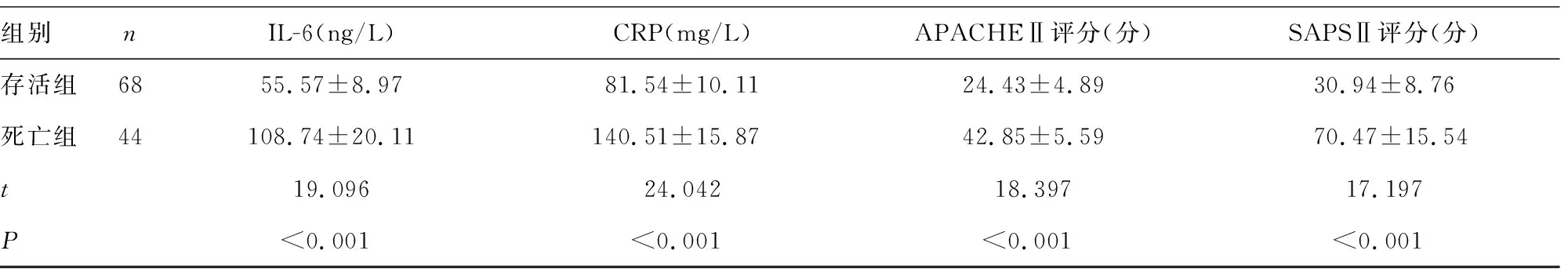
組別nIL-6(ng/L)CRP(mg/L)APACHEⅡ評分(分)SAPSⅡ評分(分)存活組6855.57±8.9781.54±10.1124.43±4.8930.94±8.76死亡組44108.74±20.11140.51±15.8742.85±5.5970.47±15.54t19.09624.04218.39717.197P<0.001<0.001<0.001<0.001
2.4IL-6、CRP、UCP2、PCT、乳酸對膿毒癥的診斷價值 ROC曲線分析結(jié)果顯示,當IL-6、CRP、UCP2、PCT、乳酸診斷膿毒癥的cut off值分別為60.12 ng/L、95.00 mg/L、139.34 pg/L、5.50 ng/L、6.00 mmol/L時,ROC曲線下面積(AUC)分別為0.737、0.792、0.758、0.778、0.775,靈敏度分別為82.1%、83.9%、83.9%、84.5%、85.2%,特異度分別為70.5%、73.8%、70.5%、71.2%、72.6%。見表4。
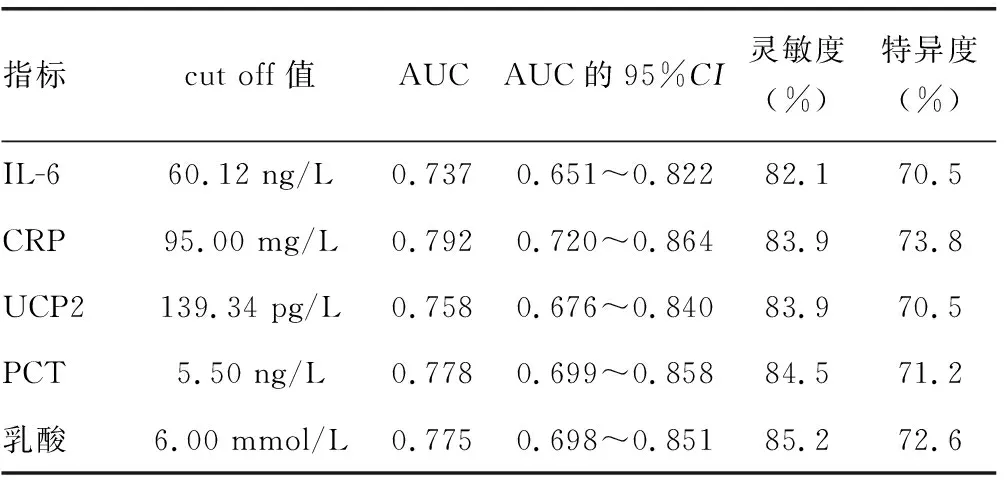
表4 IL-6、CRP、UCP2、PCT、乳酸對膿毒癥的診斷價值
2.5IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分對膿毒癥休克的診斷價值 ROC曲線分析結(jié)果顯示,當IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分診斷膿毒癥休克的cut off值分別為80.71 ng/L、107.41 mg/L、255.34 pg/mL、11.12 ng/L、7.78 mmol/L、32.12分、57.12分時,AUC分別為0.667、0.685、0.646、0.692、0.585、0.654、0.616,靈敏度分別為75.7%、82.4%、77.5%、78.6%、81.2%、79.5%、80.5%,特異度分別為61.9%、65.4%、72.5%、80.1%、78.2%、81.6%、87.5%。見表5。
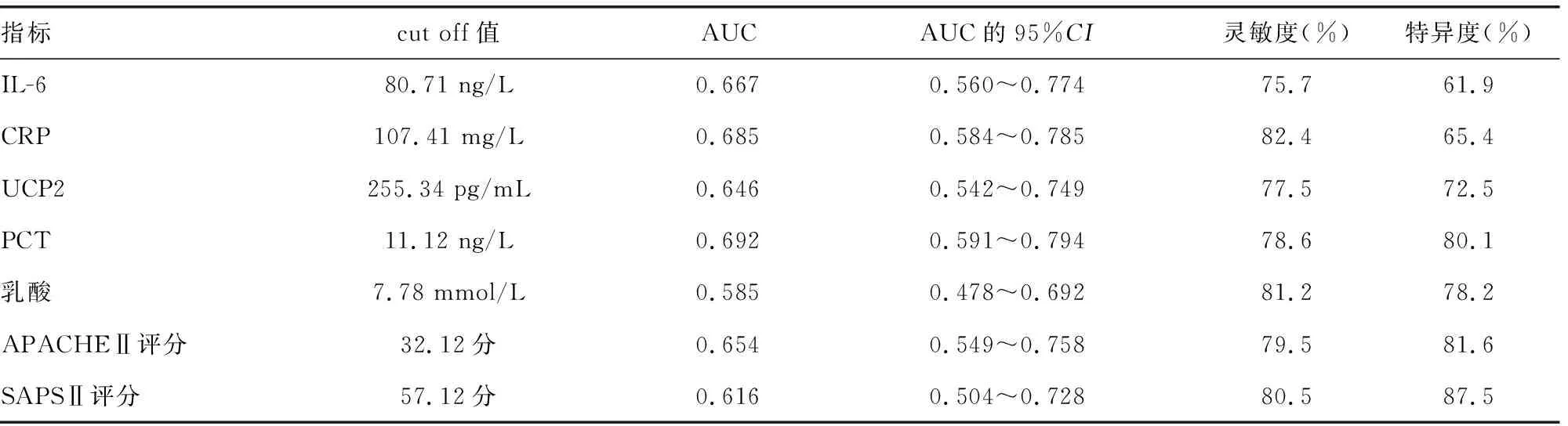
表5 IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分對膿毒癥休克的診斷價值
2.6IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分對膿毒癥患者死亡風(fēng)險的預(yù)測價值 ROC曲線分析結(jié)果顯示,當IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分預(yù)測膿毒癥患者死亡風(fēng)險的cut off值分別為113.25 ng/L、136.47 mg/L、354.20 pg/mL、22.85 ng/L、13.88 mmol/L、40.52分、71.15分時,AUC分別為0.774、0.699、0.618、0.630、0.694、0.621、0.767,靈敏度分別為77.8%、62.9%、70.2%、66.2%、78.5%、64.5%、80.2%,特異度分別為70.5%、78.2%、74.5%、75.6%、70.2%、68.8%、78.6%。見表6。
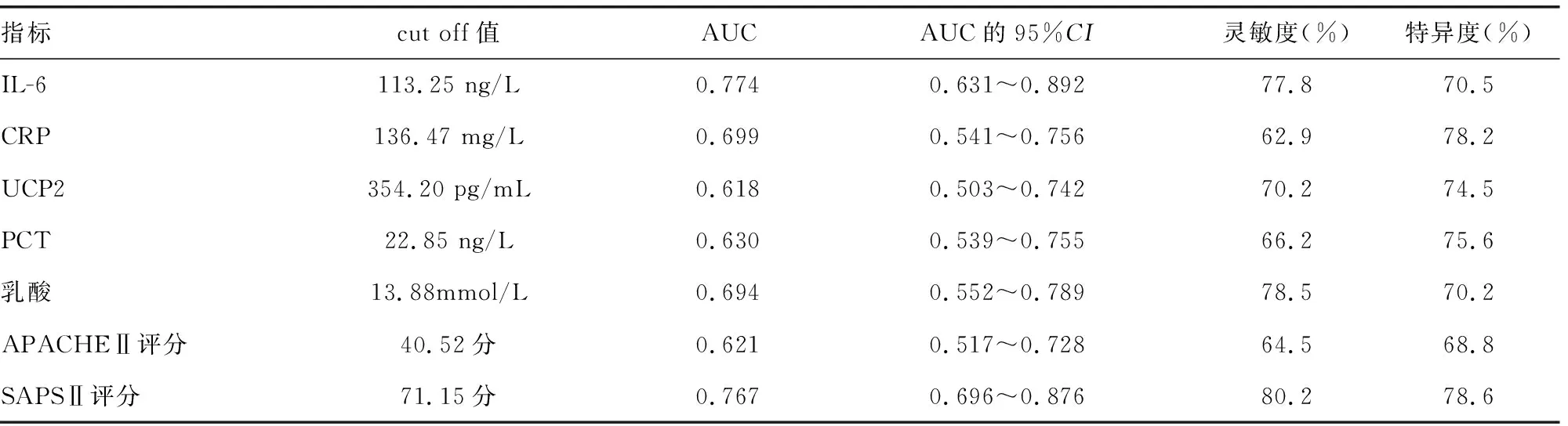
表6 IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ評分對膿毒癥患者死亡風(fēng)險的預(yù)測價值
3 討 論
膿毒癥是感染引起的宿主反應(yīng)失調(diào)導(dǎo)致的致命性器官功能障礙,全世界膿毒癥患者超過1 900萬例,其中600萬例患者病死,病死率高達1/4,存活患者中約有300萬例認知功能障礙,盡早的診斷膿毒癥對治療及預(yù)后有很大幫助。
膿毒癥的典型癥狀為體溫>38 ℃或體溫< 36℃。同時伴有心率>90次/分,呼吸氣促,呼吸頻率>20次/分或者過度通氣,動脈血二氧化碳分壓<32 mm Hg,有精神狀態(tài)的改變。膿毒癥患者早期診斷較難,其中CRP、PCT、乳酸、UCP2是診斷膿毒癥的重要指標。PCT是一種非固醇類抗炎物質(zhì),由降鈣素、降鈣蛋白、N端殘基片段組成,在體外具有不易分解的特性[17]。PCT在健康人體血液中的水平極低,在發(fā)生嚴重感染時,甲狀腺會大量產(chǎn)生PCT,巨噬細胞、肝臟單核細胞也會分泌PCT。因此PCT被作為臨床診斷感染的重要指標。本研究發(fā)現(xiàn),膿毒癥組PCT、CRP水平明顯高于健康組(P<0.05),且存活組的PCT水平低于死亡組(P<0.05),PCT預(yù)測膿毒癥患者死亡的AUC為0.630,可以客觀反映PCT水平與膿毒癥患者的病情走向和預(yù)后有一定關(guān)系。然而單獨的PCT、CRP在診斷膿毒癥中的價值并不高,臨床需要更多生物學(xué)指標用于膿毒癥患者的早期診斷。
乳酸為葡萄糖無氧代謝的最終產(chǎn)物。在膿毒癥患者病情嚴重時會造成機體全身或局部組織器官灌注不良,機體供氧量嚴重不足,不能夠滿足機體組織代謝需要,因無氧代謝導(dǎo)致動脈血乳酸升高。同時,由于組織器官灌注不良,肝功能損害,肝臟對乳酸的代謝能力嚴重下降,進一步導(dǎo)致動脈血乳酸代謝物堆積,如此惡性循環(huán),患者病情會逐漸加重[18]。本研究結(jié)果表明,膿毒癥組、膿毒癥休克組、死亡組乳酸水平均分別高于健康組、膿毒癥非休克組、存活組(P<0.05),動脈血乳酸預(yù)測膿毒癥患者死亡的AUC為0.694,也能反映膿毒癥患者死亡與動脈血乳酸水平有一定關(guān)系。
膿毒癥心肌損傷中,其對線粒體功能和氧化應(yīng)激損傷最為引人關(guān)注。UCP2作為存在于線粒體內(nèi)膜的質(zhì)子轉(zhuǎn)運體,在調(diào)節(jié)線粒體能量和氧自由基的生成方面起重要的作用[19]。UCP2通過內(nèi)外膜之間的電化學(xué)梯度,影響三磷酸腺苷的生成,減少細胞內(nèi)氧氣自由基水平。據(jù)報道,UCP2參與細胞內(nèi)炎癥,是通過UCP2限制細胞內(nèi)活性氧氣起作用的[20]。在本研究中,膿毒癥組UCP2水平高于健康組,膿毒癥休克組高于膿毒癥非休克組,死亡組高于存活組,差異均有統(tǒng)計學(xué)意義(P<0.05),說明UCP2水平與膿毒癥患者病情嚴重程度有一定關(guān)系。
綜上所述,膿毒癥休克患者血清PCT、UCP2及動脈血乳酸水平明顯高于膿毒癥非休克患者;膿毒癥患者血清PCT、UCP2及動脈血乳酸水平越高,病情越重,預(yù)后也越差。
- 國際檢驗醫(yī)學(xué)雜志的其它文章
- LBL結(jié)合PBL在分子診斷學(xué)規(guī)范化培訓(xùn)教學(xué)中的探索
- 基于“SPOC”的輸血科實習(xí)帶教創(chuàng)新模式探討*
- 長鏈非編碼RNA對肺癌發(fā)生、發(fā)展、診斷及預(yù)后評估作用的研究進展*
- 罕見IVS Ⅱ-705(T>G) β-地中海貧血基因攜帶者2例報道并文獻復(fù)習(xí)*
- SLE合并惡性淋巴瘤患者血清sIL-2R、HMGB1、25(OH)D3水平變化的意義及其與SLEDAI積分的相關(guān)性*
- 廈門地區(qū)2 967例皮膚過敏性疾病患者變應(yīng)原檢測結(jié)果分析

