超聲小探頭引導的支氣管肺泡灌洗在初始治療無效CAP中應用價值
江玲 徐健△ 王運鐸 劉偉 代萌 趙曉慧 劉春芳
(1.大連醫科大學附屬大連市中心醫院呼吸與危重癥醫學科,遼寧 大連 116033;2.大連醫科大學附屬大連市中心醫院檢驗科,遼寧 大連 116033;3.勝利油田中心醫院呼吸內科,山東 東營 257034)
社區獲得性肺炎(CAP)是在全世界,尤其在老年人中是發病率、死亡率的主要疾病之一[1]。2016年我國的社區獲得性肺炎指南中提出初始治療失敗的定義,其原因主要有未控制感染和非感染性因素導致初始治療失敗[2],因此合理的病原學檢測以及適當的鑒別診斷非常重要。支氣管肺泡灌洗(BALF)檢查在肺部感染性疾病病原學診斷、鑒別診斷和病情評估方面具有重要的價值[3]。但BALF病原體檢測陽性率仍然較低。本研究應用超聲小探頭引導BALF,通過與常規支氣管鏡BALF比較,觀察兩組在回收率、診斷陽性率、敏感性、特異性、陽性預測值、陰性預測值和并發癥發生率之間的差別,為臨床診斷方法的改進提供依據。
1 對象與方法
1.1研究對象 選取2017年12月至2019年12月于大連醫科大學附屬大連市中心醫院呼吸與危重癥醫學科住院,經初始治療72 h判斷為無效的CAP患者57例,痰、血培養結果均為陰性,隨機將其分為超聲小探頭組(n=28)及常規組(n=29)。超聲小探頭組男16例,女12例;年齡(57.21±14.80)歲;應用抗生素天數(6.79±4.19)d;應用抗生素種類(1.82±0.86)種;灌洗部位:左上葉8例、左舌葉5例、左下葉2例、右上葉1例、右中葉8例、右下葉5例。常規組男11例,女18例;年齡(56.86±16.88)歲;應用抗生素天數(6.66±4.85)d;應用抗生素種類(1.83±1.31)種;灌洗部位:左上葉3例、左舌葉2例、左下葉0例、右上葉7例、右中葉8例、右下葉9例。CAP診斷及初始治療無效均符合《中國成人社區獲得性肺炎診斷和治療指南》(2016年)的判定標準。排除標準:有支氣管鏡檢查禁忌癥。本院倫理委員會批準本項研究實施。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2設備 日本Olympus支氣管鏡(型號BT260),超聲小探頭(日本Olympus公司UM-S20-17S)、無菌鞘管(長1.0 m,外徑2.5 mm,內徑2.0 mm),小探頭超聲驅動器(MAJ-935,日本Olympus公司),超聲支氣管鏡主機(EU-MEl,日本Olympus公司)。
1.3操作步驟 術前局麻患者:吸入利多卡因行局麻;全麻患者:靜脈咪達唑倫、芬太尼復合麻醉。操作過程:(1)超聲小探頭組:參照近期肺CT定位,確定所屬的支氣管;支氣管鏡到達對應支氣管開口,超聲小探頭帶引導鞘從工作孔道進入,超聲影像定位病變部位,撤除超聲小探頭,經引導鞘注入無菌生理鹽水,注射器或支氣管鏡負壓吸引回收灌洗液。(2)常規組:新發或者進展病變的葉段作為灌洗部位;雙肺彌漫性病變,右中葉或左舌段作為灌洗部位。兩組注入無菌生理鹽水總量為60~120 mL,總回收率以≥30%為宜;若總回收率低于20%則認為操作失敗。灌洗結束記錄回收量,分裝硅化無菌塑料容器,1 h內送檢。刷檢:超聲小探頭組予以超聲小探頭灌洗同一支氣管再次定位;常規組則根據灌洗支氣管部位,均予以防污染毛刷刷檢培養。
1.4BALF病原體檢查方法 (1)涂片染色:革蘭氏染色、抗酸染色、隱球菌墨汁染色、絲狀真菌氫氧化鉀壓片。(2)GM試驗。(3)病原體一般菌培養及真菌培養。
1.5診斷標準 細胞學陽性需要組織病理學證實,微生物檢查陽性需符合臨床治療情況、或追蹤肺CT炎癥吸收。
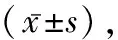
2 結 果
2.1BALF灌洗量、回收量、回收率 兩組BALF灌洗量、回收量、回收率的平均值比較差異均無統計學意義(P>0.05)。見表1。
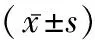
表1 兩組患者BALF灌洗量、回收量、回收率比較
2.2檢查并發癥發生率及病原體陽性率 超聲小探頭組檢查中并發癥發生率3.4%(1/29)和常規組的3.57%(1/28)比較差異無統計學意義(χ2=0.001,P>0.05)。超聲小探頭組檢測陽性率為35.7%(10/28)(95%可信區間17.6%~56.5%);常規組檢測陽性率17.2%(5/29)(95%可信區間2.6%~31.9%);兩組比較差異無統計學意義(χ2=2.507,P>0.05)。見表2。

表2 兩組BALF病原體陽性結果比較(n)
2.3敏感性、特異性、陽性預測值、陰性預測值 超聲小探頭組總體以及≤3 cm外周性病灶的敏感性、特異性、陽性預測值及陰性預測值分別為52.6%、100%、100%、47.1%以及70%、100%、100%、37.5%;常規組總體以及≤3 cm外周性病灶的敏感性、特異性、陽性預測值及陰性預測值分別為38.5%、68.7%、50%、57.9%以及12.5%、75%、50%、30%。超聲小探頭組在診斷敏感性、特異性、陽性預測值及陰性預測值方面均優于常規組。
2.4防污染毛刷陽性診斷率 常規組3例、超聲小探頭組4例陽性與患者灌洗液結果一致,與臨床治療過程及診斷相符合。兩組防污染毛刷的陽性診斷率常規組10.3%,超聲小探頭組14.3%,均低于BALF陽性率,兩組間比較差異無統計學意義(P=0.706)。
3 討 論
CAP的診斷是依靠臨床表現及肺部影像并初步與間質性肺病、肺栓塞、肺癌等疾病鑒別后的診斷。隨著內鏡技術的應用和發展,支氣管鏡檢查和BALF聯合應用成為評估初始治療無效的重要工具[4-6]。影響BAL診斷率的因素有很多,如病變的部位、灌洗液的回收量、病原體的類型、病原菌的檢測方法等[7]。本文結果顯示,超聲小探頭組較常規組BALF的回收量及回收率平均值略低于常規組,分析原因考慮超聲小探頭引導病變部位可至5級以上支氣管,定位更為準確,但是支氣管管徑小于常規支氣管肺泡灌洗的支氣管,因而負壓吸引管腔更容易導致支氣管閉合,導致灌洗液回收量、回收率會有所降低,但結果并不影響灌洗液的陽性檢測結果,且兩組差異無統計學意義。
局限性的肺部病變灌洗液能否到達病變部位將會影響到BALF陽性檢出率,超聲小探頭通過支氣管鏡可以探及遠端支氣管腔外的病變,特別適用于外周性病變的定位及活檢[8-10]。超聲小探頭引導鞘可以達到5級以上支氣管,進一步到達病變的部位,尤其是支氣管遠端的肺外周局限性病變。本文結果中超聲小探頭組檢測陽性率35.7%,雖然高于常規組陽性率17.2%,但差異無統計學意義(P>0.05);超聲小探頭組在診斷敏感性、特異性、陽性預測值及陰性預測值方面均優于常規組,尤其在局限外周≤3 cm的病灶中超聲小探頭組的敏感性、特異性、陽性預測值、陰性預測值均優于常規組。超聲小探頭組中有1例患者CT表現為直徑≤2 cm外周性多發病灶,小探頭引導BALF離心墨汁染色后發現隱球菌,結合臨床隱球菌莢膜抗原定量檢測后診斷明確,得到及時有效治療。對于外周性病變研究中建議進行TBLB、刷檢、結合BAL檢查,可能獲得更大的診斷機會,本文結果中兩組防污染毛刷的陽性診斷率常規組10.3%,超聲小探頭組14.3%,均低于支氣管肺灌洗液的陽性率。分析原因是由于防污染毛刷是在灌洗之后同一部位進行,灌洗后造成病原菌稀釋,降低刷檢的檢出率,因而對于只是單純懷疑感染性疾病的患者不準備行BALF,推薦保護性毛刷刷檢應該是在所有操作之前進行,但是如果二者檢查結果一致的話,更易判斷是否存在BALF的污染。BALF檢查操作相對安全,較少發生嚴重的并發癥。本研究兩組并發癥發生率差異均無統計學意義。
綜上所述,超聲小探頭定位引導灌洗,初始治療無效的CAP中雖然BALF陽性率與常規支氣管鏡灌洗比較尚無統計學差異,但是與常規方法行支氣管肺泡灌洗檢查比較,尤其是在外周直徑<3 cm病變具有較高的敏感和特異性,臨床有條件的情況下推薦使用。本研究存在局限性:研究樣本量較小,仍需進一步擴大樣本量證實研究結果,研究病例局限于本科室患者,且部分病原學檢測技術,如病原體的PCR技術未能開展,上述因素影響部分標本檢測陽性率。

