綜合護理聯合小組模式的音樂療法干預對ICU患者的影響
張冬燕,陳媛媛,朱海燕
(南通市第四人民醫院 江蘇南通226005)
重癥監護室(ICU)是醫院集中有效救治危重癥患者并維持其生命活動的主要科室,患者病情相對嚴重且有較強特殊性,容易產生心理應激,不利于疾病預后,因此臨床對ICU護理人員的要求也相對較高[1]。臨床常規護理干預由于存在缺乏針對性、不夠重視患者心理狀況等不足,已無法滿足部分患者的臨床護理需求[2]。有研究發現,綜合護理干預措施可對ICU患者進行積極、全面且有效地護理干預,從而提高護理質量[3]。也有研究發現,音樂療法干預可有效調理ICU患者睡眠質量[4]。基于此,本研究給予ICU患者綜合護理聯合小組模式的音樂療法干預,旨在進一步分析其對ICU患者的影響,為提高ICU護理質量及護理措施的制訂提供依據。現報告如下。
1 資料與方法
1.1 臨床資料 選取2020年1月1日~2021年12月31日于我院ICU就診的危重癥患者為研究對象。納入標準:①APACHE Ⅱ評分≥15分者;②意識清楚,能夠表達自身感受者;③入住ICU時間>48 h,且臥床時間>72 h者;④自愿參與研究者。排除標準:①慢性疾病終末期或惡性腫瘤終末期者;②伴有艾滋病、自身免疫性疾病或嚴重傳染性疾病者;③伴有重要臟器功能障礙者;④長期服用抗凝血藥物、有藥物濫用或吸毒史者。將納入研究的125例患者采用隨機數字表法分為A組62例和B組63例。A組男36例、女26例,年齡30~90(61.03±5.12)歲;急性生理與慢性健康評分(APACHEⅡ評分)[5]15~25(18.67±2.02)分。B組男38例、女25例,年齡31~89(60.99±5.23)歲;APACHEⅡ評分15~24(18.59±2.11)分。兩組一般資料比較差異無統計學意義(P>0.05)。本研究設計獲得醫院醫學倫理委員會批準。
1.2 方法
1.2.1 A組 給予常規護理干預直至患者轉出ICU。主要包括常規健康教育、限制性探視制度、必要交流溝通、疼痛護理、飲食護理、密切關注和定時測量患者生命體征等。
1.2.2 B組 在A組基礎上給予綜合護理聯合小組模式的音樂療法干預直至患者轉出ICU。由經過專業培訓的護士、醫生、康復治療師組成小組成員,且護士具備音樂欣賞能力與良好人際交流能力;小組成員均經過統一培訓,培訓內容包括網絡互動式健康教育的實施方法、音樂療法、溝通技巧等。具體措施如下。①網絡互動式健康教育:組建微信群,責任護士通過微信向家屬進行網絡互動式健康教育,主要包括ICU宣傳視頻、文字介紹及有關疾病的知識;家屬觀看后明確了解ICU環境、制度等,對存疑之處進行提問,責任護士及時回復,解決相關疑問及提議,以提高家屬信賴度,促使其積極參與患者的臨床護理,為患者提供有效心理支持。護理工作人員需盡早與清醒患者建立良好護患關系,詳細解釋說明拔除氣管插管后禁食的必要性等,理解并尊重患者,爭取其理解和配合。②心理護理:患者轉入ICU后,由責任護士對患者進行一對一護理,密切觀察患者情況;加強護患溝通,由責任護士每日定時與患者交流,耐心傾聽患者訴說,并向其介紹疾病相關知識,同時評估患者心理狀態,及時了解患者需求,并給予針對性護理。③小組模式的音樂療法干預:定期對患者身體狀況進行評估(由小組成員實施),并加強與患者溝通,小組成員組織ICU患者探討音樂相關話題,討論各自喜歡的音樂類型、具體音樂曲目等,然后根據患者自身情況(如年齡、需求、文化背景、對音樂的喜好)選擇20首左右不同類型的音樂(主要為節奏輕快、旋律優美的音樂),1次/d,每次30 min。同時,音樂播放過程中可由小組成員結合語言誘導,引導ICU患者閉上雙眼,全身放松,排除心中雜念,為患者講解音樂意境,引導其跟隨想象,回憶一些美好的事情,也可以鼓勵其即興演唱,并給予肯定與適當獎勵,音樂播放完成后可指導患者深呼吸,緩慢睜開雙眼;還可遵循患者意愿調整音樂治療時間、次數、設備及頻率等。
1.3 觀察指標 ①心理狀況:干預前后采用漢密頓焦慮量表(HAMA)[6]和漢密頓抑郁量表(HAMD)[7]評估兩組心理狀況。HAMA包括14項焦慮相關條目,總分0~52分;HAMA包括17項抑郁相關條目,總分0~56分;最終評分越低說明患者焦慮、抑郁狀況越輕。②睡眠質量:干預前后采用匹茨堡睡眠質量指數量表(PSQI)[8]評估兩組睡眠質量。包括入睡時間、睡眠時間、睡眠效率、催眠藥物、睡眠質量、睡眠障礙、日間功能障礙,評分均為0~3分;最終評分越低說明患者睡眠質量越好。③生活質量:干預前后采用簡明健康狀況調查問卷(SF-36)[9]評估兩組生活質量。包括生理功能、生理職能、活力、軀體疼痛、社會功能、情感職能、精神健康、總體健康,評分均為0~100分;最終評分越低說明患者生活質量越差。④護理滿意度:出ICU時,根據文獻[10]制訂自擬護理滿意度調查表評估兩組護理滿意度。包括健康教育、技術水平、服務態度、人文關懷、護理主動性,量表Cronbach′s α為0.87,內容效度指數為0.93,均采取5級評分法,5分為非常滿意、4分為滿意、3分為一般、2分為不滿意、1分為極不滿意。
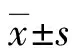
2 結果
2.1 兩組干預前后心理狀況比較 見表1。
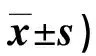
表1 兩組干預前后心理狀況比較(分,
2.2 兩組睡眠質量比較 見表2。
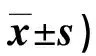
表2 兩組睡眠質量比較(分,
2.3 兩組生活質量比較 見表3。
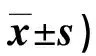
表3 兩組生活質量比較(分,
2.4 兩組護理滿意度比較 見表4。
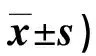
表4 兩組護理滿意度比較(分,
3 討論
ICU科室大多數為封閉環境,患者對外界情況及家屬對患者疾病、治療情況等均缺乏了解,易產生不良心理而影響臨床診治,且入住ICU的急危重癥患者大多病情危急、發病迅速,患者不僅要承受軀體疼痛的折磨,還要承受ICU特殊環境帶來的巨大心理壓力,患者睡眠質量、生活質量下降,不利于預后[10-12]。因此,給予ICU患者科學護理干預,對改善患者預后至關重要;但常規護理干預的系統性、針對性均較差,臨床護理效果不佳[13]。
本研究結果顯示,干預后,兩組HAMA、HAMD、PSQI評分均低于干預前(P<0.05),且B組低于A組(P<0.01);兩組SF-36評分均高于干預前(P<0.05),且B組高于A組(P<0.01)。提示綜合護理聯合小組模式的音樂療法干預可有效改善ICU患者心理狀況、睡眠質量及生活質量。分析原因可能為網絡互動式健康教育通過微信向患者家屬發送ICU宣傳視頻、文字介紹及有關疾病的知識,采取組建微信群、組織微信群活動等措施有助于改善護患、醫患之間的關系,緩解家屬焦慮、抑郁情緒,為患者提供更好的社會、心理支持。責任護士對患者進行一對一護理可及時了解患者需求,增強患者對責任護士的信任感,進而減輕因護理治療操作、ICU各種設備儀器干擾導致的身心痛苦,同時減少患者心理負性刺激及其對疾病、治療的恐懼感,有效緩解其心理壓力,進而改善睡眠質量與生活質量。責任護士加強與患者溝通后,可為其提供更有效的針對性護理服務,促進其恢復[14]。小組模式的音樂療法干預可進一步通過音樂刺激患者大腦皮層,加速機體分泌各種興奮因子,有效刺激人的思維,可通過一系列調節降低交感神經的興奮度、提高迷走神經的興奮性,同時加快血流速度,進而產生安神、鎮靜的效果,在提高患者身心舒適和愉悅的同時激活機體自愈機能,有助于推動患者改善心理狀況、睡眠質量及生活質量,最終促進恢復[15]。本研究還發現,出ICU時,B組護理滿意度評分中,健康教育、人文關懷、護理主動性方面均高于A組(P<0.01)。分析原因可能為經過專業培訓的護士、醫生、康復治療師組成的小組在臨床護理中護理質量更高,加之網絡互動式健康教育、心理護理、小組模式的音樂療法干預等措施的在一定程度上對患者心理狀態產生影響,有助于確保患者睡眠充足,有效改善睡眠質量,提高患者護理滿意度[16]。
綜上所述,綜合護理聯合小組模式的音樂療法干預可有效改善ICU患者心理狀況、睡眠質量及生活質量,患者護理滿意度較高,臨床應用價值顯著。但本研究亦存在一定不足,如樣本量較少、隨訪觀察時間較短、為單中心研究等,今后將進一步進行多中心、大樣本量研究,并進行長時間隨訪,以明確其對ICU患者的干預效果。

