高通量透析對尿毒癥血液透析微炎癥及營養不良的影響
楊炳臣 鄭雪敏
尿毒癥又稱為終末期腎病,此時腎功能受損嚴重,已無法代償機體正常的代謝功能,導致水液、毒素等在體內蓄積,對全身各組織器官造成慢性損傷,預后較差。血液透析是維持尿毒癥患者生命的基礎治療方法,通過達到腎替代作用,能將體內的代謝廢物、毒素以及多余水分濾過出體外,以維持內環境穩定,延長患者生命時間[1]。血液透析僅能清除低分子水溶性物質,對中大分子及蛋白結合類毒素的清除效果差,長期發展可致機體微炎癥狀態及營養不良,引發諸多透析并發癥[2]。高通量透析在常規血液透析基礎上優化而來,通過應用高通透性的透析膜,能夠從血液中濾除中大分子毒素,提高濾過效果,彌補單一血液透析的不足之處[3]。高通量透析的應用能提高透析效果,減少中大分子毒素在體內的潴留,抑制對機體組織器官的損害;且無需在維持性血液透析基礎上增加新的侵入性操作,僅需更換高通量透析膜即可,患者具有良好的耐受性。本研究進一步分析高通量透析治療對尿毒癥血液透析患者微炎癥及營養不良的影響。
1 資料與方法
1.1 一般資料
本研究選取漳州市第三醫院腎內科收治的為110 例尿毒癥血液透析患者,選取時間為2020年1—11月,并在期間給予組別劃分。觀察組55 例,男性29 例,女性26 例,年齡36~75 歲,平均(54.8±10.2)歲,透析時間1~5年,平均(3.3±1.0)年;原發疾病中,慢性腎小球腎炎21 例、高血壓腎病17 例、糖尿病腎病15 例、其他2 例。對照組的55 例患者中,男性30 例,女性25 例,年齡35~76 歲,平均(55.1±10.6)歲,透析時間1~6年,平均(3.6±1.2)年,原發疾病中,慢性腎小球腎炎23 例、高血壓腎病16 例、糖尿病腎病15 例、其他1 例。兩組一般資料對比,差異無統計學意義(P>0.05),可對比。
納入標準:(1)所有患者均經腎功能、血生化、CT 等檢查確診為尿毒癥;(2)血液透析時間≥1年,每周透析≥3 次,每次4 h;(3)病情穩定,無嚴重急慢性并發癥發生;(4)營養不良-炎癥評分(MIS)>0 分;(5)患者無思想障礙,主動性較高;(6)經醫院的倫理委員會認可,主動配合。
排除標準:(1)患者存在合并感染疾病;(2)血液系統障礙者;(3)神經系統障礙患者;(4)思想功能異常者;(5)已發生嚴重透析并發癥;(6)透析依從性差。
1.2 方法
兩組均給予降壓、降糖、控制飲食、抗凝等治療,根據患者凝血功能情況使用低分子肝素鈉(杭州九源基因工程有限公司,國藥準字H10980114,規格1 mL:2 500 IU)60~80 IU/kg,口服骨化三醇膠丸(上海羅氏制藥有限公司,批準文號H20140598,規格0.25μg×10 粒)0.25μg/d,碳酸鈣D3 片(惠氏制藥有限公司,國藥準字H10950029,規格600 mg×30 片)0.6g/d。治療期間監測血壓、血糖等指標,警惕相關并發癥。在此基礎上,對照組使用常規血液透析,采用德國貝朗的Dialog+ 機血液透析機,聚醚砜膜,有效膜面積1.8 m2;碳酸氫鹽透析液,透析液流量200~250 mL/min,血流量200~240 mL/min,透析脫水量為2~6 L,4 h/ 次,3 次/ 周。觀察組使用高通量透析,采用德國費森尤斯4008S 型血液透析機,聚醚砜膜,有效膜面積1.8 m2;置換液流量15~25 L,透析液流量500~800 mL/min,血流量240~300 mL/min,4 h/次,1 次/周[4]。兩組均透析6 個月后評價療效。
1.3 觀察指標
(1)治療前后檢測腎功能及相關指標,包括血肌酐(serum creatinine ,Scr)、β2微球蛋白(β2-microglobulin ,β2-MG)、總膽固醇(total cholesterol,TC)、三酰甘油(Triglyceride,TG)。抽取空腹肘靜脈血3 mL,分離血清(轉速3 000 r/min,時間10 min)采用日立008AS 全自動生化分析儀測定;(2)對患者治療前后的微炎癥指標進行檢測,其中的指標為超敏C-反應蛋白(high sensitivity C- reactive protein,hs-CRP),腫瘤壞死因子-α (tumor necrosis factor-α,TNF-α,TNF-α)白介素-6(interleukin-6,IL-6)。抽取空腹肘靜脈血3 mL,分離血清,采用酶聯免疫法(ELISA)測定。③治療前后檢測營養指標,包括總蛋白(total protein ,TP)、白蛋白(albumin,Alb)、血紅蛋白(hemoglobin,Hb),抽取空腹肘靜脈血3 mL,分離血清,采用日立008AS 全自動生化分析儀測定。
1.4 統計學方法
采用SPSS 19.0 版本軟件處理,其中主要對比腎功能及相關指標、微炎癥指標、營養指標。計量資料以(±s)表示,進行t檢驗;計數資料用n(%)表示,行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組治療前后腎功能及相關指標比較
觀察組治療后Scr、β2-MG、TC、TG 水平明顯低于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組治療前后腎功能及相關指標比較(±s)
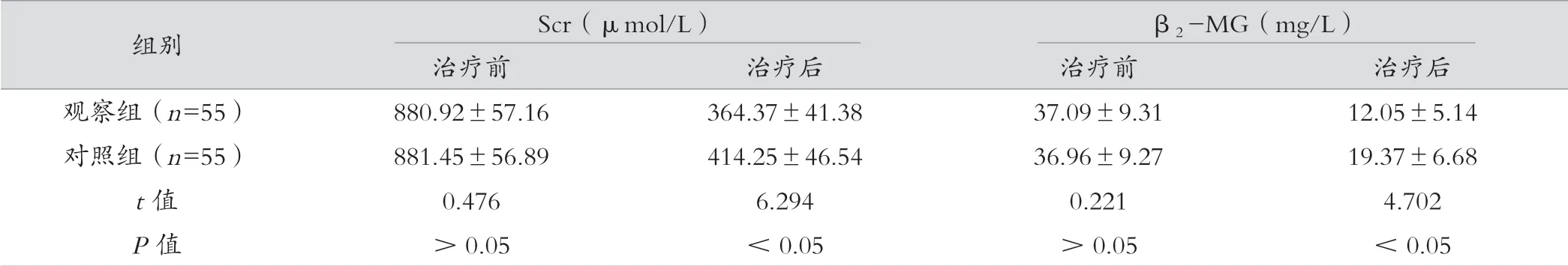
表1 兩組治療前后腎功能及相關指標比較(±s)
組別Scr(μmol/L)β2 -MG(mg/L)治療前治療后治療前治療后觀察組(n=55)880.92±57.16364.37±41.3837.09±9.3112.05±5.14對照組(n=55)881.45±56.89414.25±46.5436.96±9.2719.37±6.68 t 值0.4766.2940.2214.702 P 值>0.05<0.05>0.05<0.05
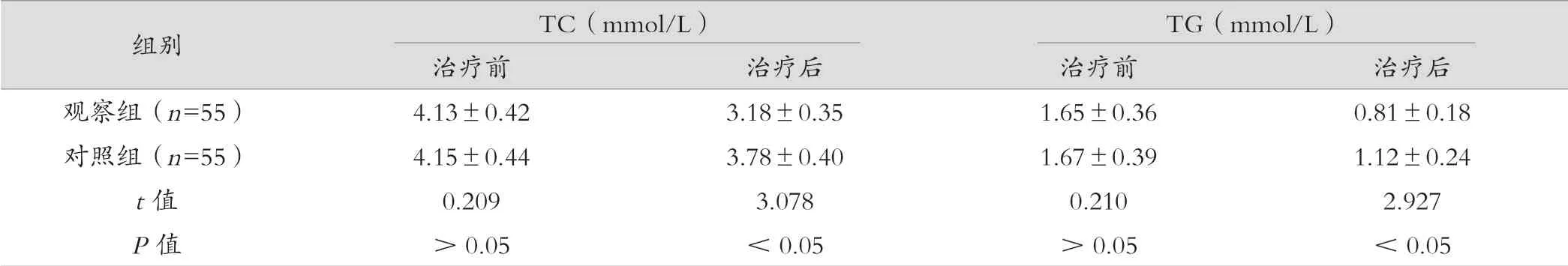
表1(續)
2.2 治療前后患者的微炎癥指標對比
觀察組hs-CRP、TNF-α、IL-6 水平數低于對照組,差異有統計學意義(P<0.05)。如表2所示。
表2 兩組治療前后微炎癥指標比較(±s)

表2 兩組治療前后微炎癥指標比較(±s)
組別hs-CRP(mg/L)TNF-α(μg/L)IL-6(ng/L)治療前治療后治療前治療后治療前治療后觀察組(n=55)19.28±5.909.45±5.329.54±1.574.12±0.93356.72±28.97192.43±25.14對照組(n=55)19.35±5.8414.04±6.679.47±1.626.28±1.01357.13±29.20294.68±22.36 t 值0.2414.5360.2154.0130.3696.451 P 值>0.05<0.05>0.05<0.05>0.05<0.05
2.3 兩組治療前后營養指標比較
治療后,觀察組TP、Alb、Hb 水平高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組治療前后營養指標比較(g/L,±s)
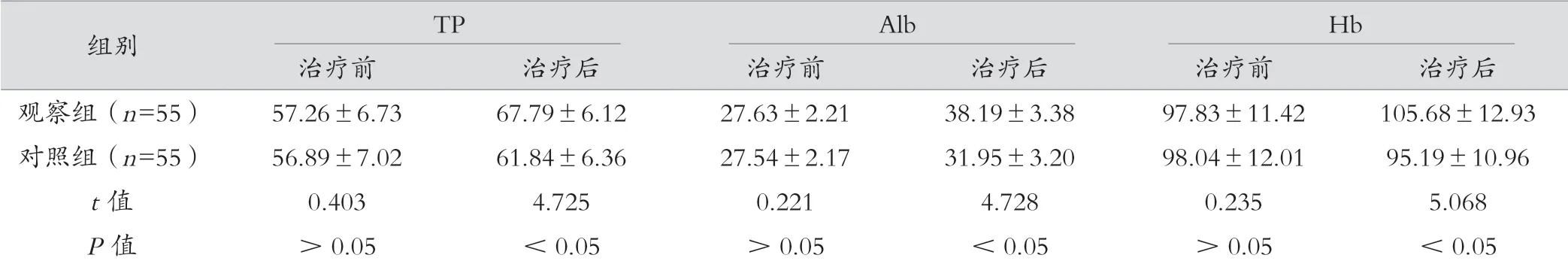
表3 兩組治療前后營養指標比較(g/L,±s)
組別TPAlbHb治療前治療后治療前治療后治療前治療后觀察組(n=55)57.26±6.7367.79±6.1227.63±2.2138.19±3.3897.83±11.42105.68±12.93對照組(n=55)56.89±7.0261.84±6.3627.54±2.1731.95±3.2098.04±12.0195.19±10.96 t 值0.4034.7250.2214.7280.2355.068 P 值>0.05<0.05>0.05<0.05>0.05<0.05
3 討論
目前,臨床對尿毒癥仍缺乏特效治療手段,腎移植是治愈本病的唯一方法,但臨床腎源緊缺,保守治療仍是臨床的主要選擇。維持性血液透析是提高尿毒癥患者生存率的主要治療手段,能夠部分替代腎功能,清除體內毒素,糾正電解質紊亂,達到延長患者生存時間的目的。但長期維持性血液透析會對機體產生明顯影響,由于其超濾系數較低,僅可通過彌散清除體內小分子毒素,對β2-MG、iPTH 以及各種炎性介質清除力度不夠;在長期治療中可能導致體內儲存大量毒素,給患者的循環系統、神經系統功能帶來不利影響,引發各種透析并發癥。隨著透析時間的延長,機體逐漸出現鈣磷代謝紊亂,繼發性甲狀旁腺功能亢進,機體處于微炎癥狀態,明顯增加了心腦血管疾病風險,甚至危及患者生命[5]。臨床統計顯示,我國4年維持性血液透析患者生存率在71.4%,病死率較高,導致維持性血液透析患者死亡的首要病因是心血管并發癥,這與容量超負荷狀態、血管鈣化、微炎癥、高血壓、貧血等有關[6]。研究表明,高水平的瘦素與透析后營養不良密切相關,也與血管鈣化有緊密關聯,可促進炎癥反應,增加了心血管疾病風險[7]。因此,控制機體微炎癥、改善營養不良,對改善血液透析患者預后至關重要。
高通量透析利用高通透性和生物相容性好的膜,通過彌散、對流和膜吸附3 種方式,濾除體內的中大分子毒素,減少補體激活及炎癥反應;同時高通量透析器具的生物相容性好,從而有效改善機體微炎癥狀態,減少對組織器官的損傷[8]。同時,在阻斷微炎癥反應時,可阻斷促紅細胞生成素低反應途徑,有助于糾正貧血狀態。而微炎癥狀態的減輕,可減少蛋白分解代謝,促進紅細胞的分化和增殖,增強骨髓造血細胞的造血敏感性,從而提高Hb、Alb 等營養指標,改善機體營養狀態[9]。而營養不良與炎癥狀態相互影響,互為因果,能明顯降低機體抵抗力,增加機體感染風險,也是導致患者死亡的重要危險因素之一。而高通量透析能有效清除各類毒素,減少炎性因子在體內的蓄積,達到改善微炎癥狀況,具有明顯的治療優勢[10]。高通量透析能夠彌補單一維持性血液透析的不足,充分清除體內中大分子毒素,特別對炎性因子的清除效果好;能減輕機體微炎性狀態,改善鈣磷代謝,抑制繼發性甲狀旁腺功能亢進,并能減輕炎癥反應對骨髓造血的影響,從而維持機體較好的營養狀態。此外,高通量透析的操作較為簡便,僅需使用高通量透析器即可,透析次數與時間與維持性血液透析一致,患者的依從性及耐藥性均較好[11]。
本研究結果顯示,觀察組治療后Scr、β2-MG、TC、TG水平明顯低于對照組(P<0.05),說明高通量透析對改善腎功能有明顯幫助。這與其能清除各種分子量的毒素有關,明顯提升了毒素清除能力,改善了腎內環境,糾正脂質代謝,在一定程度上能殘存腎功能的恢復創造有利條件[12]。觀察組hs-CRP、TNF-α、IL-6 水平低于對照組,差異有統計學意義(P<0.05);證實高通量透析能提升尿毒癥患者血液透析的質量,提高對各種分子量毒素的清除效果,減輕機體微炎性反應。而患者可因代謝性酸中毒、炎癥反應、毒素蓄積等原因造成營養物質的丟失,加速營養物質的分解和代謝,長期發展可致營養不良[13-14]。觀察組治療后TP、Alb、Hb 水平明顯高于對照組(P<0.05);充分說明高通量透析將引發營養不良的炎癥、毒素等介質清除,可減少蛋白質的分解代謝,提升食欲,從而改善營養狀態,提高TP、Alb、Hb 等營養指標水平,維持機體免疫功能,提升整體治療效果[15-16]。因此,尿毒癥血液透析患者應用高通量透析治療,能有效清除中大分子毒素,減少炎性因子、脂質代謝產物等在體內的蓄積,抑制營養物質的流失,達到保護器官功能、改善機體營養狀況的目的。
綜上所述,高通量透析治療對尿毒癥血液透析患者微炎癥及營養不良有明顯的抑制效果,能明顯抑制炎性因子,提高營養狀況,保護殘余腎功能,值得在臨床推廣使用。

