CT及MRI在盆腔內子宮外平滑肌瘤診斷中的應用及準確性分析
史立懷
【摘要】目的:探究在盆腔內子宮外平滑肌瘤診斷中開展CT及MRI檢查的臨床應用價值。方法:選擇2021年5月—2022年5月期間我院收治的盆腔內子宮外平滑肌瘤患者60例為研究對象,采取回顧性分析法,對所有患者術前CT檢查及MRI檢查資料表現特點進行分析總結,對比應用兩種不同檢測方式的檢查結果的準確率、誤診率以及檢查滿意度。結果:MRI檢查在子宮闊韌帶、盆腔播散性等各類型平滑子宮肌瘤的診斷準確率方面均高于CT檢查。MRI檢查準確率(90.00%)顯著高于CT檢查(71.67%),MRI檢查誤診率(10.00%)低于CT檢查(28.33%),差異存在統計學意義(P<0.05);MRI檢查滿意度(96.67%)顯著高于CT檢查(83.33%)(P<0.05)。結論:在盆腔內子宮外平滑肌瘤診斷中CT與MRI檢查各具有不同優勢特征,但MRI檢查準確率和滿意度更高,可有效減少誤診情況,為臨床盆腔內子宮外平滑肌瘤診斷鑒別提供有效參考價值。
【關鍵詞】盆腔內子宮外平滑肌瘤;CT;MRI;準確性
Application and accuracy analysis of CT and MRI in the diagnosis of pelvic extrauterine leiomyoma
SHI Lihuai
Department of Imaging,Linyi Lanshan District People’s Hospital, Linyi, Shandong 276002, China
【Abstract】Objective: To explore the clinical value of CT and MRI in the diagnosis of pelvic extrauterine leiomyoma. Methods: 60 cases of pelvic extrauterine leiomyoma treated in our hospital from May 2021 to May 2022 were selected as the study objects.Retrospective analysis was used to analyze and summarize the characteristics of preoperative CT and MRI examination data of all patients.The accuracy, misdiagnosis rate and satisfaction of the examination results of the two different detection methods were compared.Results:The diagnostic accuracy of MRI was higher than that of CT in all types of leiomyoma,such as broad uterine ligament and pelvic disseminated.The accuracy of MRI (90.00%) was significantly higher than that of CT (71.67%),the misdiagnosis rate of MRI (10.00%) was significantly lower than that of CT (28.33%),the difference is statistically significant(P<0.05); The satisfaction of MRI examination (96.67%) was significantly higher than that of CT examination (83.33%)(P<0.05). Conclusion: CT and MRI have different advantages in the diagnosis of pelvic extrauterine leiomyoma,but MRI has higher accuracy and satisfaction,which can effectively reduce misdiagnosis and provide effective reference value for the differential diagnosis of pelvic extrauterine leiomyoma.
【Key Words】Pelvic extrauterine leiomyoma; CT; MRI; Accuracy
平滑肌瘤是臨床發病比較普遍的女性生殖器官良性腫瘤類型,其發病率在育齡期女性中占30%左右[1]。主要是由于體內激素分泌紊亂或雌激素水平過度等因素導致子宮內部平滑肌細胞增生形成的子宮肌層腫瘤[2]。受腫瘤生長的壓迫,誘發子宮內靜脈擴張充血,臨床表現為白帶異常、下腹不適、月經期改變與經血量增加等癥狀。不僅易引發各種婦科疾病,影響女性生殖系統健康,還給患者帶來負性心理壓力,使患者生活質量嚴重下滑[3-4]。相比于子宮內平滑肌瘤,盆腔內子宮外平滑肌瘤比較少見,對于部分平滑肌瘤合并變性患者,還容易出現誤診漏診現象[5],給臨床診斷增加一定難度。為提高臨床診斷有效率,研究CT及MRI在盆腔內子宮外平滑肌瘤診斷中的臨床應用價值,本次選擇 2021年5月—2022年5月期間我院收治的盆腔內子宮外平滑肌瘤60例為研究對象進行回顧性分析探討,具體內容如下。
1.1 一般資料
采取回顧性分析法選擇2021年5月—2022年5月期間我院收治的盆腔內子宮外平滑肌瘤患者60例為研究對象。患者年齡30~57歲,平均年齡(45.62±6.83)歲,子宮肌瘤類型分布:子宮闊韌帶平滑肌瘤51例、盆腔播散性平滑肌瘤4例、膀胱平滑肌瘤3例、腸系膜來源平滑肌瘤2例,病灶大小:子宮闊韌帶平滑肌瘤病灶直徑為8~20.5cm,平均直徑(13.85±2.57)cm,其中直徑≥15cm 27例,<15cm 24例,盆腔播散性平滑肌瘤病灶直徑7mm~7cm,平均直徑(3.47±1.35)cm,膀胱平滑肌瘤病灶直徑, 3~6cm,平均直徑(4.47±1.35)cm,腸系膜來源的平滑肌瘤27~33cm,平均直徑(30.36±2.42)cm,臨床表現:下腹墜脹性疼痛或陣發性疼痛43例、自覺腹部腫塊11例、無顯著表現6例。
本研究已征得我院倫理委員會準許并監督進行,納入標準:所有患者經本院手術病理診斷確診為盆腔內子宮外平滑肌瘤,并完成我院手術切除治療;患者臨床病歷資料完整無缺;患者及家屬均知悉此次研究并同意參與。排除標準:對研究存在質疑,明確拒絕研究或配合度較差者。
1.2 方法
所有患者術前均行CT檢查和MRI檢查。CT檢查方法:選擇128排CT掃描儀進行CT平掃和增強掃描檢測。掃描條件設置:電壓為120kV、電流為120mA、層厚與層間隔均為5mm,從膈頂到坐骨結節為腹部盆腔常規平層掃描范圍。常規平掃結束后進行動態CT增強掃描,通過肘部靜脈注射碘海醇造影劑(生產廠家為上海司太立制藥有限公司,批準文號為國藥準字H20203257),劑量為80mL,注射速率為3.5mL/s,確定掃描系統延遲時間,分別在注射后25s、45s、65s,到達100HU峰值時觸動掃描。
MRI檢查方法:選擇超導型MR掃描儀和配套體表線圈進行MRI平掃和增強掃描檢測。平掃序列軸位T1WI、T2WI,其中T1WI的TR=620ms,TE=8.2ms,T2WI的TR=5000ms,TE=106.6ms,層間距=1 mm,層厚=5 mm;擴散加權成像DWI,DWI掃描條件為TR=5500ms,TE=62.7 ms,層間距=1 mm,層厚=5 mm;矢狀位與冠狀位T2WI掃描,其中矢狀位T2WI掃描設置TR=5400ms,TE=130ms,層間距=0.4 mm,層厚=4 mm;冠狀位T2WI掃描設置TR=5000ms,TE=106.6ms。常規平掃后對重點可疑部位行增強掃描,通過肘部靜脈注射釓噴酸葡胺造影劑,劑量為0.2mmol/kg,注射速率為2.5mL/s,選擇LAVA序列軸位多期掃描,參數設置條件參照平掃。注射造影劑15s后延遲掃描,掃描間隔為1次/15s,總計完成15期掃描。
采集CT和MRI檢查掃描成像并進行工作臺處理,由2名以上臨床工作經驗資深的閱片師分別閱覽影像學資料,結合病灶部位、形態、大小、密度信號、邊緣特征、合并變性與毗鄰關系等方面進行專業評估,得出診斷結果,當診斷結果出現歧義時,需加入其他閱片師或會診討論等給出一致診斷結果。
1.3 臨床評價
對比應用CT、MRI兩種不同檢測方式的檢查結果的準確率、誤診率以及檢查滿意度。以手術病理檢查結果為診斷“金標準”,分析評估CT和MRI檢查各類型子宮肌瘤的診斷準確率及誤診率。利用問卷調查形式,采用我院自行擬定的檢查滿意度調查表,對患者的檢查滿意度進行評價,內容包括檢測感受、耐受度、檢查時間等,滿分100分,90分及以上代表很滿意,80~89分為滿意,60~79分為尚可,<60分為不滿意,檢查滿意度=(很滿意+滿意+尚可)/總例數×100%。
1.4 統計學方法
采用SPSS 22.0統計學軟件進行數據分析。計數資料采用(%)表示,進行x2檢驗,計量資料采用(x±s)表示,進行t檢驗,P<0.05為差異具有統計學意義。
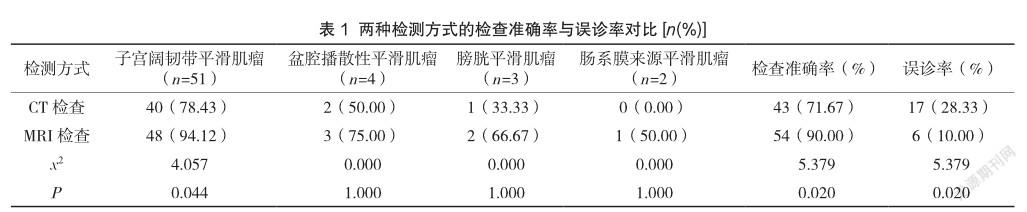
2.1 兩種檢測方式的檢查準確率與誤診率對比
MRI檢查在各類型子宮肌瘤診斷準確率方面均高于CT檢查。MRI檢查準確率(90.00%)顯著高于CT檢查(71.67%),MRI檢查誤診率(10.00%)低于CT檢查(28.33%),差異存在統計學意義(P<0.05),見表1。
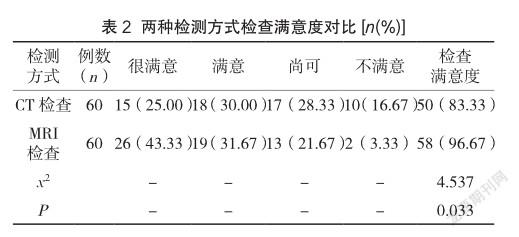
2.2 兩種檢測方式檢查滿意度對比
MRI檢查滿意度(96.67%)高于CT檢查(83.33%),差異存在統計學意義(P<0.05),見表2。
盆腔內子宮外平滑肌瘤臨床表現復雜多樣,發病部位特殊[6],尤其對于合并發病,臨床診斷容易出現誤診,需加強臨床診斷檢查。本次研究應用了臨床普及范圍較廣的CT及MRI影像學診斷方式,旨在探尋其在盆腔內子宮外平滑肌瘤中的診斷價值。通過回顧性分析發現,CT檢查表現如下:CT平掃肌瘤密度均勻,部分夾雜囊變或低密度區,增強掃描中實質病灶明顯強化。以子宮闊韌帶平滑肌瘤為例,腫塊呈圓團狀分布,密度均勻,多出現于子宮附近延至下腹部,部分已占據大半以上盆腔,增強掃描顯示小病灶強化度已接近子宮肌層,超過15cm 的較大病灶合并變性,實性強化顯著,呈囊狀或不定形。MRI檢查表現如下:以子宮闊韌帶平滑肌瘤為例,病灶在T1WI序列呈現等、低信號,在T2WI序列呈現等、低信號,對于病變變性病灶在T2WI序列表現非勻性高信號,DWI彌散受限。增強掃描中,較大病灶中明顯呈現不同程度囊狀或非定形非強化變性區,并見島狀實性區,平掃中可見的島狀實性區于增強掃描中仍出現“沼澤濕地征”。CT掃描通過軸位平掃和動態增強掃描結合,可對大部分平滑肌瘤進行明確鑒別,診斷價值較高,尤其在鈣化顯示方面優勢突出,但對于密度差異較小的病灶顯示不明顯,容易受腸道物干擾及較大病灶對盆腔推移作用,導致誤診率較高,在精準率方面患者接受度一般。MRI檢查可多方位成像、分辨率高,通過核磁共振電磁波原理成像[7],不受腸道內容影響,可清晰顯示病灶部位、形態等特征,尤其在增強掃描中對于囊變、液化、壞死等病變敏感度較高,根據“沼澤濕地整”對合并復雜腫塊情形進行分辨,從而提高診斷準確率,增強患者認可度。本次研究結果顯示:MRI檢查在各類型平滑子宮肌瘤診斷準確率方面均高于CT檢查。MRI檢查準確率(90.00%)顯著高于CT檢查(71.67%),MRI檢查誤診率(10.00%)低于CT檢查(28.33%)(P<0.05);MRI檢查滿意度(96.67%)顯著高于CT檢查(83.33%),以上差異存在統計學意義(P<0.05)。
綜上所述,對于盆腔內子宮外平滑肌瘤患者診斷,CT及MRI均彰顯其重要價值,其中MRI檢查符合率更高,有利于為臨床治療方案制定提供指導意義。
參考文獻
[1] 王躍,趙雪,劉英峰.CT及MRI在盆腔內子宮外平滑肌瘤診斷中的應用價值[J].中國現代醫生,2022,60(5):122-125.
[2] 杜秀明,荊彥平,張焱,等.盆腔內子宮外平滑肌瘤磁共振成像診斷與鑒別診斷[J].實用醫學影像雜志,2020,21(5):485-487.
[3] 何敏麗.探討盆腔內子宮外平滑肌瘤的CT、MRI影像學特點[J].影像研究與醫學應用,2019,3(12):83-84.
[4] 楊金翹,哈麗君.盆腔內子宮外平滑肌瘤的CT、MRI檢查情況分析[J].健康之友,2019(20):119.
[5] 宋萍,劉焦枝.CT及MRI診斷子宮脂肪平滑肌瘤2例[J].湖北醫藥學院學報,2019,38(2):160-162,201.
[6] 張樞書,張啟川,龔明福,等.CT聯合超聲檢查診斷侵犯右心系統的子宮靜脈內平滑肌瘤病的價值[J].醫學影像學雜志,2019,29(12):2055-2058.
[7] 袁建華,張雅麗,戴灼南,等.退變型子宮平滑肌瘤的MRI診斷與鑒別診斷[J].影像研究與醫學應用, 2019,3(12):15-19.

