兩種內踝截骨術在治療Hepple V期距骨骨軟骨損傷中的療效對比*
李雅娟,楊登軍,寧梓文,何任杰,張 紅,王福科△
(昆明醫科大學第一附屬醫院 1.運動醫學科 2.精神科,云南 昆明 650032)
距骨骨軟骨損傷(osteochondral lesion of the talus,OLT)多發生在踝關節創傷后,例如扭傷或骨折[1]。Hepple等[2]根據核磁顯像將OLT分為五期:Ⅰ期:只有關節軟骨損傷;Ⅱ期(Ⅱ A期:軟骨下骨折合并關節軟骨損傷和骨髓水腫;Ⅱ B期:軟骨下骨折合并關節軟骨損傷);Ⅲ期:分離的骨軟骨片但沒有移位;Ⅳ期:骨軟骨片移位;Ⅴ期:軟骨下骨囊腫形成。Hepple V期的OLT常可導致嚴重的踝關節功能障礙[3],目前的治療方式主要包括:關節鏡下微骨折術、鉆孔減壓術、骨軟骨固定術、自體或異體骨軟骨移植等[4,5]。由于Hepple V期的OLT有軟骨下骨囊腫的形成,且其病灶面積通常較大(直徑>1.5 cm或面積>150 mm2),因此通過內踝截骨暴露距骨骨軟骨損傷區域后使用自體骨軟骨馬賽克移植技術是治療Hepple V期OLT的有效方法[6],目前臨床上最常用的內踝截骨方法主要包括Chevron截骨與斜型截骨[7],現報告如下。
1 材料與方法
1.1 一般資料
本研究收集本科室自2021年1月-2022年12月收治的Hepple V期OLT患者共30例,隨機分為2組,其中Chevron截骨15例(男8例,女7例);斜型截骨15例(男8例,女7例)。2組患者一般資料無顯著差異。本研究已取得患者同意并經過醫院倫理委員會通過。
1.2 患者入選標準
納入標準:(1)Hepple V期的OLT患者;(2)病灶區域直徑>1.5cm或面積>150 mm2;(3)可配合術后隨訪的患者。
排除標準:(1)合并糖尿病、嚴重骨質疏松者;(2)合并踝關節骨折者;(3)既往踝關節手術史需翻修者。
1.3 截骨方法
Chevron截骨組[8]:于內踝內側、內踝尖近端3cm至舟骨結節作一弧形切口,逐層分離皮膚及皮下組織,分離保護大隱靜脈后暴露內踝及三角韌帶,預先使用鉆頭在內踝尖向近端鉆兩個螺釘孔,在脛骨遠端內側,以脛骨穹頂上方約0.5cm的中心點作為截骨頂點,用擺鋸作向下開口約150°的Chevron截骨,連同三角韌帶把骨塊向下翻轉,外翻踝關節,充分暴露距骨穹隆。在完成自體骨軟骨移植后,使用2~3枚空心釘通過預先留置的釘孔進行解剖復位,注意關節面是否平坦,隨后常規縫合切口,見圖1、圖2。

圖1 內踝Chevron截骨

圖2 骨柱移植完成
斜型截骨組[9]:于內踝內側、內踝尖近端3cm至舟骨結節作一弧形切口,逐層分離皮膚及皮下組織,分離保護大隱靜脈后暴露內踝及三角韌帶,預先使用鉆頭在內踝尖向近端鉆兩個螺釘孔,接近垂直于術前測量的截骨線。切開內踝前端,于踝關節近端置入骨刀以防止截骨損傷到距骨關節面,分離并保護肌腱、神經、血管等軟組織后,使用擺鋸進行截骨,截取厚度達骨質總厚度3/4后取出擺鋸,使用骨刀小心截斷軟骨下骨以減少損傷關節面。在完成自體骨軟骨移植后,使用2~3枚空心釘通過預先留置的釘孔進行解剖復位,注意關節面是否平坦,隨后常規縫合切口,見圖3、圖4。

圖3 內踝斜型截骨

圖4 暴露距骨穹隆
1.4 術后康復方案
2組患者術后均采用踝關節支具保護,術后第二天囑患者開始活動足趾及踝關節,加強踝泵練習預防下肢血栓形成;術后2周拆線,術后4周換成跟腱靴,逐步開始非負重的運動鍛煉,術后6周開始部分負重練習,待術后3月復查X線片及CT,待骨折愈合后開始進行完全負重練習[10]。
1.5 療效指標評價
1.5.1 患者主觀評價
AOFAS踝-后足評分量表:是一種臨床常用的踝關節主觀功能評分,90~100分為優秀,75~89分為良好,50~74分為一般,小于50分為差。VAS疼痛評分法:是一種臨床常用的疼痛評分方法,包含了0~10分的評價分值,其中0~1分表示不痛或輕微疼痛,2~4分表示輕度疼痛,5~7分表示中度疼痛,8~10分表示重度疼痛。
1.5.2 手術時長
將2組行Chevron截骨或斜型截骨的患者手術時間進行比較,評估手術時長差異。
1.6 統計學方法
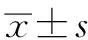
2 結果
2.1 一般情況
30例患者術后獲12個月隨訪,無失訪,切口I期愈合,無關節內感染、神經損傷、下肢深靜脈血栓形成等并發癥發生。
2.2 主觀評分結果
所有患者術后一年患肢AOFAS評分、VAS評分與術前比較有顯著改善,差異有統計學意義(P<0.05);2組評分分值術前與術后分組比較,差異無統計學意義(P>0.05),見表1、表2。
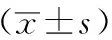
表1 患肢手術前、后VAS評分比較
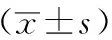
表2 患肢手術前、后AOFAS評分比較
2.3 手術時長
2組手術時長相比,差異有統計學意義(P<0.05),且Chevron截骨手術時長較斜型截骨明顯縮短,見圖5。

圖5 兩種手術方案時長對比折線圖
3 討論
Hepple V期OLT嚴重影響患者的日常生活,其治療也是一大難題。自體骨軟骨移植是目前臨床上最有效的治療方法[11],但自體骨軟骨移植技術要求骨軟骨柱盡可能垂直的插入至缺損部位,垂直的骨軟骨柱移植可以降低術后畸形愈合率,有助于恢復正常的踝關節力線,避免術后畸形力線所帶來的二次損傷[12]。因此,為取得更好的手術視野及距骨穹隆暴露范圍,臨床上出現了多種內踝截骨方法,包括斜型截骨、Chevron截骨、階梯式截骨、橫行截骨、倒“U”型截骨等手術方法[13-15],其中斜型截骨和Chevron截骨是目前臨床上最常用的內踝截骨方法。
斜型截骨是一種安全且簡單的手術方法,然而,一些臨床研究認為單純的斜型截骨技術可導致脛骨后肌腱的損傷,并且術后內踝截骨區域畸形愈合率較高[16,17],且其術野暴露相對較差,常不能達到馬賽克技術所要求的垂直骨軟骨柱植入[18],另外,由于斜型截骨是一種單平面截骨術,理論上更容易出現骨折端的垂直滑動,從而影響患者術后的力線恢復及骨折愈合[19]。Chevron截骨是一種雙平面的截骨方法,它可有效解決可能因單平面截骨方法所帶來的術后骨折端滑動問題,另外,Chevron截骨可以充分暴露距骨的整個內側范圍,有助于取得更好的骨軟骨柱移植角度[20]。一項研究認為雙平面截骨可獲得更好的暴露范圍,但它也可導致因下肢力線改變所帶來的脛骨平臺負重軟骨的損傷[21]。同時,一項研究對斜型截骨和Chevron截骨的力學進行了有限元分析,認為用三顆螺釘固定的Chevron截骨術是最有利的截骨方法和固定技術[22]。
本研究通過AOFAS踝與后足評分和踝關節VAS評分對2組患者進行臨床療效分析,筆者發現對于治療OLT所采用的兩種內踝截骨方法并不會對患者的預后及療效產生影響。而Chevron截骨可以獲得更大的術野暴露面積,方便進行病灶區域的自體骨軟骨柱移植,另外,Chevron截骨可有效減少手術時長,減少因手術時長所帶來的損傷。因此,筆者認為對于Hepple V期OLT需要內踝截骨進行自體骨軟骨移植的手術中,采用Chevron截骨術是更有效的內踝截骨方法。但本研究納入患者數量較少,缺少遠期隨訪結果,本研究仍具有一定局限性。

