左炔諾孕酮宮內緩釋系統聯合GnRH?a 治療子宮腺肌病臨床療效觀察
姜麗,張德應,于丹軍,林秀麗,金海紅,張冰
子宮腺肌病是指子宮內膜(包括腺體和間質)侵入子宮肌層生長而產生的病變[1],好發于生育年齡婦女中,發病率為7%~23%[2]。該病總體呈逐年增加趨勢,且發病年齡呈年輕化趨勢。主要臨床癥狀包括月經量多、漸進性加重痛經和不孕。子宮切除術可達到根治的目的,但術后會影響患者的卵巢功能[3],對患者身心健康造成影響。隨著對子宮腺肌病研究的不斷深入,一些新的理念、方法和藥物的應用,一定程度上可抑制疾病的發展,有助于保留子宮,尤其是藥物的應用。目前治療該病臨床常用的藥物主要有非甾體類抗炎藥(non?steroid anti?inflammatory drugs,NSAIDs)、促性腺激素釋放激素激 動 劑(gonadotropin ? releasing hormone agonist,GnRH?a)、復方短效口服避孕藥、孕激素類藥物以及中醫中藥等五大類,不同藥物均有各自的適應證和局限性。建議年輕、希望保留子宮的患者使用口服避孕藥或放置左炔諾孕酮宮內緩釋系統((levonorg?estrel intrauterine sustained release system,LNG ?IUS)[2],放置LNG?IUS 雖然安全有效,但不良反應(陰道異常出血、脫環及環下移等)會影響患者的治療依從性,導致治療中斷,影響治療效果,甚至還有一部分患者因反復放環而增加治療成本。本研究旨在探討理想的聯合用藥方案,降低單一藥物的不良反應率,增強藥物的療效,提高患者的治療依從性。
1 對象與方法
1.1 研究對象
選取2020 年8 月至2021 年6 月秦皇島市第一醫院收治的60 例子宮腺肌病患者作為研究對象,按數字表法隨機將其分為對照組和觀察組,每組各30 例。對照組年齡31~48 歲[(39.87 ± 4.42)歲];病程3~10 年[(6.07 ± 2.23)年]。觀察組年齡32~45 歲[(39.40 ± 3.00)歲];病程2~9 年[(5.97 ± 1.92)年]。2 組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:已婚婦女;年齡為20~50 歲;符合《婦產科學(第9 版)》中子宮腺肌病診斷標準;子宮增大體積小于孕期12 周大小;卵巢功能正常;無生育要求,要求保守治療,保留子宮。排除標準:近3 個月使用藥物治療子宮腺肌病;合并肝腎功能異常;既往存在生殖道或乳腺腫瘤病史;合并卵巢囊腫和子宮內膜病變;存在宮內節育器或左炔諾孕酮禁忌證;處于妊娠期或哺乳期;不能配合完成隨訪。本研究經秦皇島市第一醫院醫學倫理委員會批準,患者及家屬知情同意。
1.2 治療方法
觀察組:月經第1~5 天皮下注射GnRH?a(商品名:諾雷德;生產廠家:阿斯利康制藥有限公司;國藥準字:J20160052)3.6 mg/次,1 次/28 d,連續注射3 次,停藥后28 d 內由專業人員嚴格按照操作指南放置LNG?IUS(商品名:曼月樂,生產廠家:德國拜耳公司;國藥準字:J20140088)。所有放置的LNG?IUS 均經超聲確定位置正常。對照組:月經第5~7 天,由專業人員嚴格按照操作指南放置LNG?IUS,所有放置的LNG?IUS 均經超聲確定位置正常。
1.3 觀察指標
1.3.1 痛經改善程度 于治療前和治療后3 個月、6 個月、12 個月分別評估對照組和觀察組患者痛經改善程度,采用視覺模擬評分法(visual ana?logue scale,VAS)[4]判定痛經程度,即畫1 條10 cm長的線段,按0~10 分評估疼痛程度,患者根據自我感覺在該線段上做出標記表示疼痛程度,得分越高表示疼痛越劇烈。
1.3.2 月經量改變情況 于治療前和治療后3 個月、6 個月、12 個月分別評估對照組和觀察組患者月經量改變情況,采用月經失血圖評分(pictorial blood loss assessment chart,PBAC)[5],測定患者月經量。
1.3.3 子宮變化情況 于治療前和治療后3 個月、6 個月、12 個月分別評估對照組和觀察組患者子宮變化情況:采用陰道超聲檢測患者子宮體積[6],子宮體積=0.523×長徑×前后徑×橫徑。
1.3.4 血清VEGF、PGE2 和CA125 水平 于治療前和治療后3 個月、6 個月、12 個月分別評估對照組和觀察組患者血清血管內皮生長因子(vascular endothelial growth factor,VEGF)、前 列 腺 素E2(prostaglandin E2,PGE2)和CA125 水平。采集患者清晨空腹靜脈血6 ml,將其移到離心管進行離心處理,轉速3 500 r/min,離心時間為5 min,然后選取上層血清放置?40 ℃冰箱保存備用,采用酶聯免疫吸附劑測定法(ELISA)檢測VEGF、PGE2 水平。采用羅氏Cobase602 型全自動免疫化學發光免疫分析儀檢測CA125 水平(參考值:0~35 U/ml)。
1.3.5 不良反應 觀察分析治療后3 個月、6 個月、12 個月對照組和觀察組患者的不良反應,如陰道異常出血、環下移和脫環等。
1.4 統計學處理
采用SPSS 25.0 統計軟件對所得數據進行統計分析,計量資料以±s表示,采用獨立樣本t檢驗,組內比較采用配對樣本t檢驗。計數資料以百分比(%)表示,采用χ2檢驗,組間比較采用重復測量數據方差分析。P<0.05 表示差異有統計學意義。
2 結果
2.1 治療前后觀察組與對照組患者痛經程度比較
治療前2 組患者痛經程度比較差異無統計學意義(P>0.05)。治療后3 個月、6 個月、12 個月2 組患者痛經程度較治療前均有所緩解,差異有統計學意義(P<0.05);且觀察組較對照組緩解程度更明顯,差異有統計學意義(P<0.05)。見表1。
表1 治療前后觀察組與對照組患者痛經程度比較(分,± s)
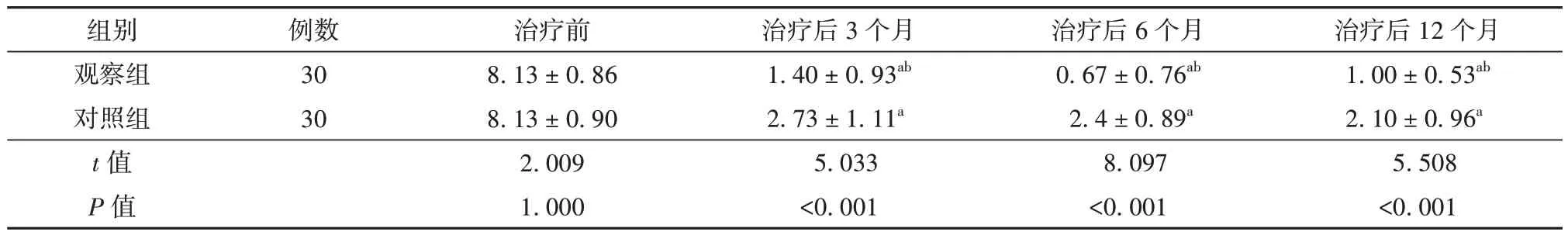
表1 治療前后觀察組與對照組患者痛經程度比較(分,± s)
注:與同組治療前比較aP<0.05,與對照組比較bP<0.05
治療后12 個月1.00 ± 0.53ab 2.10 ± 0.96a 5.508<0.001組別觀察組對照組t 值P 值例數30 30治療前8.13 ± 0.86 8.13 ± 0.90 2.009 1.000治療后3 個月1.40 ± 0.93ab 2.73 ± 1.11a 5.033<0.001治療后6 個月0.67 ± 0.76ab 2.4 ± 0.89a 8.097<0.001
2.2 治療前后觀察組與對照組患者月經量比較
治療前2 組患者月經量比較差異無統計學意義(P>0.05)。治療后3 個月、6 個月、12 個月2 組患者月經量低于治療前,差異有統計學意義(P<0.05),且觀察組降低幅度更大,差異有統計學意義(P<0.05)。見表2。
表2 治療前后觀察組與對照組患者月經量比較(ml,± s)
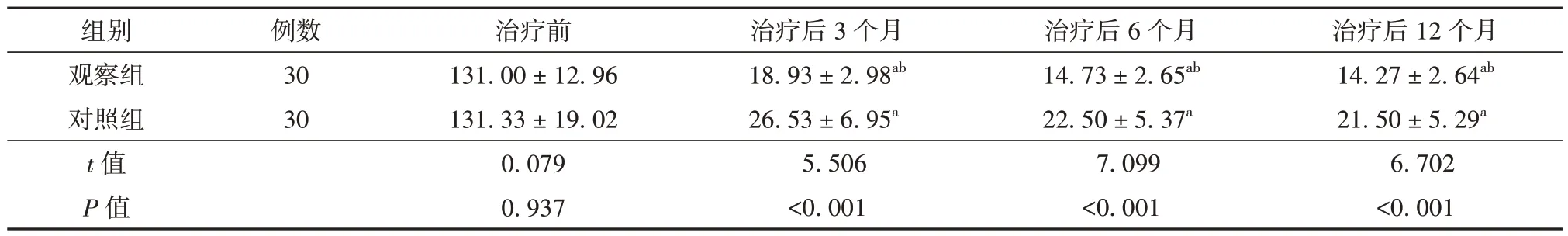
表2 治療前后觀察組與對照組患者月經量比較(ml,± s)
注:與同組治療前比較aP<0.05,與對照組比較bP<0.05
治療后12 個月14.27 ± 2.64ab 21.50 ± 5.29a 6.702<0.001組別觀察組對照組t 值P 值例數30 30治療前131.00 ± 12.96 131.33 ± 19.02 0.079 0.937治療后3 個月18.93 ± 2.98ab 26.53 ± 6.95a 5.506<0.001治療后6 個月14.73 ± 2.65ab 22.50 ± 5.37a 7.099<0.001
2.3 治療前后觀察組與對照組患者子宮體積比較
治療前2 組患者子宮體積比較差異無統計學意義(P>0.05)。治療后3 個月、6 個月、12 個月2 組患者子宮體積均小于治療前,差異有統計學意義(P<0.05),且觀察組患者子宮體積縮小程度更明顯,差異有統計學意義(P<0.05)。見表3。
表3 治療前后觀察組與對照組患者子宮體積比較(cm3,± s)

表3 治療前后觀察組與對照組患者子宮體積比較(cm3,± s)
注:與同組治療前比較aP<0.05,與對照組比較bP<0.05
治療后12 個月157.92 ± 27.92ab 175.33 ± 35.28a 2.120 0.038組別觀察組對照組t 值P 值例數30 30治療前258.43 ± 45.41 243.33 ± 42.76?1.326 0.190治療后3 個月126.21 ± 31.00ab 193.44 ± 28.78a 8.704<0.001治療后6 個月172.61 ± 27.76ab 191.26 ± 24.43a 2.763 0.008
2.4 治療前后觀察組與對照組患者血清VGEF、PGE2 和CA125 水平比較
治療前2 組患者血清VEGF、PGE2 和CA125水平比較差異無統計學意義(P>0.05)。治療后3 個月、6 個月、12 個月2 組患者血清VEGF、PGE2 和CA125 水平較治療前均有所下降,差異有統計學意義(P<0.05);且觀察組患者下降得更明顯,差異有統計學意義(P<0.05)。見表4。
表4 觀察組與對照組患者治療前后血清VEGF、PGE2 和CA125 水平比較(± s,每組n=30)
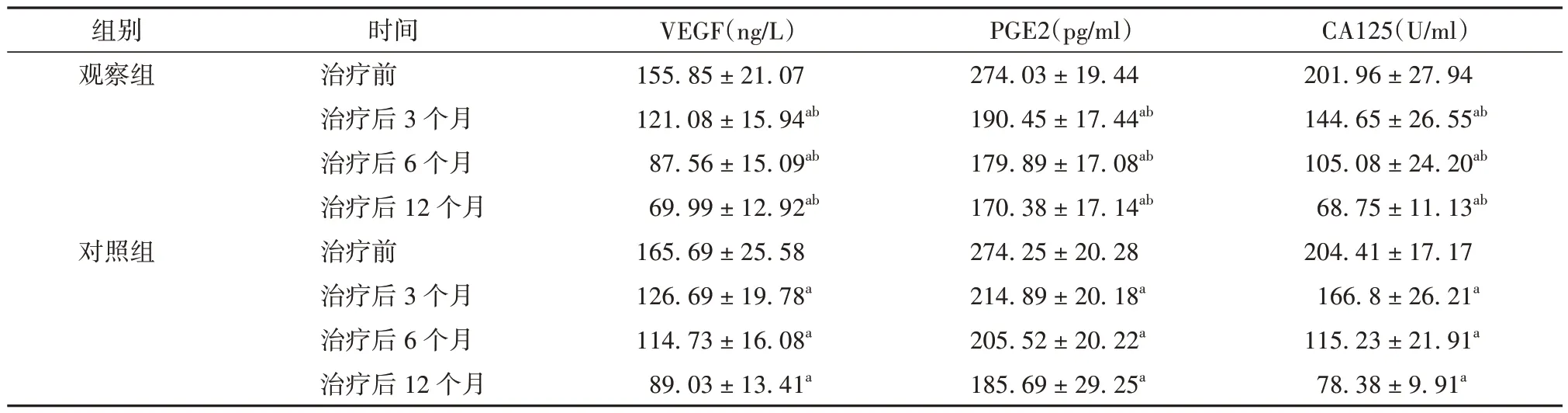
表4 觀察組與對照組患者治療前后血清VEGF、PGE2 和CA125 水平比較(± s,每組n=30)
注:與同組治療前比較aP<0.05;與對照組比較bP<0.05。VEGF 為血管內皮生長因子,PGE2 為前列腺素E2
CA125(U/ml)201.96 ± 27.94 144.65 ± 26.55ab 105.08 ± 24.20ab 68.75 ± 11.13ab 204.41 ± 17.17 166.8 ± 26.21a 115.23 ± 21.91a 78.38 ± 9.91a組別觀察組對照組時間治療前治療后3 個月治療后6 個月治療后12 個月治療前治療后3 個月治療后6 個月治療后12 個月VEGF(ng/L)155.85 ± 21.07 121.08 ± 15.94ab 87.56 ± 15.09ab 69.99 ± 12.92ab 165.69 ± 25.58 126.69 ± 19.78a 114.73 ± 16.08a 89.03 ± 13.41a PGE2(pg/ml)274.03 ± 19.44 190.45 ± 17.44ab 179.89 ± 17.08ab 170.38 ± 17.14ab 274.25 ± 20.28 214.89 ± 20.18a 205.52 ± 20.22a 185.69 ± 29.25a
2.5 觀察組與對照組患者治療期間不良反應比較
觀察組患者總不良反應發生率為13.33%,低于對照組的50.00%,2 組比較差異有統計學意義(P<0.05)。見表5。
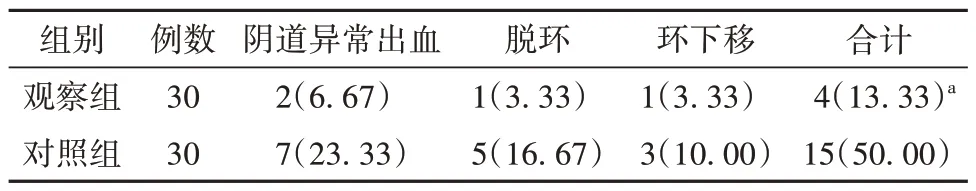
表5 觀察組與對照組患者治療期間不良反應比較[例(%)]
3 討論
子宮腺肌病是一種慢性疾病,具體病因不清,臨床癥狀明顯,主要表現為月經量過多和痛經,嚴重影響患者的生活質量,而患者多為育齡期女性,影響其長達數年至數十年時間。因此,選用長期安全有效的治療方法,是臨床亟待解決的問題。
LNG?IUS 是一種新型宮內激素避孕系統,置入后每天向宮腔持續低劑量釋放左炔諾孕酮,一般持續5 年,可調節子宮內膜的雌、孕激素受體的表達,使異位內膜病灶萎縮和蛻膜化,緩解痛經癥狀,導致月經量減少甚至閉經,而不影響卵巢功能[7]。循證醫學資料顯示,LNG?IUS 對治療月經過多和痛經有效[8]。但既往研究顯示,子宮腺肌病單純應用LNG?IUS 治療存在一些不足,如放置該系統后陰道發生點滴出血,6 個月內發生率可高達58.3%[9-10];如子宮腺肌病患者的宮腔增大、變形,合并月經過多,LNG?IUS 使用后的脫落和環下移較為常見[11],尤其是子宮增大大于孕期12 周大小時,脫環率可高達37.5%,其中75%的脫落和取出發生在置入后12 個月內,33.3%的取出是因環下移或嵌頓[12]。以上均會影響患者對治療的滿意度和信心,不利于臨床推廣應用。
GnRH?a 通過干擾下丘腦?垂體?性腺軸,抑制黃體生成素和卵泡激素的分泌,從而抑制卵巢分泌雌激素和孕激素,引起暫時性閉經,明顯縮小子宮體積,減少出血和緩解痛經。研究表明,GnRH?a 對緩解子宮腺肌病相關的疼痛和治療月經量過多療效確切,并能有效縮小子宮體積[13]。由于對性激素的強烈抑制,長期應用GnRH?a 會出現骨量丟失和圍絕經期癥狀等不良反應,故對于子宮腺肌病患者長期應用GnRH?a 治療尚未獲得臨床指南推薦,建議療程不超過6 個月,但一旦停藥會出現復發的情況。
基于藥物單獨使用的局限性,臨床上提出聯合用藥,以達到最佳的治療效果及減少不良反應。同時,由于臨床上對子宮腺肌病病情程度的判斷多數基于月經量、痛經程度等主觀指標,缺乏客觀、統一的標準。因此,本研究設計觀察GnRH?a 應用3 個月后宮內置入LNG?IUS 對比單用LNG?IUS,并通過客觀動態監測CA125、VEGF、PGE2 血清學指標,評估治療效果。
異位子宮內膜會大量分泌CA125,使CA125 水平大幅升高[14]。異位子宮內膜血漿中的VEGF 含量呈現上調現象,而高水平的VEGF 能夠促進血管的增生,為異位內膜在子宮肌層的生長提供條件,促進其浸潤與增殖,進而擴大病灶范圍[15-16]。異位子宮內膜血漿中PGE2 水平會升高,并與患者的痛經強度呈正相關[17-18]。
本研究結果顯示,觀察組患者在緩解痛經、減少經血量、縮小子宮體積、血清學指標下降(包括CA125、VEGF、PGE2)等方面明顯優于對照組,差異有統計學意義。同時脫環、環下移及陰道異常出血等不良反應明顯減少。
綜上所述,LNG?IUS 聯合GnRH?a 治療子宮腺肌病療效顯著,且降低LNG?IUS 治療后不良反應發生率,值得在臨床治療上進一步推廣和應用。
本研究仍存在不足之處,如樣本數量較小,在后期研究中應當增加樣本數量,使結果更加詳細、準確,為臨床治療提供更加可靠的依據。

