艾司氯胺酮用于婦科腹腔鏡下子宮肌瘤剔除術后鎮痛的效果觀察
王 馨, 王 媛, 孫艷斌, 姚晶晶, 劉廣飛, 岳 潔
(河北省承德市中心醫院麻醉科, 河北 承德 067000)
隨著腹腔鏡微創技術在婦科手術中的大量開展,為術者提供更廣闊術野的同時也減輕患者的創傷,減少了術后瘢痕組織的形成,但手術所產生的內臟痛和炎性疼痛并不亞于開腹手術。術后靜脈鎮痛不僅可以促進患者的快速康復,提高患者的舒適度,還可以減少術后并發癥并提高患者滿意度。郭杰等[1]報道應用艾司氯胺酮50mg+舒芬太尼100μg相較于單劑量舒芬太尼150μg應用于剖宮產術后靜脈鎮痛,可以得到良好的鎮痛效果。Nazemroaya B等[2]報道分別應用氯胺酮0.5%與嗎啡0.005%的濃度用于術后PCEA,提示氯胺酮PCEA鎮痛不如嗎啡強,但可以顯著減少阿片類藥物的不良反應。本觀察應用小劑量艾司氯胺酮復合舒芬太尼用于婦科腔鏡術后靜脈鎮痛,為臨床術后鎮痛提供選擇方案。
1 資料與方法
1.1一般資料:選取2022年10月至2023年3月收治的擇期婦科腹腔鏡下子宮肌瘤剔除手術患者80例,采用隨機數字表簡單隨機分為S組和KS組,每組各40例。納入標準:①ASAⅠ~Ⅱ級;②年齡18~55歲;③無嚴重心、腦、肺、肝、腎及精神類疾病;④無吸毒及酗酒患者;⑤術前未常規服用鎮痛類藥物。排除標準:①有嚴重心腦血管疾病患者;②甲狀腺功能亢進患者;③精神疾病、抑郁癥患者;④鎮靜、鎮痛藥物及酒精依賴者;⑤不能配合患者。
1.2研究方法:兩組擇期患者均無術前藥,入室常規監測生命體征并開放靜脈通路,咪達唑侖0.03mg/kg、舒芬太尼0.2μg/kg、依托咪酯0.2~0.3mg/kg、順式阿曲庫銨0.15mg/kg,快誘導行氣管插管全身麻醉持續氣道正壓通氣(CPAP),術中丙泊酚4~8mg·kg-1·h-1和瑞芬太尼0.2μg·kg-1·min-1持續泵注,必要時順式阿曲庫銨0.05mg/kg麻醉維持。兩組術畢PCIA鎮痛,S組:舒芬太尼50μg+昂丹司瓊8mg,KS組舒芬太尼25μg+艾司氯胺酮25mg+昂丹司瓊8mg,兩組均以0.9%氯化鈉注射液稀釋至50mL,背景量2mL/h,PCA 0.5ml/次,鎖時時間20min。
1.3觀察指標:主要指標:兩組患者術后2h(T1)、6h(T2)、24h(T3)應用視覺模擬量表(VAS)評分,應用0~10cm的直線刻度表示疼痛度,0分無痛,10分劇痛,患者自己選擇一個分值代表疼痛程度,分值越高代表疼痛越劇烈;次要指標:①兩組PCIA單次按壓次數;②兩組術后2h(T1)、6h(T2)、24h(T3)MAP和HR;③兩組24h內藥物不良反應和HADS量表評分;④兩組患者對術后劇疼時間百分比(0%表示從不感覺劇烈疼痛,100%表示總是感覺劇烈疼痛)、緩解疼痛百分比(應用術后鎮痛,選擇一個最能代表疼痛緩解程度的百分比:0%無緩解,100%完全緩解)、術后鎮痛滿意度(0%表示極為不滿,100%表示極為滿意)及是否需要進一步疼痛治療情況進行觀察分析。
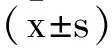
2 結 果
2.1一般資料比較:兩組患者的年齡、體重、BMI、ASA比較(P>0.05),見表1。
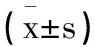
表1 兩組患者一般情況比較
2.2兩組患者術后各時點VAS:兩組術后T1、T2、T3時VAS評分差異無統計學意義(P>0.05);T2、T3時VAS評分S組高于KS組(P<0.05),T1時兩組差異無統計學意義(P>0.05);兩組術后T1、T2、T3時Ramsay評分差異無統計學意義(P>0.05),見表2,圖1。
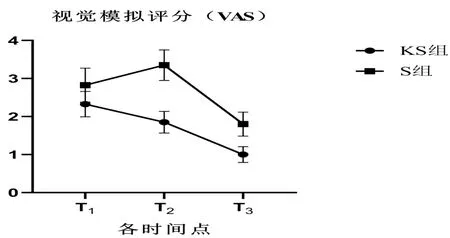
圖1 兩組各時間點VAS評分比較
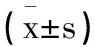
表2 兩組術后VAS評分比較
2.3兩組患者手術相關指標比較:兩組麻醉時間與手術時間相比差異無統計學意義(P>0.05);S組PCIA按壓次數高于KS組(P<0.05),見表3。
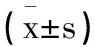
表3 兩組患者手術相關指標
2.4兩組患者術后各時點平均MAP和HR:兩組術后T1、T2、T3時MAP和HR差異無統計學意義(P>0.05);兩組T1、T2、T3時刻,組間MAP和HR差異無統計學意義(P>0.05),見表4,見圖2。
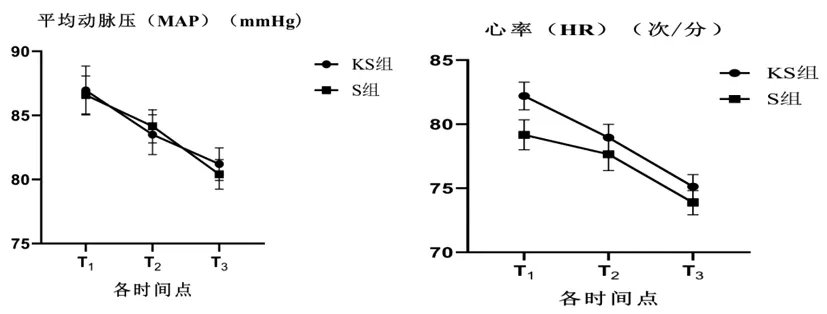
圖2 各時間點MAP與HR比較
表4 兩組術后MAP HR變化
2.5兩組手術前后HADS量表評分:S組與KS組術前HADS-A量表評分差異無統計學意義[(8.27±1.01)分vs(8.03±1.35)分](P>0.05),術前HADS-D量表評分差異無統計學意義[(5.23±1.22)分vs(4.95±1.27)分](P>0.05);S組術后24hHADS-A量表評分高于KS組[(7.89±1.38)分vs(6.36±1.13)分](P<0.05),S組術后24hHADS-D量表評分與KS組比較差異無統計學意義[(5.02±1.41)分vs(5.10±1.29)分](P>0.05)。
2.6兩組患者術后不良反應比較:術后S組嗜睡和皮膚瘙癢等不良反應評分均高于KS組(P<0.05),惡心嘔吐及頭暈兩組差異無統計學意義(P>0.05),見表5。
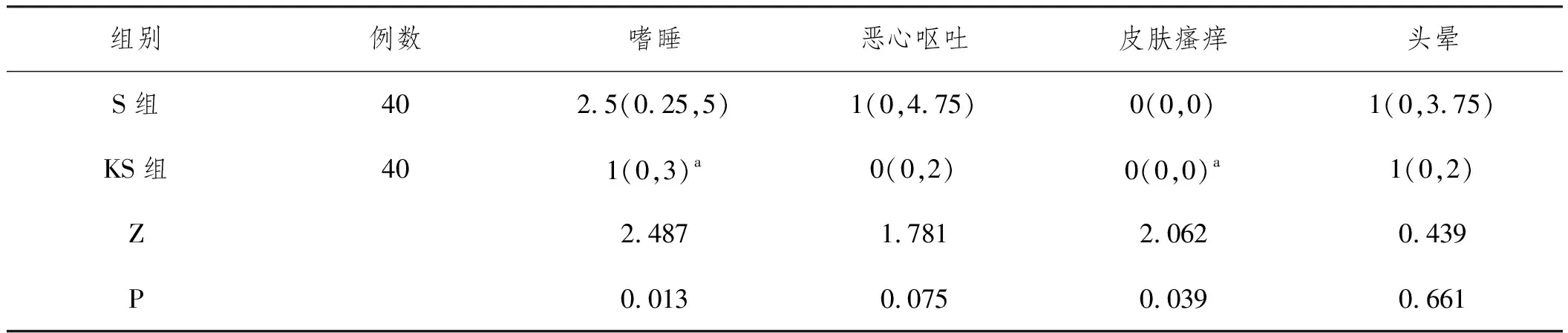
表5 兩組術后不良反應情況{(M)[(QR)]}
2.7兩組患者術后劇痛時間、鎮痛緩解疼痛、鎮痛滿意度和是否需要更多疼痛治療比較:S組術后緩解疼痛百分比和鎮痛滿意度較KS組低,差異有統計學意義(P<0.05);術后劇痛時間百分比和需要進一步疼痛治療對比沒有統計學意義(P>0.05),見表6。
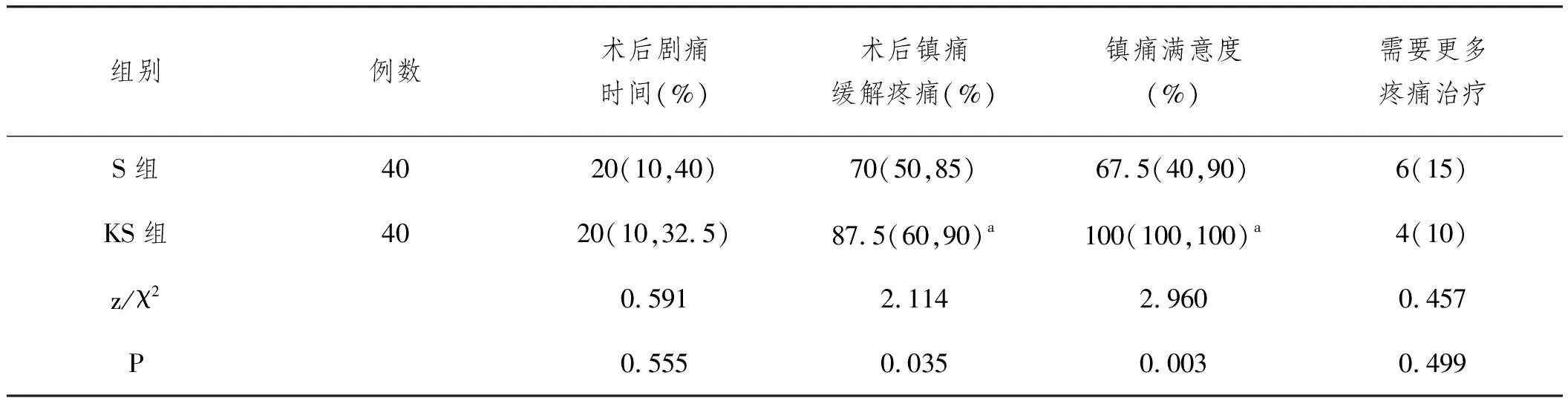
表6 術后鎮痛調[M(QR,n(%)]
3 討 論
艾司氯胺酮具有較強的鎮痛作用,與NMDA受體具有極高的親和力,對呼吸循環影響輕微,還可以預防阿片類藥物痛覺過敏,有學者研究亞麻醉劑量艾司氯胺酮應用于麻醉維持,并在麻醉蘇醒、術后鎮痛等方面都顯示輔助使用艾司氯胺酮可以減少術后疼痛和阿片類藥物的消耗[3]。也有研究表明艾司氯胺酮的不良反應是劑量依賴型[4],因此本觀察采用小劑量艾司氯胺酮復合舒芬太尼應用時可避免臨床劑量下的各種不良反應。除了強大的鎮痛作用,亞麻醉劑量艾司氯胺酮可以有效改善焦慮抑郁情緒。
本觀察結果顯示,術后6h和24h,S組患者VAS評分均高于KS組,小劑量艾司氯胺酮復合舒芬太尼有利于改善婦科腹腔鏡術后靜脈鎮痛情況。推測其原因是,婦科腹腔鏡術后的疼痛不單純是手術切口疼痛,減輕內臟痛才是腹腔鏡術后的鎮痛要點,同時CO2氣腹對患者也產生一系列病理生理方面的影響。文獻報道有2/3的腹腔鏡術后患者肩部酸痛、膈下和腹部脹痛,此種疼痛遠遠超過術后的切口疼痛,甚至要接受更多模式和種類的鎮痛藥物才能緩解其疼痛[5]。舒芬太尼和艾司氯胺酮能通過不同的作用機制緩解腹腔鏡患者的術后疼痛。舒芬太尼鎮痛效價約等于嗎啡100倍,作用于μ受體,鎮痛效果確切;而氯胺酮的鎮痛效價為嗎啡的10倍,其右旋體艾司氯胺酮是其鎮痛強度得2倍,因此25mg艾司氯胺酮相當于5μg舒芬太尼,說明本觀察KS組應用了更少的阿片類藥物,而達到了更好的鎮痛效果。艾司氯胺酮最主要的是非競爭性拮抗NMDA受體[6],第一它可減輕阿片類藥物引起的痛覺過敏;第二它通過抑制阿片類受體而產生鎮痛作用[7],二者具有協同作用[8]。因此在婦科腹腔鏡術后應用小劑量艾司氯胺酮,不僅可以增強鎮痛療效,還可減少舒芬太尼的用量[9]。相比單用阿片類藥物的鎮痛模式,聯合用藥是效率更高的用藥方案。本研究使用HADS量表[10],觀察兩組患者術前及術后焦慮和抑郁評分,結果表明艾司氯胺酮可有效改善患者術后焦慮情緒,這可能與艾司氯胺酮阻斷谷氨酸對NMDA受體的作用,同時增加了突觸間隙谷氨酸的含量,最終導致AMPAR激動引起一系列化學反應而產生的抗焦慮抑郁作用有關。
在安全性方面,近年來醫學界對阿片類藥物所導致的不良反應非常關注,在臨床上大力提倡多模式鎮痛和去阿片治療策略。本研究中S組的不良反應嗜睡和皮膚瘙癢評分明顯高于KS組,分析原因是多種藥物聯合鎮痛有利于降低阿片類鎮痛藥的副作用[8],提高用藥安全性。本研究還顯示,給予小劑量艾司氯胺酮,在較低劑量舒芬太尼基礎上獲得較為滿意的術后鎮痛效果的同時,還減少了術后PCIA按壓次數;對術后鎮痛滿意度調查,也顯示S組患者對緩解疼痛百分比和術后鎮痛滿意度遠低于KS組,S組需要更多疼痛治療的患者多于KS組,說明KS組患者更加滿意該組治療方法,鎮痛滿意度也會間接影響到患者對醫療服務質量的評價。為此,本研究認為艾司氯胺酮25mg+舒芬太尼25μg+昂丹司瓊8mg的鎮痛方法是安全和鎮痛效果較好的,值得臨床推薦。
本研究仍有一定的局限性,①結合本院婦科的實際情況及臨床工作中的情況所限,本研究為單中心樣本量較少,今后需進一步增加樣本量進行多中心研究對結果加以驗證;②本研究患者主要為ASAⅠ或Ⅱ級,因此是否適用于合并癥較多得患者尚不明確;③觀察時間較短,遠期效果有待進一步探討。
綜上所述,小劑量艾司氯胺酮聯合舒芬太尼用于婦科腹腔鏡術后靜脈鎮痛效果安全有效,不僅降低阿片類藥物的需求量,鎮痛效果優于單用舒芬太尼,降低了術后患者焦慮情緒,減少阿片類藥物引起的不良反應,而且提高患者術后鎮痛滿意度。

