理筋手法聯(lián)合神經(jīng)肌肉本體感覺促進技術在肝腎不足、筋脈瘀阻證膝骨關節(jié)炎人工全膝關節(jié)置換術后的應用
張 波 張成林 陳愛麗 許光旭
(1.南京醫(yī)科大學附屬宿遷第一人民醫(yī)院康復醫(yī)學科,江蘇 宿遷 223800;2.南京醫(yī)科大學附屬宿遷第一人民醫(yī)院老年醫(yī)學科,江蘇 宿遷 223800;3.南京醫(yī)科大學第一附屬醫(yī)院康復醫(yī)學中心,江蘇 南京 210029)
膝骨關節(jié)炎(knee osteoarthritis,KOA)是以慢性勞損及退行性改變?yōu)橹饕±硖卣鞯墓顷P節(jié)疾病,對于保守治療不佳患者,常采用全膝關節(jié)置換術(TKA)治療。但術后多存在關節(jié)本體感覺功能下降,影響術后康復效果。神經(jīng)肌肉本體感覺促進技術(PNF)利用牽張、牽引、擠壓等本體刺激,調動神經(jīng)、肌肉、本體感覺系統(tǒng),能較好恢復患者本體感覺功能[1]。但因高強度肌肉等長收縮與牽張反射所致心率、血壓升高,一定程度會影響到老年TKA術后患者治療依從性[2]。
KOA屬中醫(yī)學骨痹、筋痹、膝痹范疇,與肝、腎二臟密切相關。肝腎虧虛為本,風寒濕三邪侵襲為標。肝腎不足、筋脈瘀滯為其主要證型,經(jīng)絡閉塞不通是其關鍵病機。TKA術后破壞氣血運行,加劇瘀血停滯。治以滋補肝腎、舒筋通絡、活血化瘀[3]。理筋手法源于宮廷理筋術,基于“筋柔骨正”理論,通過揉、按、點、推、拿等手法,達到“治骨柔筋、治筋健骨”目的[4-5]。理筋手法輔助治療對于促進TKA術后關節(jié)功能恢復效果值得肯定[6]。相關研究表明,KOA屬于一種慢性炎癥浸潤性疾病,凝血功能障礙、血液流變學紊亂是TKA術后主要病理特征,也是影響術后膝關節(jié)功能恢復、誘發(fā)下肢深靜脈血栓形成的主要原因[7-8]。拮抗炎癥浸潤、改善血液流變學是治療KOA患者TKA術后關鍵“靶點”。2019年6月至2021年12月,我們應用理筋手法聯(lián)合PNF技術治療肝腎不足、筋脈瘀阻證KOA患者TKA術后40例,并與PNF技術治療40例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 全部80例均為南京醫(yī)科大學附屬宿遷第一人民醫(yī)院康復醫(yī)學科住院患者,按照隨機數(shù)字表法分為2組。治療組40例,男15例,女25例;年齡57~74歲,平均(64.35±6.72)歲;手術部位:左側16例,右側24例;Kellgren-Lawrence(K-L)分級[9]:Ⅲ級24例,Ⅳ級16例。對照組40例,男18例,女22例;年齡57~72歲,平均(62.14±6.03)歲;手術部位:左側19例,右側21例;K-L分級:Ⅲ級28例,Ⅳ級12例。2組一般資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準 西醫(yī)診斷參照《骨關節(jié)炎診斷指南(2018年版)》[10]中KOA的診斷標準:①近1個月反復膝關節(jié)疼痛;②X線攝片可見關節(jié)間隙變窄、軟骨下骨硬化和囊性變、關節(jié)邊緣骨贅形成;③年齡≥50歲;④僵硬時間≤30 min;⑤活動時有骨摩擦音。符合①+②、①+③+④+⑤即可確診。中醫(yī)診斷參照《中藥新藥臨床研究指導原則(試行)》[11]中肝腎不足、筋脈瘀阻證診斷標準。主癥:關節(jié)疼痛,脛軟膝酸;次癥:活動不利,動作牽強;舌脈:舌紅,苔薄白,脈滑或弦。符合主癥、次癥,結合舌脈即可確診。
1.2.2 納入標準 符合以上診斷標準及辨證標準;均為單側,有明確手術指征且行TKA術者; K-L分級為Ⅲ~Ⅳ級;術后X線顯示假體位置良好;本研究經(jīng)南京醫(yī)科大學附屬宿遷第一人民醫(yī)院醫(yī)學倫理委員會批準(編號:20190028)。
1.2.3 排除標準 合并嚴重心血管疾病、肝腎功能障礙者;合并其他炎癥性疾病者;合并凝血功能障礙者;伴嚴重骨質疏松癥者;無法耐受PNF技術、理筋手法者。
1.2.4 剔除脫落標準 未按規(guī)定規(guī)范康復治療者;康復過程中出現(xiàn)嚴重并發(fā)癥中斷試驗者;病例資料缺失,影響療效評估者。
1.3 治療方法 2組術后均常規(guī)預防感染、疼痛、下肢深靜脈血栓形成。同時予常規(guī)康復訓練。患肢抬高訓練:患肢伸膝位抬高、患肢直腿抬高練習。患側踝泵訓練:屈伸、環(huán)繞,每次重復10~20次,4~5 h/天。膝關節(jié)持續(xù)被動訓練:初始階段角度0~20°。根據(jù)患者耐受情況每日增加5°~10°,1周內接近90°,每次1 h,每日2次。下肢肌肉訓練:采用抗阻訓練增強股四頭肌、腘繩肌肌力,每次30 min,每日2~3次。負重、步行訓練:鼓勵患者早日下床,主動屈伸膝關節(jié),足跟蹬地增加患肢負重,直至兩腿對稱負重站立。四點步方式(健拐-患腳-患拐-健腳)步行訓練,從雙拐—單拐—棄拐,每次30 min,每日2次。
1.3.1 對照組 予PNF技術。患肢屈伸-內收-外旋:取患者仰臥位,治療師左手置于患側足舟骨內側,右手置于股內側肌腹,伸髖下快速牽張,踝背屈后開始下肢整體運動,保證全程牽引。每組10次,每日2組。患肢伸展-外展-內旋:取患者仰臥位,治療師左手置于患側跖趾關節(jié)下方,右手置于股二頭肌后外側,快速牽張,踝跖屈后開始下肢整體運動。后1/3過程施加擠壓以增強患肢阻力,要求動作終止位時充分伸展髖。每組10次,每日2組。膝關節(jié)穩(wěn)定反轉技術:取患者仰臥位,囑患者完成并維持雙橋動作,治療師雙手置于患側腳踝及足跟處,沿對角線施加壓力移動足部,囑患者盡力對抗足部移動,以維持膝關節(jié)及雙橋穩(wěn)定。每組10次,每日3組。
1.3.2 治療組 在對照組治療基礎上聯(lián)合理筋手法治療。術后1~3天:選患側陰陵泉、膝陽關、伏兔、梁丘、血海、陽陵泉、足三里,拇指中等力量持續(xù)按揉2~3 min/穴(局部發(fā)熱為宜),每日2次。術后4~7天:選穴同上,拇指指腹點按30 s/穴(酸麻脹痛為宜),每日2次。一指禪循經(jīng)(足太陰、足陽明、足少陽)推拿,每組3次,每日2組。術后8~30天:選穴同上,拇指指腹點按30 s/穴(以酸麻脹痛為宜),每日2次。一指禪循經(jīng)(足太陰、足陽明、足少陽)推拿,每組3次,每日2組。同時點按阿是穴,30 s/次,每日1次。
1.3.3 療程 2組均治療4周。
1.4 觀察指標及方法 治療前(術后1天)、治療后(術后4周),比較2組中醫(yī)證候評分、血清炎癥因子、血液流變學、膝關節(jié)功能。①中醫(yī)證候評分:參照《中藥新藥臨床研究指導原則(試行)》[11],2項主癥采用0、2、4、6分評分,2項次癥采用0、1、2、3分評分,總分0~18分,分值越高,中醫(yī)癥狀越嚴重。②血清炎癥因子:采集患者空腹靜脈血4 mL,取血清,采用全自動生化分析儀(7600型,日本日立)檢測血清C反應蛋白(CRP)、白細胞介素6(IL-6)、IL-10、腫瘤壞死因子α(TNF-α)含量。③血液流變學:同上取血清,采用HAAKE全自動血液流變儀(賽默飛世爾科技有限公司)檢測全血黏度(高切、中切、低切)、血漿黏度、紅細胞聚集指數(shù)。④膝關節(jié)功能:采用美國特種醫(yī)院(HSS)膝關節(jié)功能[10]評分量表,包括疼痛(0~30分)、功能(0~22分)、活動度(0~18分)、肌力(0~10分)、屈曲畸形(0~10分)、穩(wěn)定性(0~10分),總分0~100分,分值越高,膝關節(jié)功能越好。
1.5 療效標準 療效指數(shù)=(治療前中醫(yī)證候評分-治療后中醫(yī)證候評分)/治療前中醫(yī)證候評分×100%。痊愈:臨床癥狀及體征基本消失,療效指數(shù)≥95%;顯效:臨床癥狀及體征明顯緩解,95%>療效指數(shù)≥70%;有效:臨床癥狀及體征改善,70%>療效指數(shù)≥30%;無效:臨床癥狀及體征無改善甚至加重,療效指數(shù)<30%[11]。總有效率=(痊愈例數(shù)+顯效例數(shù)+有效例數(shù))/總例數(shù)×100%。

2 結果
2.1 試驗完成情況 治療組40例,剔除1例(未規(guī)范接受治療);對照組40例,剔除3例(未規(guī)范接受治療、中途自動退出、病例資料缺失各1例)。最終治療組39例、對照組37例完成研究。
2.2 2組療效比較 治療組總有效率94.87%(37/39),對照組總有效率78.38%(29/37),治療組療效優(yōu)于對照組(P<0.05)。見表1。

表1 2組療效比較 例(%)
2.3 2組治療前后中醫(yī)證候評分比較 2組治療后關節(jié)疼痛、脛軟膝酸、活動不利、動作牽強評分及總評分均較本組治療前降低(P<0.05);治療后治療組關節(jié)疼痛、脛軟膝酸、活動不利、動作牽強評分及總評分均低于對照組(P<0.05)。見表2。
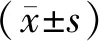
表2 2組治療前后中醫(yī)證候評分比較 分,
2.4 2組治療前后血清炎癥因子比較 2組治療后血清CRP、IL-6、TNF-α水平均較本組治療前降低(P<0.05),IL-10水平較本組治療前升高(P<0.05),比較差異有統(tǒng)計學意義;治療后治療組血清CRP、IL-6、TNF-α水平均低于對照組(P<0.05),IL-10水平高于對照組(P<0.05),比較差異有統(tǒng)計學意義。見表3。
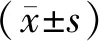
表3 2組治療前后血清炎癥因子比較
2.5 2組治療前后血液流變學指標比較 2組治療后全血黏度(高切、中切、低切)、血漿黏度、紅細胞聚集指數(shù)均較本組治療前降低(P<0.05);治療組治療后全血黏度(高切、中切、低切)、血漿黏度、紅細胞聚集指數(shù)均低于對照組(P<0.05),比較差異有統(tǒng)計學意義。見表4。
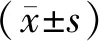
表4 2組治療前后血液流變學指標比較
2.6 2組治療前后HSS膝關節(jié)功能評分比較 2組治療后疼痛、功能、活動度、肌力、屈曲畸形、穩(wěn)定性評分及總評分均較本組治療前升高(P<0.05);治療后治療組疼痛、功能、活動度、肌力、屈曲畸形、穩(wěn)定性評分及總評分均高于對照組(P<0.05),比較差異有統(tǒng)計學意義。見表5。
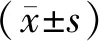
表5 2組治療前后HSS膝關節(jié)功能評分比較 分,
3 討論
我國50歲以上群體KOA發(fā)病率高達14.3%,已成為中老年致殘的主要原因[12]。TKA技術通過人工假體置換已破壞或退化的膝關節(jié)骨和軟骨,能解除患者疼痛程度,矯正膝關節(jié)畸形。KOA患者以疼痛、運動功能喪失為首要癥狀,多伴有膝周神經(jīng)肌肉控制能力下降、本體感覺功能缺損。TKA術需要切除前交叉韌帶、關節(jié)軟骨及半月板,也會造成本體感覺功能下降。同時TKA假體植入也需更多的肌群力量適應關節(jié)“內環(huán)境”的變化[13]。如何恢復本體感覺功能是TKA術后康復訓練的重點。PNF通過刺激人體本體感受器,達到促進神經(jīng)肌肉反應的目的[14]。也有文獻研究認為,PNF能調整神經(jīng)肌肉興奮性,以增強肌肉收縮能力和控制能力,改善關節(jié)肌肉的正常運動模式[15]。本研究中,對照組采用屈伸-內收-外旋模式、伸展-外展-內旋模式、膝關節(jié)穩(wěn)定反轉技術等PNF治療,患者HSS膝關節(jié)功能各項評分均高于治療前,說明PNF能一定程度促進TKA術后膝關節(jié)功能恢復。但也研究認為,PNF有誘發(fā)心率、血壓升高的風險,在老齡TKA術后應用適應證仍有待于檢驗[16]。
KOA屬中醫(yī)學“痹證”范疇,TKA術后關節(jié)疼痛、僵硬、腫脹、活動無力等癥狀,也屬中醫(yī)學“痹證”“痿證”“痙證”范疇。《素問·痹論》曰“風寒濕三氣雜至,合而為痹也”,《素問·長刺節(jié)論》載“骨重不可舉,骨髓酸痛,寒氣至,名曰骨痹”“筋攣節(jié)痛,不可以行,名曰筋痹”。清·張璐《張氏醫(yī)通》云“膝為筋之府……膝痛無有不因肝腎虛者”。說明肝腎虧虛、外感風寒濕三邪可致“骨痹”,以滋補肝腎、舒筋活絡、活血化瘀為主要治則。筋骨同病是KOA及TKA術后功能障礙的基本特點,筋骨同調應作為中醫(yī)康復的基本原則。肝主筋、腎主骨,辨證選穴是治療的關鍵。陰陵泉穴屬足太陰脾經(jīng),可清熱利濕,健脾益腎;膝陽關屬足少陽膽經(jīng),能通利關節(jié),疏通經(jīng)脈;血海屬足太陰脾經(jīng)腧穴,為生血活血化瘀之要穴;足三里屬足陽明胃經(jīng)腧穴,能生發(fā)胃氣,燥化脾濕,可治下肢痿痹;伏兔屬足陽明胃經(jīng),排水滲濕,固化脾土;梁丘屬足陽明胃經(jīng)郄穴,通經(jīng)利節(jié),可治膝腫痛、屈伸不利;陽陵泉屬八會穴之筋會,為筋會聚會之處,《靈樞》謂“筋急,陽陵泉主之”;阿是穴屬病痛局部或病痛反應點,為緩解病痛奇穴。“筋喜柔而惡剛”,理筋以“輕、柔、透、巧”之手法,旨在理順經(jīng)絡,行氣活血,扶正祛邪。HSS膝關節(jié)評分是對膝關節(jié)功能的綜合評定量表,包括自評部分和他評部分,常用于 TKA 患者的膝關節(jié)功能評定。本研究結果顯示,2組治療后關節(jié)疼痛、脛軟膝酸、活動不利、動作牽強評分及總評分均較本組治療前降低(P<0.05);治療后治療組關節(jié)疼痛、脛軟膝酸、活動不利、動作牽強評分及總評分均低于對照組(P<0.05)。2組治療后疼痛、功能、活動度、肌力、屈曲畸形、穩(wěn)定性評分及總評分均較本組治療前升高(P<0.05);治療后治療組疼痛、功能、活動度、肌力、屈曲畸形、穩(wěn)定性評分及總評分均高于對照組(P<0.05)。與陳泓穎等[17]、時中洋等[18]文獻報道基本相似,說明理筋手法能促進TKA術后患者膝關節(jié)功能康復。
KOA屬于一種慢性炎癥浸潤性膝骨關節(jié)性疾病,TKA手術創(chuàng)傷也會導致炎性介質的釋放。CRP屬于一種急性時相蛋白,被視為TKA術后早期感染及疼痛的敏感性指標[19]。IL-6可通過影響膝關節(jié)內軟骨外基質合成與分解平衡、誘導軟骨基質成分缺失與破壞軟骨結構,也可通過激活外周傷害感受器誘導疼痛產(chǎn)生。TNF-α可通過刺激巨噬細胞、軟骨降解酶、破骨細胞因子等途徑,參與KOA病理生理過程[20]。IL-10能通過轉錄、翻譯等途徑抑制促炎細胞因子的釋放,降解KOA及TKA炎癥浸潤程度[21]。理筋手法通過對疼痛部位附近辨證取穴,利用揉、按、點、推拿等手法,可通過抑制致痛因子及疼痛介質的表達發(fā)揮鎮(zhèn)痛作用,通過疏通經(jīng)絡、促進血液循環(huán)等途徑,減少局部炎性反應[22]。有研究表明,雙指按揉(梁丘+委中、陰陵泉+陽陵泉、血海+犢鼻)、分筋(內、外膝眼;脛、腓側副韌帶),能夠抑制KOA模型家兔關節(jié)液中白細胞介素1β(IL-1β)的表達[23]。基于臟腑推拿與筋傷推拿為一體的“柔筋溫通”手法,能抑制坐骨神經(jīng)損傷模型兔坐骨神經(jīng)組織IL-6β、TNF-α的表達[24]。理筋調脊通絡法能降低腰椎間盤突出癥患者血清IL-6、TNF-α含量[25]。本研究結果顯示,2組治療后血清CRP、IL-6、TNF-α水平均較本組治療前降低(P<0.05),IL-10水平較本組治療前升高(P<0.05);治療后治療組血清CRP、IL-6、TNF-α水平均低于對照組(P<0.05),IL-10水平高于對照組(P<0.05)。說明理筋手法聯(lián)合PNF能夠抑制TKA術后患者炎性反應程度。
氣滯血瘀是KOA及TKA術后患者主要病理特征,可從血液黏度、血液凝滯性和流動性等血液流變學改變中得到證實[26]。膝陽關、陽陵泉、足三里、梁丘穴行氣活血,舒筋活絡;血海、陰陵泉、伏兔、阿是穴不僅能活血止痛,也能調節(jié)膝關節(jié)周圍氣血不暢。理筋手法以點穴開筋,強調“輕、柔、透、巧”,增強患者舒適體驗,能有效緩解肌肉緊張,促進血液循環(huán)。一指禪循經(jīng)推拿能平衡陰陽,激發(fā)經(jīng)氣,營衛(wèi)氣血。有研究表明,理筋手法(沿頸部及背部督脈線按摩,拿捏肌肉及韌帶組織,點按大椎、風府、百會穴)能調節(jié)頸脊髓機械性壓迫損傷模型家兔全血黏度[27]。南少林理筋整脊手法有助于促進椎動脈型頸椎病患者血液微循環(huán)[28]。本研究結果顯示,2組治療后全血黏度(高切、中切、低切)、血漿黏度、紅細胞聚集指數(shù)均較本組治療前降低(P<0.05);治療組治療后全血黏度(高切、中切、低切)、血漿黏度、紅細胞聚集指數(shù)均低于對照組(P<0.05),說明理筋手法聯(lián)合PNF能夠改善TKA術后血液流變學水平。
綜上所述,肝腎不足、筋脈瘀阻證KOA患者TKA術后應用理筋手法聯(lián)合PNF,可能通過抑制炎性反應、調節(jié)血液流變學,進而緩解患者臨床癥狀,促進術后膝關節(jié)功能恢復,值得臨床推廣應用。

