2型糖尿病患者糖化血紅蛋白與血脂、血壓水平及并發癥的關系探究
龔文

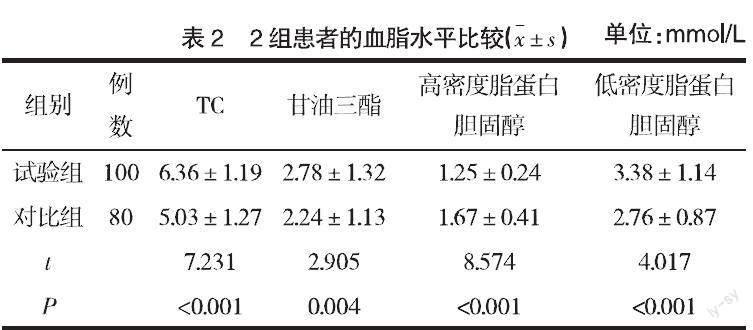
【摘要】? 目的? ? 探究2型糖尿病患者糖化血紅蛋白與血脂、血壓水平及并發癥的關系。方法? ? 將2021年1月—12月期間收治的180例2型糖尿病患者納入研究,將糖化血紅蛋白濃度>7%作為試驗組(n=100),糖化血紅蛋白濃度≤7%作為對比組(n=80),比較2組患者的空腹血糖、血脂、血壓水平以及并發癥發生情況,分析糖化血紅蛋白與血脂、血壓水平和并發癥之間的相關性。結果? ? 試驗組空腹血糖、舒張壓、總膽固醇(TC)、甘油三酯、低密度脂蛋白膽固醇水平均高于對比組,高密度脂蛋白膽固醇水平低于對比組(P<0.05),收縮壓與對比組無明顯差異(P>0.05);2組的糖化血紅蛋白與空腹血糖、TC、甘油三酯、舒張壓均呈正相關,與高密度脂蛋白膽固醇均呈負相關(P<0.05),且試驗組糖化血紅蛋白與血脂水平相關性更明顯;試驗組糖尿病視網膜病變、糖尿病周圍神經病變、糖尿病腎病、冠心病的發生率均高于對比組(P<0.05),腦梗死、脂肪肝、糖尿病足與對比組無明顯差異(P>0.05)。結論? ? 2型糖尿病患者糖化血紅蛋白與血脂、血壓水平及并發癥存在相關性,具體表現為糖化血紅蛋白水平越高,TC、甘油三酯、低密度脂蛋白膽固醇水平越高,高密度脂蛋白膽固醇水平越低,提示越有可能發生并發癥,需重點關注。
【關鍵詞】? 2型糖尿病;糖化血紅蛋白;血脂;血壓;并發癥;相關性
中圖分類號:R587.1? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)14-0062-03
DOI:10.19435/j.1672-1721.2023.14.021
目前隨著人們生活水平的提高,加上不規律的作息,糖尿病逐漸成為常見的慢性疾病,患病率在近年顯著上升,且患者不再局限于中老年人。糖尿病包括1型糖尿病與2型糖尿病兩種類型,2型糖尿病占主導地位,1型糖尿病的患病率低,多在幼年以及青少年時期發病[1]。糖化血紅蛋白是反映血糖水平的重要指標,結構穩定,對于2型糖尿病患者,及時檢測糖化血紅蛋白能夠有效判斷血糖控制效果,其濃度用占成人血紅蛋白的百分比代表[2]。在正常情況下,糖化血紅蛋白濃度為4%~6%,有研究指出,與低糖化血紅蛋白變異指數患者相比,高糖化血紅蛋白變異指數患者更容易發生糖尿病慢性并發癥與糖尿病視網膜病變,說明2型糖尿病患者糖化血紅蛋白與并發癥存在一定關系[3]。而2型糖尿病的發生與營養過剩、體力活動不足等因素相關,患者多表現為肥胖,血脂水平高于健康人。本次研究旨在探究2型糖尿病患者糖化血紅蛋白與血脂、血壓水平及并發癥的關系,報告如下。
1? ? 資料與方法
1.1? ? 臨床資料? ? 將2021年1月—12月期間收治的180例2型糖尿病患者納入研究,把糖化血紅蛋白濃度>7%作為試驗組(n=100),糖化血紅蛋白濃度≤7%作為對比組(n=80)。試驗組中男58例,女42例,年齡25~82歲,平均年齡(64.16±1.08)歲,病程3~15年,平均(7.85±0.42)年;對比組中男41例,女39例,年齡47~83歲,平均年齡(64.18±1.10)歲,病程3~14年,平均(7.82±0.40)年。2組基本信息差異不具備統計學意義(P>0.05)。
納入標準:(1)參照《中國2型糖尿病防治指南(2020年版)》[4],所有患者均診斷為2型糖尿病;(2)病程≥3個月;(3)自愿簽署知情同意書;(4)醫學倫理委員會批準研究開展,批準號為20200986;(5)臨床資料完整;(6)具有基本的溝通能力。
排除標準:(1)1型糖尿病患者;(2)病程<3個月;(3)臨床資料不完整;(4)聽力障礙患者,導致溝通困難;(5)癌癥患者;(6)近2周內發生過與糖尿病相關的急性并發癥,如嚴重低血糖癥、糖尿病乳酸性酸中毒等。
1.2? ? 方法? ? 空腹8~12 h,采集靜脈血3 mL,具體檢測步驟如下:(1)糖化血紅蛋白濃度測定:用乳膠免疫凝集法檢測,儀器為AC6601糖化血紅蛋白分析儀。(2)空腹血糖測定:檢測方法為葡萄糖氧化酶法,儀器為邁瑞BS-2000M全自動生化分析儀,正常范圍為3.9~6.1 mmol/L,當空腹血糖水平兩次超過7.0 mmol/L,可診斷為糖尿病。(3)血脂水平測定:包括TC、甘油三酯、高密度脂蛋白膽固醇、低密度脂蛋白膽固醇,其中TCHO檢測方法為酶比色法,正常范圍為2.8~5.17 mmol/L;甘油三酯檢測方法為比色法,正常范圍為0.56~1.7 mmol/L;高密度脂蛋白膽固醇檢測方法為酶比色法,正常范圍為0.9~2.19 mmol/L;低密度脂蛋白膽固醇檢測方法為酶比色法,正常范圍為0~3.1 mmol/L,儀器為邁瑞BS-2000M全自動生化分析儀。(4)血壓水平測定:包括收縮壓和舒張壓,檢測前提醒患者休息5~10 min,然后取坐位上臂血壓,儀器為魚躍醫用電子血壓計,收縮壓正常范圍為<120 mm Hg,舒張壓正常范圍為<80 mm Hg。(5)并發癥診斷:糖尿病視網膜病變診斷標準為由專業的眼科醫生對患者展開眼底拍照或是熒光素眼底血管造影,當眼底出現出血、微血管瘤以及滲出等,加上糖尿病病程超過1年,即可確診;糖尿病周圍神經病變診斷標準為患者已經出現感覺障礙、對側對稱性的四肢麻木等癥狀,并且神經電生理檢查為異常;糖尿病腎病診斷標準為患者24 h尿蛋白定量超過0.5 g,同時連續>2次,腎功能進行性下降,排除其他可能造成尿蛋白增加的原因;腦梗死診斷標準為頭顱CT提示明顯的缺血梗死灶,存在嗜睡、肢體運動障礙等癥狀;冠心病的診斷標準為患者存在明顯的心絞痛癥狀,同時無主動脈瓣病變,具有陳舊性心肌梗死病死或急性心肌梗死病史,冠狀動脈造影檢查發現有≥70%冠脈狹窄;脂肪肝診斷標準為無飲酒史,存在消化不良、肝區隱痛等癥狀,血清轉氨酶以及谷氨酰轉肽酶水平上升,有血脂紊亂、空腹血糖升高等代謝綜合征,且排除藥物性肝病、病毒性肝炎等特定疾病;糖尿病足診斷標準為在糖尿病基礎上,數字減影血管造影提示血管狹窄,并伴有足部疼痛、足部動脈搏動減弱或是消失等下肢缺血癥狀。
1.3? ? 觀察指標? ? 比較2組患者的空腹血糖、血脂、血壓水平以及并發癥發生情況,分析糖化血紅蛋白與血脂、血壓水平和并發癥之間的相關性。
1.4? ? 統計學方法? ? 采用SPSS 22.0統計學軟件進行數據分析,計量資料以x±s表示,行t檢驗,計數資料以百分比表示,行χ2檢驗,P<0.05為差異有統計學意義。
2? ? 結果
2.1? ? 2組患者的空腹血糖和血壓水平比較? ? 試驗組的空腹血糖和舒張壓均高于對比組(P<0.05),收縮壓與對比組無明顯差異(P>0.05),見表1。
2.2? ? 2組患者的血脂水平比較? ? 試驗組TC、甘油三酯、低密度脂蛋白膽固醇水平均高于對比組,高密度脂蛋白膽固醇水平低于對比組,均有明顯差異(P<0.05),見表2。
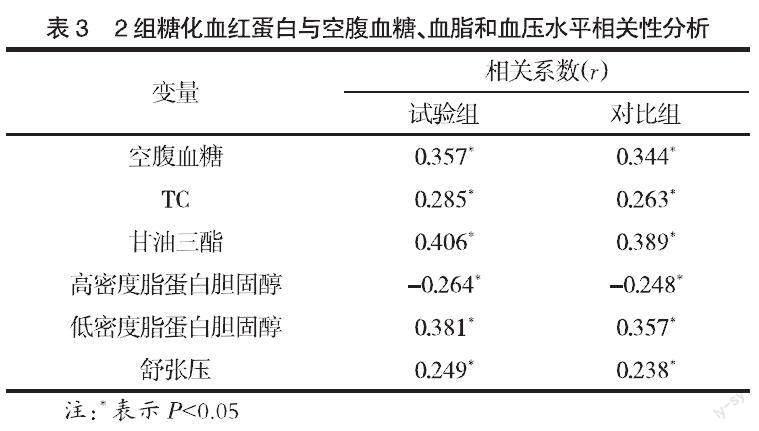
2.3? ? 2組糖化血紅蛋白與空腹血糖、血脂和血壓水平的相關性分析? ? 2組的糖化血紅蛋白與空腹血糖、TC、甘油三酯、舒張壓均呈正相關,與高密度脂蛋白膽固醇均呈負相關(P<0.05),且試驗組糖化血紅蛋白與血脂水平相關性更明顯,見表3。
2.4? ? 2組患者的并發癥發生情況比較? ? 試驗組糖尿病視網膜病變、糖尿病周圍神經病變、糖尿病腎病、冠心病的發生率均高于對比組,有明顯差異(P<0.05);腦梗死、脂肪肝、糖尿病足與對比組無明顯差異(P>0.05),見表4。
3? ? 討論
2型糖尿病是糖尿病的主要類型,因為多發生在成年人中,臨床稱為成人發病型糖尿病,體內胰島素分泌量過低或不能有效利用胰島素是誘發疾病的主要原因[5]。在人口老齡化影響下,我國2型糖尿病患者眾多,引起臨床重視,當血糖長時間處于高水平狀態,患者不僅出現典型的“三多一少”癥狀,同時心血管系統、消化系統以及心理上均出現不同程度的障礙,如心悸、易饑餓、抑郁、記憶力降低等[6]。糖化血紅蛋白對2型糖尿病患者有重要意義,相比于血糖水平,其不受空腹、降糖藥物和胰島素等因素干擾,可以準確反映3個月內的平均血糖水平,除用于監測血糖控制效果外,還將其用于糖尿病診斷,當糖化血紅蛋白超過6.5%,說明存在糖尿病的可能性,為臨床診斷提供依據。金玉琴等[7]在研究中發現,在2型糖尿病患者中,高濃度的糖化血紅蛋白患者合并血管并發癥發生率高于正常濃度糖化血紅蛋白患者,代表觀察2型糖尿病患者的糖化血紅蛋白濃度變化情況,能夠及時預測相關并發癥發生。
本次研究中,2組的糖化血紅蛋白與空腹血糖、TC、甘油三酯均呈正相關,與高密度脂蛋白膽固醇均呈負相關(P<0.05),且試驗組糖化血紅蛋白與血脂水平相關性更明顯,說明2型糖尿病患者的糖化血紅蛋白與血脂水平密切相關。糖化血紅蛋白是檢測血糖水平的重要指標,為血紅蛋白與血清中葡萄糖在一定條件下結合的產物,新生紅細胞中形成的血紅蛋白可攜帶少量葡萄糖進入循環,由于葡萄糖能夠自由滲透入紅細胞,使其不可逆附著在血紅蛋白上,實際附著速度受血糖濃度影響,人體每天有少量紅細胞被破壞,同時產生相同數量的紅細胞,使糖化血紅蛋白濃度呈動態變化[8]。當2型糖尿病患者糖化血紅蛋白濃度超過正常范圍,表示血糖控制效果不佳,紅細胞中的血紅蛋白與糖產物偏高,血紅蛋白同葡萄糖的結合率增加,血糖的調控能力降低,導致病情惡化。而大部分2型糖尿病患者本身存在脂代謝異常,TC、甘油三酯、低密度脂蛋白膽固醇水平高,高密度脂蛋白膽固醇水平低,一旦糖化血紅蛋白濃度升高,隨著病情加重,脂代謝異常現象更突出[9]。祖亞等[10]研究表明,2型糖尿病患者糖化血紅蛋白與血脂譜、空腹血糖以及餐后2 h血糖均有相關性,可將其用于預測血脂水平。本次研究顯示2組的糖化血紅蛋白與舒張壓均呈正相關,說明2型糖尿病患者糖化血紅蛋白與血壓水平之間的關系不大。本次研究顯示試驗組糖尿病視網膜病變、糖尿病周圍神經病變、糖尿病腎病、冠心病的發生率均高于對比組(P<0.05),說明2型糖尿病患者的糖化血紅蛋白濃度與并發癥的發生密切相關。原因為糖化血紅蛋白可反映檢測前2~3個月的平均血糖水平,高濃度的糖化血紅蛋白代表平均血糖水平高,可導致相關器官組織發生病變,從而對心臟、腎臟、眼睛、神經系統等器官造成危害,誘發相關并發癥。另有研究表明,老年2型糖尿病患者并發認知功能障礙的風險與血糖波動有一定關系,認知功能障礙患者糖化血紅蛋白濃度高于非認知功能障礙患者,進一步說明糖化血紅蛋白在評估并發癥發生風險上有明顯優勢[11]。
綜上所述,2型糖尿病患者糖化血紅蛋白與血脂、血壓水平及并發癥存在相關性,具體表現為糖化血紅蛋白水平越高,TC、甘油三酯、低密度脂蛋白膽固醇水平越高,高密度脂蛋白膽固醇水平越低,提示越有可能發生并發癥,需重點關注。
參考文獻
[1]? ? 范譯丹,華杰,范源.2型糖尿病患者合并非酒精性脂肪肝與血脂異常及中醫辨證分型的關系[J].現代中西醫結合雜志,2019,28(18):1955-1958,1963.
[2]? ? 許金鵬,許禮發,黃開泉,等.糖化血紅蛋白A1c(HbA1c)聯合尿五蛋白測定對診斷2型糖尿病病人是否存在早期腎損害的應用價值研究[J].醫學動物防制,2019,35(8):730-735.
[3]? ? 顧淑君,張秋伊,周正元,等.糖化血紅蛋白變異指數與2型糖尿病患者糖尿病慢性并發癥的相關性研究[J].華南預防醫學,2021,47(4):431-435.
[4]? ? 中華醫學會糖尿病學分會.中國2型糖尿病防治指南(2020年版)[J].國際內分泌代謝雜志,2021,41(5):482-548.
[5]? ? 章梓格,孫文利.糖化血紅蛋白變異指數與2型糖尿病下肢動脈病變的相關性研究[J].湖南師范大學學報(醫學版),2021,18(6):100-104.
[6]? ? 秦曉丹,邢桂紅,候曉云,等.血清PCSK9、IL-18水平與2型糖尿病患者并發大血管病變的關系[J].山東醫藥,2020,60(34):34-37.
[7]? ? 金玉琴,沈菁,吳秀萍,等.胱抑素C、糖化血紅蛋白及尿微量白蛋白與2型糖尿病血管并發癥關系的探討[J].徐州醫科大學學報,2020,40(5):370-372.
[8]? ? 彭方書,趙曉溪,呂燕,等.2型糖尿病合并高血壓患者動態血糖與晝夜動態血壓波動的關系[J].中國醫藥導報,2020,17(26):113-116.
[9]? ? 壽廣麗,朱方方,許媛媛,等.2型糖尿病合并急性腦梗死患者糖化血紅蛋白與血清相關炎癥因子及頸動脈粥樣硬化斑塊的相關性研究[J].齊齊哈爾醫學院學報,2021,42(20):1757-1760.
[10]? ? 祖亞,李曉東,白志瑤,等.初診2型糖尿病患者糖化血紅蛋白與血脂譜、空腹血糖及餐后2 h血糖的相關性研究[J].實用檢驗醫師雜志,2020,12(3):139-142.
[11]? ? 丁文萃,王麗暉,楊潔,等.血糖波動與老年2型糖尿病患者并發認知功能障礙的關系研究[J].解放軍醫藥雜志,2019,31(9):48-50,59.
(收稿日期:2023-02-10)

