臨床藥師參與1 例耶氏肺孢子菌肺炎伴磺胺脫敏治療藥學監護實踐*
鐘 丹,劉家怡,劉 耀△
(1.中國人民解放軍陸軍特色醫學中心,重慶 400042; 2.重慶市巴南區第二人民醫院,重慶 400054)
耶氏肺孢子菌肺炎(PJP)是免疫功能受損患者常見的機會性感染之一,其病程進展迅速,嚴重時可危及生命,且可供選擇的治療藥物有限。復方磺胺甲噁唑(TMP - SMX)是治療PJP 的一線藥物,但磺胺過敏PJP患者的治療困難巨大。相關指南推薦腎功能正常患者TMP-SMX治療PJP的標準劑量(以TMP計,下文同)為15~20 mg/(kg·d),但30%~50%的患者會因標準劑量磺胺所致不良反應而停藥,且磺胺不良反應與劑量相關[1],因此,低劑量磺胺的有效性亦值得探討。本研究中就臨床藥師參與的1 例低劑量磺胺治療PJP 伴磺胺過敏的案例進行分析,為磺胺過敏PJP的治療及低劑量磺胺的臨床應用提供更多參考。現報道如下。
1 臨床資料
患者,女,56 歲,體質量50 kg,入院前半月無明顯誘因出現氣促、咳嗽、咳痰,無發熱、寒戰、咯血,夜間可平臥入睡。因氣促癥狀加重1周,伴全身乏力,于2021年12月28日收入陸軍特色醫學中心治療。患者2018年6月因乏力、牙齦出血于外院確診為多發性骨髓瘤,于當年7 月起予化學藥物治療(簡稱化療),后多次調整化療方案,至入院時規律服用環磷酰胺+來那度胺及隨訪中。2021 年9 月24 日外院胸部CT 示,雙肺少許散在小結節,炎性結節可能;10月5日G試驗結果251.78 pg/mL,GM 試驗結果0.12(陰性),痰液真菌免疫熒光染色可找見真菌菌絲;10月8日起予氟康唑[每次0.2 g、每日1次(qd)]+頭孢他啶[每次2 g、每12 h 1次(q12 h,q6 h,q8 h等的意思以此類推)]治療1周后出院;11月初因G試驗結果繼續升高,外院門診予口服(po)伏立康唑(每次200 mg、q12 h)治療,至入我院時已服用2月余;11月16日GM試驗結果0.17(陰性);12 月24 日外院胸部X 線攝片見肺紋理稍增多。
入院體格檢查示,體溫36.6 ℃,心率111次/分,呼吸頻率21次/分,血壓102/62 mmHg(1 mmHg=0.133 kPa)。當日完善相關檢查,白細胞計數(WBC)4.58 × 109/L、中性粒細胞百分比(NEUT%)86.9 %,血紅蛋白(Hb)96 g/ L,血小板計數(PLT)145 × 109/ L,C 反應蛋白(CRP)35.88 mg/L,丙氨酸氨基轉移酶(ALT)22 U/L,天門冬氨酸氨基轉移酶(AST)15 U / L,肌酐(Cr)61 μmol / L。動脈血氣分析示,pH 7.45,血氧分壓83 mmHg,二氧化碳分壓28.7 mmHg。胸部CT 示,雙肺散在磨玻璃影,雙肺下葉散在斑片、條索影(見圖1 A、圖1 B),考慮炎性病變,特殊類型感染(可能)。患者系多發性骨髓瘤放射治療和化學藥物治療(簡稱放化療)后免疫抑制狀態,結合其胸部CT、低氧血癥及活動后氣促等癥狀,臨床考慮PJP,但仍需進一步排除EB 病毒、巨細胞病毒等感染。
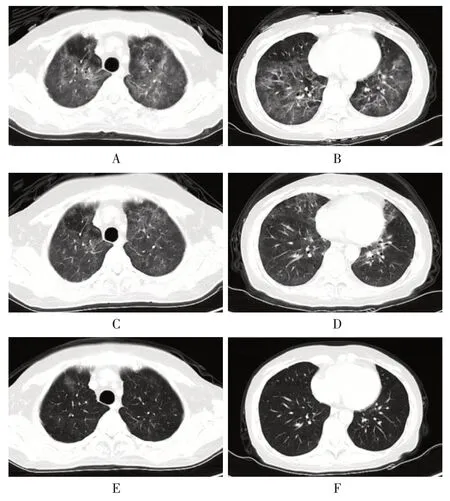
圖1 患者肺部CT檢查結果Fig.1 Results of pulmonary CT scan in the patient
2 治療經過
入院第1 天,予頭孢唑肟[2 g、q12 h、靜脈滴注(ivgtt)]+更昔洛韋(0.25 g、q12 h、ivgtt)及TMP-SMX片(0.96 g、每日3次(tid)、po]治療,并予甲潑尼龍(40 mg、qd、ivgtt)。同時完善呼吸道九聯檢、EB 病毒及巨細胞病毒檢測。第2天患者服用TMP-SMX后出現惡心、嘔吐,且雙上肢及胸前出現少量散在紅色皮疹,伴瘙癢。臨床藥師查看并仔細詢問患者后考慮為TMP-SMX 不良反應,暫停使用該藥。第3 天患者皮疹消退,惡心、嘔吐癥狀好轉。第4 天患者3 種檢測結果陰性,停用更昔洛韋。臨床擬針對PJP 進行治療,臨床藥師參與治療方案討論。針對患者使用TMP-SMX 磺胺過敏或治療失敗時,指南推薦以下藥物:①氨苯砜(100 mg、qd、po)+甲氧芐啶[15 mg/(kg·d)、tid、po];②克林霉素[600 mg、q6 h、靜脈注射(iv),800 mg、q8 h、iv 或600 mg、q8 h、po]+伯氨喹(30 mg、qd、po);③羥乙磺酸噴他脒(4 mg/kg、qd、iv);④阿托伐醌(750 mg、bid、po);⑤卡泊芬凈(50 mg、qd、iv)[2]。患者服用磺胺后出現惡心、嘔吐、皮疹等過敏反應,但噴他脒、氨苯砜、阿托伐醌、伯氨喹等藥物已無法在市場上獲得;卡泊芬凈治療PJP 療效存在爭議,價格昂貴,且該用法不在醫保報銷范圍內。患者此次過敏未出現喉頭水腫、血壓下降、剝脫性皮炎等癥狀,綜合考慮,臨床藥師建議行磺胺脫敏治療,醫師采納。但與患者充分溝通后,患者因個人原因決定轉院治療。外院就診時,由于患者對磺胺過敏,予卡泊芬凈50 mg(首劑70 mg,qd、ivgtt)+ 克林霉素(0.6 g、q8 h、ivgtt)治療,半月后仍感氣促明顯,患者拒絕繼續使用,遂出院,并于2022年1月24日再次入我院治療,入院時體溫37.0 ℃,心率108次/分,呼吸頻率20次/分,血壓110/75 mmHg。入院完善相關檢查,WBC 4.05 × 109/ L,NEUT%75.5%,Hb 95 g/L,PLT 166×109/L,CRP 33.57 mg/L,ALT 26 U/L,AST 25 U/L,Cr 58 μmol/L。動脈血氣分析(鼻導管吸氧3 L/min條件下檢測)示,pH 7.42,氧分壓100.2 mmHg,二氧化碳分壓22.1 mmHg。考慮卡泊芬凈療效欠佳,臨床藥師仍建議行磺胺脫敏治療,醫師采納。與患者充分溝通后,在予心電監護、做好速發型過敏反應的搶救預案下,入院當天由臨床藥師和主治醫師共同為患者行快速脫敏治療[3]:取TMP - SMX 片(每片480 mg,含TMP 80 mg 及SMX 400 mg)1 片研磨成粉末,加滅菌注射用水20 mL溶解,作為母液(質量濃度以TMP計為4 mg/mL)。10:10予首劑,將母液等度稀釋1 000 倍(TMP 質量濃度為0.004 mg/mL),予1 mL po。11:10 予第2 劑,將母液等度稀釋100 倍(TMP 質量濃度為0.04 mg/mL),予1 mL po。12:10予第3劑,將母液稀釋10倍(TMP質量濃度為0.4 mg/mL),予1 mL po。13:10予第4 劑,予母液1 mL po。14:10 予第5 劑,TMP-SMX片半片口服。15:10 予第6 劑,TMP - SMX 片2 片口服。每劑藥物服用后均飲水180 mL。脫敏治療過程中,患者意識清楚,應答切題,未出現惡心、嘔吐、皮疹瘙癢等反應。脫敏結束時監測血壓112/61 mmHg,心率91次/分。此后繼續予TMP-SMX 片(0.96 g、tid、po)治療。患者于外院治療時使用甲潑尼龍(40 mg、qd、ivgtt)治療,入我院時已換藥并減量至潑尼松20 mg、qd、po,續用。第2天查胸部CT示,病灶較首次入院當天有吸收(見圖1 C、圖1 D)。第4 天患者氣促較前緩解,查血鉀3.2 mmol/L,予氯化鉀緩釋片(1 g、tid、po)對癥治療,余未見明顯不良反應,潑尼松減量至10 mg、qd、po治療。第8天患者氣促明顯緩解,生命體征平穩,予出院。患者出院繼續口服TMP -SMX片至完成1個療程(21 d),期間未出現過敏反應,門診復查肝腎功能正常。2022年2月16日復查胸部CT,較1月25日病灶吸收明顯(見圖1 E、圖1 F),肺部感染治愈。
3 討論
3.1 磺胺脫敏的藥學監護
脫敏指征:對于機體無法耐受的藥物,可通過藥物脫敏誘導機體對引起超敏反應的藥物建立短暫耐受[4]。藥物(如β -內酰胺類抗菌藥物)[5]脫敏通常被用于由免疫球蛋白E(IgE)介導機制引起的過敏反應,但也可用于非IgE 介導的過敏反應,如利福平、異煙肼及TMP-SMX 的脫敏[6-7]。藥物脫敏風險較高,需充分了解患者情況、權衡利弊,僅適用于經過風險/效益評估后,由于替代治療藥物缺乏或考慮經濟學因素的情況,藥物脫敏有如下禁忌證:嚴重哮喘或慢性阻塞性肺疾病;血流動力學不穩定;未控制的心血管疾病、慢性肝腎疾病;伴嗜酸性粒細胞增多和全身癥狀的藥疹(DRESS)、中毒性表皮壞死松解癥(TEN)、Stevens -Johnson綜合征(SJS)、急性發疹性膿皰病(AGEP);皮膚/全身性血管炎、廣泛的黏膜潰瘍、內臟器官受累、未控制的自身免疫性疾病[4-5]。脫敏過程須在重癥監護室(ICU)或具有搶救設施的病房中進行,醫務人員應熟悉藥物過敏的癥狀和體征,同時掌握藥物過敏的處理及救治方案。
脫敏方法選擇:磺胺脫敏治療的成功率為54%~100%[8]。脫敏方法根據脫敏的時長可分為快速脫敏方案[9](脫敏時間≤1 d)和緩慢脫敏方案[10](脫敏時間>1 d)。1 篇回顧性研究顯示,非人類免疫缺陷病毒(HIV)感染患者使用快速、緩慢脫敏方案成功率分別為98%和76%[8]。DEMOLY 等[11]在HIV 感染患者中使用快速脫敏方案進行磺胺脫敏治療,成功率為95%。KALANADHABHATTA 等[12]的研究顯示,使用快速脫敏方案的13例HIV感染患者成功率可達100%[12]。綜合上述研究,快速脫敏方案與緩慢脫敏方案相比成功率相仿或略高。本案例患者無脫敏禁忌證,經二線藥物卡泊芬凈治療后癥狀好轉不明顯,存在替代藥物缺乏的問題。臨床藥師綜合評估后,建議行快速脫敏治療,醫師采納。值得注意的是,藥物脫敏建立的耐受性是暫時的,停藥幾小時即可能失去耐受性。若需繼續使用,則須重復脫敏過程[13]。
低劑量磺胺治療方案的制訂:對于PJP 的治療,指南推薦腎功能正常患者TMP劑量為15~20 mg/(kg·d),但此劑量可能引起不良反應致使被迫停藥或更換治療方案。有研究表明,TMP-SMX不良反應與劑量相關,且T淋巴細胞CD4+計數<100個/μL、年齡>34歲是發生不良反應的危險因素[14-15]。本例患者56 歲,輕度貧血,予15~20 mg/(kg·d)的TMP-SMX,不良反應發生風險高,而患者經卡泊芬凈治療后效果欠佳,若因不良反應導致無法繼續使用TMP-SMX,已無其他可供選擇的治療方案。臨床藥師查閱文獻發現,與10~15 mg/(kg·d)或15~20 mg/(kg·d)相比,TMP-SMX劑量<10 mg/(kg·d)治療PJP 30 d的有效率相當或更高,且嚴重不良反應發生率顯著降低,患者磺胺耐受性升高[1,16-17]。因此,臨床藥師建議可給予患者10 mg/(kg·d),醫師采納,患者體質量50 kg,予0.96 g、tid、po 的治療方案,治愈,且除低血鉀外未出現其他不良反應。
不良反應特征及應對:TMP - SMX 相關不良反應除皮疹、胃腸道反應外,還包括骨髓抑制、肝功能異常、電解質紊亂、發熱等,常在用藥1~2 周后出現[18]。在后續治療過程中需注意監測相關不良反應的發生。TMPSMX 亦可引起腎臟損害,發生結晶尿、血尿和管型尿,嚴重時可發生腎炎或腎小管壞死,因此需囑患者多飲水,維持每日尿量>2 000 mL。同時,患者系脫敏治療后使用TMP-SMX,告知患者需規律服用,不可擅自停藥或改變劑量,避免失去藥物脫敏所建立的短暫耐受性。服用TMP - SMX 4 d 后,患者出現低血鉀,予氯化鉀緩釋片(1 g、tid、po)對癥治療后,血鉀恢復正常。
糖皮質激素的使用:糖皮質激素可減輕肺間質炎癥滲出、改善肺換氣功能。因此,在HIV感染患者PJP的治療中,指南及臨床研究均推薦,當動脈血氧分壓<70 mmHg或肺泡-動脈氧梯度>35 mmHg 時,若無相關禁忌證,建議在發病后盡早使用糖皮質激素,并與病原學治療同時進行[2,19-20]。對于非HIV 感染患者的PJP 治療,亦有研究證明,予劑量≥60 mg/d強的松能顯著縮短患者機械通氣時間及入住ICU 的時間[21]。因此,仍推薦非HIV 感染患者在發生中重度PJP 時使用糖皮質激素進行輔助治療[19]。故本例患者在磺胺治療的同時予潑尼松口服,并逐漸減量至停藥。同時,治療過程中需關注患者大便隱血情況及胃腸道反應發生情況。
3.2 臨床藥師的價值
PJP 患者面臨磺胺過敏或二線藥物治療效果欠佳時,在綜合評估患者病情及過敏反應的情況下,可行磺胺脫敏治療,且低劑量磺胺治療PJP 的效果亦值得參考。本案例中,臨床藥師全程參與患者治療方案的制訂,通過藥學監護提高了藥物治療的有效性、安全性與經濟性,促進了臨床合理用藥。

