精益管理模式在醫院檢驗科中的管理效果及對檢驗流程的影響研究
勞富娟,付洪慶,孟靜
1. 安丘市人民醫院醫學檢驗科,山東濰坊 262100;2. 安丘市中醫院醫學檢驗科,山東濰坊 262100
檢驗科檢驗流程繁多,容易發生檢驗結果誤差大、患者滿意度不足的問題,因此需要對管理模式進行一定調整和改進,以提升科室的管理質量和檢驗合格率[1]。精益管理模式屬于一種綜合管理方式,可提升工作效率,并簡化工作流程,在該模式下一些不合理步驟減少,可對檢驗流程進行更加規范化的處理,減少誤差的出現。該管理模式將定義-測量-分析-改進-鞏固價值流圖進行分析,在對檢驗流程進行全面的梳理后,制訂更加規范化的檢驗流程,以提升管理效果[2]。安丘市人民醫院檢驗科在2022 年1—6 月實施常規管理模式,抽取200 份檢驗標本作為研究樣本。2022 年7—12 月實施精益管理模式,同樣抽取200 份檢驗標本作為研究樣本,組別設為對照組、觀察組。每組分別納入11 名工作人員,對精益管理模式在檢驗科中的管理效果及對檢驗流程的影響進行研究,現報道如下。
1 資料與方法
1.1 一般資料
2022 年1—6 月本院檢驗科實施常規管理模式。抽取200 份檢驗標本作為研究樣本。2022 年7—12 月期間,開始實施精益管理模式,同樣抽取200 份檢驗標本作為研究樣本,組別設為對照組、觀察組。對照組工作人員11 名,其中女4 名,男7名;年齡22~44 歲,平均(32.11±2.34)歲。觀察組工作人員11 名,其中女4 名,男7 名;年齡20~45 歲,平均(32.76±2.31)歲。兩組工作人員一般資料比較,差異無統計學意義(P>0.05)。具有可比性。
1.2 方法
對照組沿用以往管理模式,在獲取檢驗標本后按照流程進行檢驗,工作人員按照標準程序采集檢驗標本,在相應的條件下按照操作說明書進行操作。
觀察組則使用精益管理模式,具體措施如下:①定義階段:科室按照自身的條件設立相應的管理小組,設置目標篩選改善項目,收集患者對于檢驗科的服務需求,統計實驗標本中不合格率發生情況、患者投訴情況和科室工作人員工作中的問題、其他科室對于檢驗科工作的滿意程度。在上述基本資料收集結束后,對此次項目的工作反向和改善層面進行定義,改善檢驗前標本流程,對不合格率進行控制,并繪制流程圖,將所涉及的流程進行分析整理,尋找合適改善點。②測量階段:從需要檢測的樣本中匯總不合格檢驗結果的發生率,繪制成帕累托圖,對缺陷從高到低進行排序,匯總問題出現的各種因素發生率,例如抗凝管與檢測項目不符、標本量不足、標本不符合送檢條件、標本污染等發生率,計算出現問題最高的因素,并依次進行排序,對數據進行充分的分析和整理。③分析階段:對數據進行分析匯總后,對不合格樣本和檢驗中出現問題的原因進行分析整理,找出其中的問題,確定改善重點,并在后續工作中對上述問題進行改進。④改善階段:對檢驗科日常工作進行改進,監督獲得標本的采集和錄入,并每月發送標本質量報告。對標本運送的及時性進行報告,保證標本及時送檢。組織學習標本采集的相關知識,結合工作人員的知識掌握程度和日常工作規范性確定是否需要進行采集相關知識的培訓;在科室張貼檢驗采集操作手冊,規范標本采集步驟,對于員工的咨詢耐心解答,對于一些不符合規定的檢驗流程,及時進行糾正;注意對工作人員的培訓工作,可與醫教處、護理部聯合,組織新入職員工和各個科室護理人員進行標本采集規范化學習,針對其中容易出現錯誤的問題進行更加細致的培訓,提升標本采集的規范性。⑤鞏固階段。在精益管理措施實施后,每月統計不合格樣本的數量,并分析不合格樣本發生的原因,定時檢驗改善實施流程,如實際效果達到預期,則將改進后的工作流程制作成標準化流程,科室均按照流程相關要求進行工作,保證改善效果的持續性。
1.3 觀察指標
對比兩組檢驗質量,通過無菌操作、導管操作、設備操作、標本采集進行評估,單項分值均為10分,分值越高規范性越理想。
對比兩組不合格檢驗發生率,包括標本不合格、標本量不足、標本污染、抗凝不符。
對比兩組檢驗流程質量,包括檢驗前周轉時間、出報告時間。
對比工作人員對管理滿意度。發放滿意問卷,分值為0~100 分,80 分以上滿意,60~<80 分比較滿意,<60 分不滿意,滿意度=滿意率+比較滿意率。
1.4 統計方法
使用SPSS 23.0 統計學軟件分析數據,符合正態分布的計量資料,用(±s)表示,采用t檢驗;計數資料用頻數(n)和百分數(%)表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組工作人員檢驗質量對比
觀察組無菌操作、導管操作、設備操作以及標本采集評分均高于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組工作人員檢驗質量對比[(±s),分]

表1 兩組工作人員檢驗質量對比[(±s),分]
組別對照組(n=11)觀察組(n=11)t 值P 值無菌操作5.44±1.32 7.15±1.54 7.054<0.001導管操作5.12±1.78 7.89±1.65 9.549<0.001設備操作4.76±1.22 7.12±1.54 10.050<0.001標本采集4.21±1.15 6.87±2.12 9.228<0.001
2.2 兩組檢驗標本不合格檢驗發生率對比
觀察組標本不合格、標本量不足、標本污染、抗凝不符發生率均低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組檢驗標本不合格檢驗發生率對比[n(%)]
2.3 兩組檢驗標本檢驗流程質量對比
觀察組驗前周轉時間、出報告時間均低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組檢驗標本檢驗流程質量對比[(±s),min]
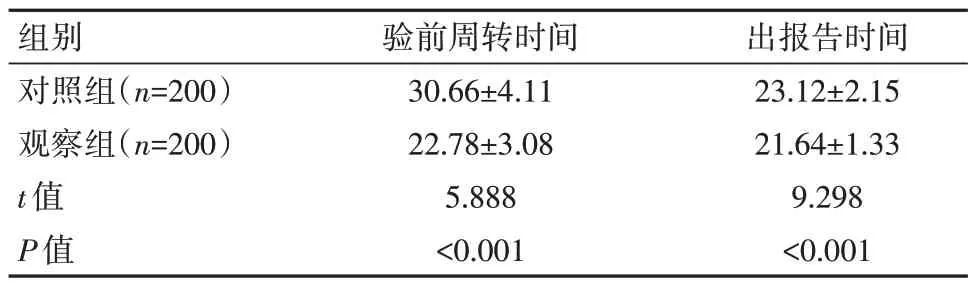
表3 兩組檢驗標本檢驗流程質量對比[(±s),min]
組別對照組(n=200)觀察組(n=200)t 值P 值驗前周轉時間30.66±4.11 22.78±3.08 5.888<0.001出報告時間23.12±2.15 21.64±1.33 9.298<0.001
2.4 兩組工作人員管理滿意率對比
觀察組管理滿意率高于對照組,差異有統計學意義(P<0.05)。見表4。
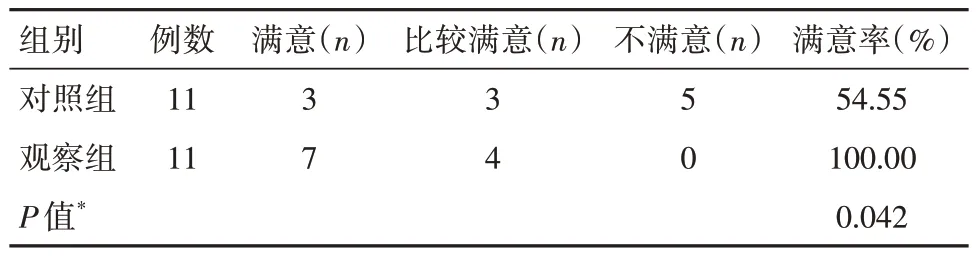
表4 兩組工作人員管理滿意率對比
3 討論
醫院實驗室檢查項目很多,主要有血液學檢查、尿液檢查、腦脊液檢查等,各個檢查項目方法不同、標本采集方法存在差異,管理要求較高。精益管理的核心是以最小的資源投入創造出盡可能多的價值。精益管理與浪費是一個相反的概念,其提供了更少的人力、設備,并且在較短的時間獲取更多的產出方法[3]。同時該管理模式更加接近患者,提供確實需要的物質基礎,因此該模式通過將浪費轉化為有價值的事物,獲取更加快捷高效的工作方法,并且為患者提供更加滿意的產品和服務。在檢驗科的管理中,每項步驟需要按照一定的流程和順序,并且在正確的時間和順序內完成上述步驟,才能為患者創造價值[4]。結合精益管理理論,檢驗科的每一個理想流程需要以患者的需求作為依據,而在實際工作中檢驗科對于患者的需求關注度不足,導致服務流程方面存在一定問題,因此需要對上述問題進行一定改進,制訂更加科學的工作流程,提升工作質量和工作效率,獲取較高的滿意率[5]。
從本文數據分析可以看出,觀察組工作人員無菌操作、導管操作、設備操作以及標本采集評分均高于對照組,標本不合格、標本量不足、標本污染、抗凝不符發生率均低于對照組(P<0.05)。同時,觀察組驗前周轉時間、出報告時間、患者等待時間均低于對照組,工作人員對管理滿意率為100.00%,高于對照組54.55%(P<0.05)。分析原因:精益管理模式從檢驗科的實際出發設計相應的工作流程,對管理模式進行相應的改進。在定義階段實地調查檢驗科的樣本不合格發生率和出現問題的原因,找出問題的所在,后對獲取的數據進行充分的調查和分析,確定問題發生最多的方面,對數據進行全面的梳理[6],并且調查檢驗過程中患者的基本訴求,找出出現問題的關鍵,發現以往未發現的問題,制訂更加規范的管理流程;該管理模式通過流程圖的方式進行管理,找出問題的關鍵點,并且結合其中的關鍵點給予及時的改進,使問題和管理均更加規范化[7],整個管理模式下各項流程均得到良好的展示,便于工作人員理解、監督小組監控,提升管理質量。同時改善措施在制訂的過程中充分考慮到患者的需求,各項措施的制訂也從患者的實際需求角度出發,各項措施的制訂符合以患者為中心的理念,對于檢驗滿意率的提升具有積極作用[8];精益管理模式重視各個科室之間的互動和參與,尋找問題時全員進行頭腦風暴,對于標本不合格的可能來源進行全面的分析,并使科室全體人員認識到質量控制的必要性,主動參與到工作的流程中,提升工作的積極性[9-10]。而在與其他科室的聯系中,培訓工作加入護理人員,對可能參與到檢驗科工作的人員均進行科學的培訓,對于整個流程中可能出現的問題進行指導,對于檢驗流程質量的提升具有積極作用,使相關工作人員了解何種工作可節省樣本采集時間、送檢時間,何種操作容易發生問題,使檢驗流程的規范性得到保證;精益管理模式重視對實施結果的監控[11],對于實施過程反饋較好的流程改進程序,將其列為標準程度,科室各項工作步驟均嚴格按照流程規定地進行操作,使整個檢驗工作逐漸規范化,同時對流程實施情況進行持續性監控,一旦發現問題進行及時有效的改進,整個過程連續性強,因此實施效果也較為理想[12]。
綜上所述,醫院檢驗科使用精益管理模式進行管理可以明顯提升檢驗質量,降低不合格檢驗的發生率,使檢驗科的管理規范性得到保障,獲取較高的管理滿意率,值得推廣。
——關注自然資源管理

