經(jīng)胸鎖乳突肌肌間入路行單側甲狀腺癌根治術的臨床價值
馬 強, 步曉秋, 沈 雷, 梁春立
(同濟大學附屬東方醫(yī)院甲狀腺外科,上海 200120)
甲狀腺癌是最常見的內分泌腫瘤[1],近年來其發(fā)病率呈逐年升高的態(tài)勢[2]。手術治療是甲狀腺癌首選方案。傳統(tǒng)經(jīng)頸白線入路術后頸部切口顯露明顯,且術后容易產(chǎn)生麻木牽拉感等不適,術后瘢痕增生,更加影響外觀,嚴重影響患者的生活質量。隨著手術技術的成熟以及手術器械的完善,甲狀腺手術方式的選擇也呈現(xiàn)多樣化。經(jīng)胸鎖乳突肌肌間入路(sternocleidomastoid intermuscular approach, SMIA)切口位于側頸部,對頸部解剖結構改變較少,術后切口美觀、頸前不適感較輕,且不依賴特殊的手術器械。研究報道的SMIA手術切口內點多選擇在胸鎖乳突肌胸骨頭和鎖骨頭肌間隙[3-5],本中心的SMIA切口內點選擇在胸鎖乳突肌鎖骨頭位置外側,更加靠外,更加隱蔽。回顧性分析對比傳統(tǒng)頸白線入路手術,探究SMIA行單側甲狀腺癌根治術的可行性及安全性,為SMIA的應用和推廣提供臨床經(jīng)驗。
1 資料與方法
1.1 臨床資料
選取2021年1月—2022年8月在同濟大學附屬東方醫(yī)院收治的80例單側甲狀腺癌患者。分為SMIA觀察組(n=40)和頸白線對照組(n=40)。兩組患者基本信息相比,差異沒有明顯統(tǒng)計學意義(P>0.05),具有可比性,見表1。
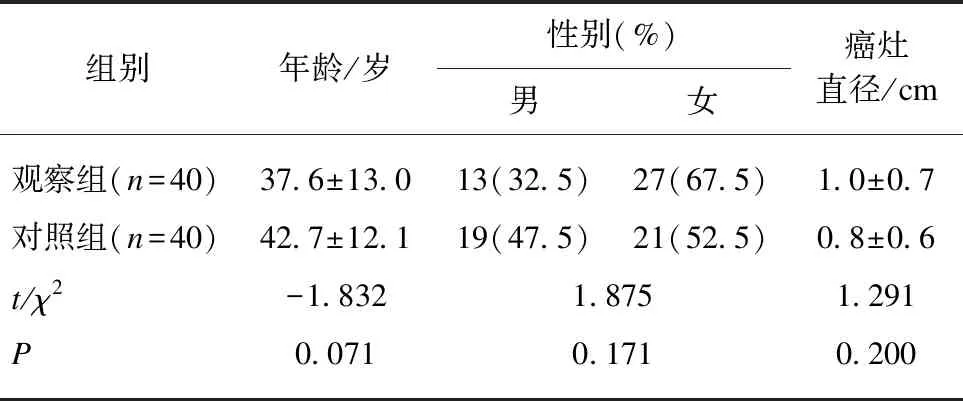
表1 觀察組和對照組患者基本信息
1.2 納入和排除標準
納入標準: 單側甲狀腺結節(jié),術前超聲考慮為甲狀腺癌或細針穿刺活檢考慮甲狀腺癌,術后病理明確甲狀腺癌;術前檢查未見側頸淋巴結轉移;無嚴重器質性疾病,能耐受全身麻醉手術。
排除標準: 既往頸部手術史、外傷史以及放療史;需行對側甲狀腺切除或側頸淋巴結清掃術。
1.3 手術方法
觀察組行SMIA,擺體位前標記切口,切口內點選擇在胸鎖乳突肌鎖骨頭位置外側,沿頸紋方向或者沿后外側方向,延伸4-5 cm(圖1A)。采用氣管插管全身麻醉,取后仰臥位,頭偏向健側,依次切開皮膚、皮下組織及頸闊肌,分離胸鎖乳突肌胸骨頭與鎖骨頭的自然間隙(圖1B),顯露并游離肩甲舌骨肌,于頸血管鞘前方游離頸前帶狀肌和甲狀腺組織(圖1C),超聲刀離斷甲狀腺峽部,將甲狀腺上極向外側牽拉,脫帽法游離切斷甲狀腺上極及血管,拉鉤將甲狀腺腺體向內側牽拉,顯露甲狀腺外側和背側,離斷甲狀腺中、下靜脈,顯露喉返神經(jīng),保護喉返神經(jīng),保留上下甲狀旁腺,完整切除甲狀腺腺體,清掃患側中央?yún)^(qū)淋巴結(圖1D),檢查離體標本是否含有甲狀旁腺組織,術后3個月切口見圖1E。
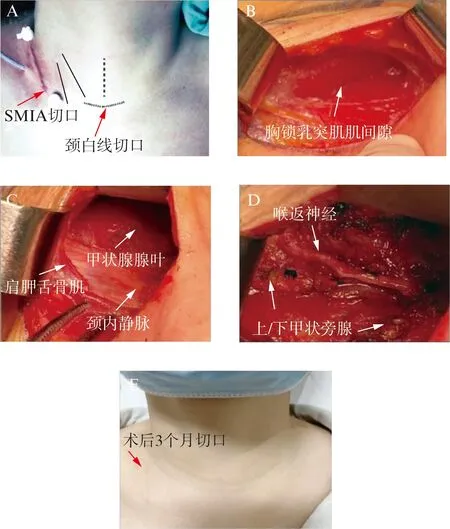
圖1 SMIA手術切口及術中照片
對照組行經(jīng)頸前正中入路,采用氣管插管全身麻醉,取仰臥位,取胸骨切跡上方第一條頸紋弧形切口,長約4-5 cm,依次切開皮膚、皮下組織和頸闊肌,打開頸白線,游離甲狀腺外被膜,離斷甲狀腺中、下靜脈,顯露喉返神經(jīng),原位保留下甲狀旁腺,離斷甲狀腺下極和峽部,將甲狀腺上極向外側牽拉,脫帽法游離切斷甲狀腺上極及血管,顯露喉返神經(jīng)入喉處,保護喉返神經(jīng),保護上甲狀旁腺,完整切除甲狀腺腺體,清掃患側中央?yún)^(qū)淋巴結,離體標本檢查是否含有甲狀旁腺組織。
1.4 統(tǒng)計指標
比較兩組患者的年齡、性別、癌灶直徑、手術時間、術中出血量、中央組淋巴結清掃數(shù)目、術后甲狀旁腺激素(parathyroid hormone, PTH)水平、術后2天引流總量、術后聲音嘶啞例數(shù)、PTH功能低下例數(shù)和皮下血腫例數(shù)。術后3個月記錄患者的切口隱蔽滿意度(滿分10分),頸部麻木牽拉感滿意度(1-10分),切口美觀評估采用Vancouver瘢痕評估量表(Vancouver scar scale, VSS)[6],VSS包括瘢痕色澤、血管分布(切口處膚色)、厚度和柔軟度,總分15分,評分越高表示疤痕越嚴重,美觀程度越低。
1.5 統(tǒng)計學處理
2 結 果
2.1 兩組患者手術相關指標
兩組患者的手術時間、術中出血量、中央組淋巴結清掃數(shù)目、術后PTH值和術后兩天的引流總量比較差異均無統(tǒng)計學意義(P>0.05),見表2。
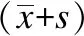
表2 觀察組和對照組患者手術相關指標
2.2 兩組患者的術后并發(fā)癥
觀察組和對照組患者術后并發(fā)癥(聲音嘶啞、PTH功能低下和皮下血腫)的發(fā)生例數(shù)對比差異無統(tǒng)計學意義(P>0.05),見表3。
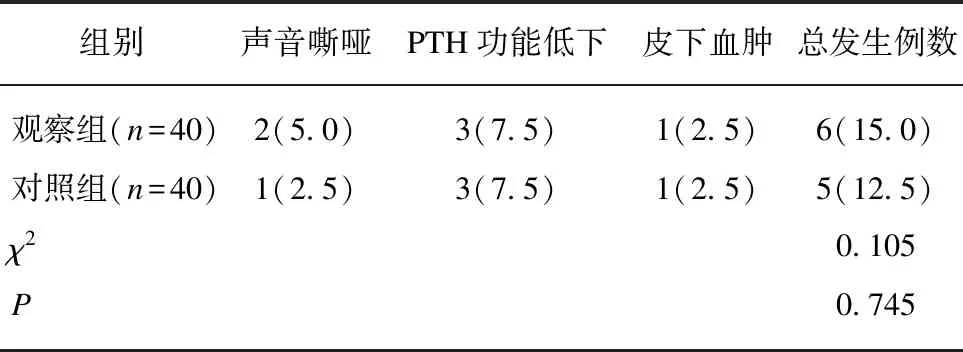
表3 觀察組和對照組患者術后并發(fā)癥情況
2.3 兩組患者術后頸部切口情況
觀察組和對照組患者術后切口隱蔽滿意度、頸部麻木牽拉感和VSS比較差異有統(tǒng)計學意義(P<0.05),見表4。
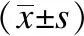
表4 觀察組和對照組患者術后頸部切口情況
3 討 論
甲狀腺癌的發(fā)病率近年來呈快速增長的態(tài)勢[7],其治療方案首選是手術切除。傳統(tǒng)的手術方式多是選擇頸前弧形切口,該術式操作簡單,容易顯露,被廣泛接受;但是該術式術后患者容易出現(xiàn)頸前異物感、吞咽牽拉感,且切口瘢痕增生明顯,嚴重地影響患者的生活質量[8-9]。隨著腔鏡技術的發(fā)展,各種入路的腔鏡甲狀腺手術也應運而生[10]。腔鏡甲狀腺手術可以做到頸部無痕,能夠滿足患者對切口美觀的要求[11]。但是腔鏡甲狀腺手術存在一定的學習曲線,且對儀器設備有所要求[12]。經(jīng)胸乳入路腔鏡甲狀腺手術需要游離胸骨前皮膚,且要切開頸白線,術后出現(xiàn)胸前和頸部不適的感覺更明顯[13]。經(jīng)口腔入路腔鏡甲狀腺手術,頦神經(jīng)損傷可能導致下唇麻木,且切口位于口腔,術后發(fā)生感染的概率增加[14]。經(jīng)腋窩入路腔鏡甲狀腺手術切口隱蔽且不破壞頸部自然結構,但是由于鎖骨的遮擋,中央?yún)^(qū)淋巴結的清掃范圍存在爭議[15]。SMIA不依賴特殊的腔鏡設備,術者只要具備常規(guī)甲狀腺切除手術技能就可開展,同樣可以做到切口隱蔽、美觀,適合臨床推廣應用。
SMIA概念是韓國學者Kang等[16]在行經(jīng)腋窩腔鏡甲狀腺手術時提出的。國內不少醫(yī)院也陸續(xù)開展鎖骨上側頸切口不同入路的甲狀腺切除手術。艾志龍等[17]采用胸鎖乳突肌前間隙入路行甲狀腺切除手術。側頸切口更多的是采用經(jīng)胸鎖乳突肌胸骨頭和鎖骨頭肌間隙行甲狀腺切除手術[3-5]。已報道的該入路內點多選擇于胸鎖乳突肌胸骨頭和鎖骨頭的間隙,沿頸紋或者飾物走向,這種切口位置隱蔽、易被衣領遮擋。基于對SMIA術式的理解,本中心在SMIA切口位置的選擇上做了改良,其內點位置選擇在胸鎖乳突肌鎖骨頭位置外側,沿頸紋方向或者沿后外側方向,延伸4-5 cm。該切口相比于前者,更靠外側,更加隱蔽,切口更易于遮擋,術后切口更加美觀。
本研究中,SMIA行單側的甲狀腺癌根治術,與頸白線組相比,入組患者的年齡、性別、癌灶直徑差異沒有明顯的統(tǒng)計學意義,SMIA組患者的年齡相對較小,分析原因可能是年輕患者對切口隱蔽的要求較高,對SMIA術式的切口位置更加接受。鄔一軍等[4]行SMIA的患者病灶大小要求為甲狀腺微小癌,本中心SMIA組的手術經(jīng)驗總結下來,只要病灶沒有侵犯甲狀腺被膜、周圍肌肉、氣管和喉返神經(jīng)的跡象,3 cm以內都是安全可行的。兩組患者的手術時間、術中出血量、淋巴結清掃數(shù)、術后PTH水平和術后引流量等方面差異均無統(tǒng)計學意義,提示SMIA可以達到與傳統(tǒng)頸白線手術同等手術根治效果。兩組患者的術后并發(fā)癥比如聲音嘶啞、術后甲狀旁腺功能低下和皮下血腫比較也無明顯統(tǒng)計學意義(P=0.745),證明本中心選用的改良SMIA是一種安全可行的手術方式。兩組患者出現(xiàn)的聲音嘶啞,均為牽拉或者熱蒸汽導致的暫時性喉返神經(jīng)損傷,術后1個月復查時聲音均恢復正常。兩組患者分別出現(xiàn)3例甲狀旁腺功能減退,均為暫時性甲狀旁腺功能損傷,術后監(jiān)測血鈣均正常,沒有出現(xiàn)明顯的甲狀旁腺功能減退癥狀,未做特殊處理,術后1個月復查PTH均恢復正常。另外,兩組患者分別出現(xiàn)1例血腫,均為皮瓣下出血,嚴密觀察,血腫未繼續(xù)腫大,給予保守治療后緩解。
對比頸白線組,SMIA組術后患者對切口位置的滿意度較高。甲狀腺切除術后發(fā)生頸前不適、吞咽牽拉感的原因很多,跟瘢痕增生、喉返神經(jīng)外支與喉上神經(jīng)的損傷、頸前血管和神經(jīng)叢損傷等因素有關[18-19]。SMIA選擇胸鎖乳突肌肌間隙入路,避開了頸前神經(jīng)叢和頸前血管,基本不破壞頸部自然結構,減少了手術創(chuàng)傷范圍,術后患者發(fā)生頸部疼痛麻木感明顯較少;另外SMIA患者發(fā)生因粘連引起的吞咽聯(lián)動現(xiàn)象明顯較少,頸部牽拉感也明顯降低。通過比較兩組的VSS評分,同樣也證實相比于頸白線入路組,SMIA組術后切口瘢痕增生程度明顯降低,切口美觀程度更好(P=0.013)。
綜上所述,本中心施行的SMIA入路甲狀腺癌根治術,切口內點位置做了改進,位于胸鎖乳突肌鎖骨頭外側。相比于傳統(tǒng)的經(jīng)頸前正中入路,在保證手術安全可行、效果徹底的前提下,更好地保證了切口隱蔽,減輕了頸部麻木牽拉不適感,而且達到了切口美觀的效果,是非常值得推廣和應用的甲狀腺癌手術方式。

