“調神潛陽”針法聯合經皮耳迷走神經刺激治療缺血性卒中后失眠的臨床療效及對患者神經遞質的調節作用
高政園 王東升 高孜爽
(黑龍江省中醫藥科學院針灸一科,哈爾濱,150036)
卒中后失眠(Post-stroke Insomnia,PSI)是卒中常見的并發癥之一,發生率達65%~94%[1],主要表現是入睡困難、睡后易醒和非恢復性睡眠[2]。失眠不僅會影響卒中的恢復和生命質量,還會增加卒中再次復發的風險。《靈樞·大惑論》云:“衛氣不得入于陰,常留于陽,留于陽則陽氣滿,陽氣滿則陽蹺盛;不得入于陰則陰氣虛,故目不瞑矣。”部分卒中患者腦竅失養,陽不入陰,神不得安而致失眠[3]。
腦為元神之府,針刺頭部腧穴可疏通局部經絡、調神醒腦、安神定志。研究顯示,較低濃度去甲腎上腺素(NE)可減少免疫細胞釋放炎癥介質,減輕對神經元的損傷,從而降低大腦繼發性損害[5]。羅曼等[6]研究顯示經皮耳迷走神經刺激(Transcutaneous Auricular Vagus Nerve Stimulation,taVNS)可通過刺激耳甲區迷走神經,刺激中樞神經系統(CNS)調控NE和5-羥色胺(5-HT)的釋放來有效緩解PSI。經皮耳迷走神經電刺激作為非侵入性神經刺激和神經調節治療技術,具有安全、無創、耐受性好等特點,已經被運用于抑郁癥、老年性高血壓、耐藥性癲癇等病癥,取得很好的療效[7-8]。本研究采用“調神潛陽”針法聯合taVNS治療缺血性PSI患者28例,觀察臨床療效及對血清5-HT和NE水平的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2022年3月至2022年11月黑龍江省中醫藥科學院針灸一科收治的缺血性PSI住院患者60例作為研究對象,按照隨機數表法分為觀察組和對照組,每組30例。觀察組因患者不能耐受頭針針刺脫落1例,因口服右佐匹克隆片脫落1例,最終納入統計分析的患者共58例。2組患者一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組患者一般資料比較
1.2 診斷標準
1.2.1 缺血性卒中診斷標準 1)西醫診斷標準:參照《中國急性缺血性腦卒中診治指南2018》[9],確診為缺血性卒中;2)中醫診斷標準:參照國家中醫藥管理局發布《中風病診斷與療效評定標準》[10],確診為中風;3)美國國立衛生研究院卒中量表(NIHSS)評分為5~15分[11];4)經顱腦CT或MRI提示病理改變。
1.2.2 失眠診斷標準 1)西醫診斷標準:參照世界衛生組織編寫的《精神與行為障礙分類》[12],匹茲堡睡眠質量指數量表(PSQI)評分≥7分,確診為失眠;2)中醫診斷標準:按照國家中醫藥管理局頒布的《中醫病證診斷療效標準》[13],確診為不寐。
1.3 納入標準 1)符合中風、不寐中醫診斷標準;2)符合缺血性卒中、失眠西醫診斷標準;3)年齡45~75歲;4)無認知障礙,意識清醒;5)缺血性卒中前無失眠病史及各類精神藥物服用史;6)缺血性卒中發病后>10 d的恢復期;7)自愿參與本試驗并簽署知情同意書。
1.4 排除標準 1)缺血性卒中前即存在30 d以上的睡眠-覺醒節律障礙者;2)就診前14 d內曾服用鎮靜安神藥物者;3)被診斷為焦慮癥、狂躁、雙相情感障礙癥及其他嚴重精神疾病者;4)伴有腦血管、心、肺、肝、腎等其他器官及系統嚴重原發性疾病或腫瘤者;5)伴有不寧腿綜合征、疼痛、睡眠呼吸暫停低通氣綜合征等嚴重影響睡眠者;6)外耳皮膚有破潰、濕疹等不宜進行taVNS治療者。
1.5 剔除標準 1)研究過程中依從性差者或自行退出治療以及臨床觀察的患者;2)研究過程中加用其他療法治療或參與其他臨床研究,未按要求配合影響療效評價者。
1.6 中止標準 1)研究過程中不能耐受針刺治療或針刺部位有嚴重破潰、化膿、感染者;2)出現其他嚴重并發癥,不宜繼續接受治療的患者;3)研究過程中病情持續惡化,不適合繼續進行治療者。
1.7 治療方法
1.7.1 基礎治療 均給予入組缺血性卒中恢復期患者基礎治療,如靜脈點注抗凝血藥物,口服予以抗血小板聚集藥物(阿司匹林),控制血壓(洛丁新)等常規藥物治療及康復。
1.7.2 觀察組 在常規治療的基礎上予以“調神潛陽”針法聯合taVNS治療。1)“調神潛陽”針法。選取百會、四神聰、神庭、頭維(雙)、安眠穴(雙),采用深納久留法[14]。操作:患者取坐位,采用0.30 mm×40 mm一次性使用無菌針灸針(安迪牌,貴州安迪藥械有限公司),穴位用75%乙醇棉球常規消毒,百會穴順著督脈循行方向沿頭皮帽狀腱膜呈15°~30°角向后針刺5~10 mm,施平補平瀉法至局部得氣有痠脹感為度后留針7 h;四神聰穴針尖分別朝向百會穴方向沿頭皮帽狀腱膜斜刺5~10 mm,施補法至局部得氣有痠脹感為度后留針7 h,留針期間無需行針;安眠穴、頭維穴、神庭穴直刺約10~15 mm待患者感覺痠脹感為度留針50 min。2)taVNS治療。采用華佗牌電子針療儀(蘇州醫療用品廠有限公司,型號:SDZ-II B)配合耳夾進行耳穴治療。患者耳部用75%乙醇棉球消毒擦拭后,使用耳夾選取位于耳甲腔的耳穴心區、耳甲艇腎區作為刺激位置,啟動電子針療儀,選用疏密波,頻率2/100 Hz,強度以患者耐受為度。每日白天及晚睡前各治療1次,50 min/次,每周6 d,休息1 d,連續治療24 d。
1.7.3 對照組 在常規治療的基礎上予艾司唑侖(華中藥業股份有限公司,國藥準字H42021522,規格:1 mg/片)1 mg睡前30 min口服,連續服用24 d。
1.8 觀察指標
1.8.1 睡眠狀況及神經功能 1)睡眠狀況。2組患者治療前后采用PSQI評分[15]:包括睡眠時間、睡眠質量、日間活動功能障礙和催眠藥物使用等,每項計0~3分,最高21分,分數越高,睡眠障礙越嚴重。2)神經功能。2組患者治療前后采用NIHSS進行神經功能缺損評分:包含意識水平、凝視、視野、面癱、上下肢運動、共濟失調、感覺、語言功能、構音障礙、感覺喪失或注意力喪失共11個項目,最高42分,評分越高代表神經功能缺損越嚴重。
1.8.2 血清5-HT和NE水平 2組患者均于治療前及治療24 d后采集晨起靜脈血5 mL,用酶法測定5-HT和NE水平,試劑盒購自上海信裕生物科技有限公司。
1.9 不良反應 記錄在治療過程中出現的不良反應,包括局部皮膚瘙癢、紅腫、斑疹、破潰、化膿、感染,以及針灸治療和藥物引起的不良反應等。
1.10 療效判定標準 參照《中藥新藥臨床研究指導原則(試行)》[16]評定療效。痊愈:睡眠充足,睡眠時間>6 h;顯效:睡眠質量好轉,睡眠時間<6 h;有效:睡眠時間較前增加<3 h;無效:睡眠較之前沒有改善或癥狀加重。總有效率=(痊愈+顯效+有效)例數/總例數×100%。

2 結果
2.1 2組患者治療前后PSQI、NIHSS評分比較 2組患者PSQI評分和NIHSS評分治療前差異均無統計學意義(均P>0.05)。治療后2組PSQI評分和NIHSS評分均較本組治療前降低,且觀察組PSQI、NIHSS評分均低于對照組,差異有統計學意義(P<0.05)。見表2。
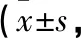
表2 2組患者治療前后PSQI評分、NIHSS評分比較分)
2.2 2組患者治療前后血清神經遞質水平比較 2組患者血清5-HT、NE水平治療前比較,差異無統計學意義(P>0.05)。治療后2組患者血清5-HT、NE水平均較本組治療前降低,差異有統計學意義(P<0.05),且觀察組血清5-HT、NE水平低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組患者治療前后5-HT、NE水平比較
2.3 2組患者臨床療效比較 觀察組總有效率92.86%(26/28),對照組總有效率為83.3%(27/30),觀察組總有效率明顯高于對照組(P<0.05)。見表4。

表4 2組患者臨床療效比較[例(%)]
3 討論
PSI多出現在卒中后2~6 d內,其發生率占卒中患者的49%~58.6%。患者缺血性卒中后易出現緊張、憂慮的情緒,并加重其心理負擔導致失眠,而失眠又進一步影響治療效果,還可能進一步發展為焦慮、抑郁等病癥,降低患者的生命質量或加重病情,這可能會再次誘發卒中。卒中與失眠二者相互影響,形成惡性循環。《靈樞·口問》記載:“耳者,宗脈之所聚也。”“十二經脈上結于耳。”耳竅通腦,研究顯示刺激體表有迷走神經傳入纖維支配的部位耳甲區可以調節機體失衡,抑制細胞凋亡和血管生長因子的表達,誘導內皮細胞增殖,刺激血管生成,縮小腦梗死面積,并提高局灶性腦梗死大鼠的功能評分,保護血腦屏障并減輕腦水腫[17-19]。通過經皮電刺激耳甲區迷走神經,提高耳迷走神經張力,可誘發上行傳入沖動電位,激活了三叉核和單體束的尾部,觸發上行網狀系統(ARAS)激活合成并釋放NE和5-HT。研究顯示NE通過抑制谷氨酸的釋放,限制神經炎癥的激活,通過減少氧化應激反應和抑制細胞凋亡來提供神經保護,且較低濃度的NE有助于VNS對腦損傷后情緒、狀態和記憶力的恢復[20],且經皮神經電刺激對刺激孤束核誘發沖動投射下丘腦使松果體分泌褪黑素,對改善睡眠-覺醒節律紊亂有重要的影響。
《靈樞·終始》言:“久病者,邪氣入深。刺此病者,深內而久留之,間日而復刺之,必先調其左右,去其血脈,刺道畢矣。”《景岳全書》記載:“蓋寐本乎陰,神其主也,神安則寐安,神不安則不寐。”深納久留,以治頑疾。PSI病變部位在腦,缺血性卒中后腦絡失于濡養或脈絡阻滯不通,故PSI的病機多為陰陽不交,心神失養。督脈為陽脈之海,交巔上,入絡腦,百會于巔頂之端又是諸陽之會,百會前后左右各一寸為經外奇穴四神聰,前后兩穴位于督脈,左右兩穴在膀胱經附近,膀胱絡腎,督脈從脊屬腎支脈通心,通過針刺百會穴、四神聰穴溝通腦與腎,將腎中元陰元陽之氣上通于元神之府化神生髓,有調神潛陽、滋陰益氣、補腎填髓、開竅醒腦之功效[21]。足陽明經、足少陽經與陽維脈交會穴為頭維穴,屬陽明之脈,多血多氣,“胃不和則臥不安”,針刺頭維為胃經向頭部輸送純陽之氣血。神庭乃聚神之所,于發際變化之處,督脈之上與足太陽經、足陽明經交匯,為陽脈之氣聚集之處,潛陽入于陰則寐,調控丘腦及交感神經功能,刺激迷走神經,減輕神經中樞的興奮性,減少額葉功能異常活動。安眠穴可安神定志,于蹺脈循行路線上,為奇穴、經驗效穴,調節脈氣運行,使陰陽相交,蹺脈主司眼瞼開闔,陰氣盛則瞑目。一般PSI病程較長,頭部毛細血管密布,在頭部做針刺手法易使患者產生疼痛,日久會產生抵觸心理,而深納久留針法可以通過延長針刺時間來進行療效的量效積累,且不影響患者日常生活及康復鍛煉。有研究發現針刺百會、四神聰、神庭、頭維、安眠穴可縮小腦梗死病灶的面積,增加腦皮層血流量循環,同時可抑制神經細胞凋亡,促進皮層運動感覺中樞的恢復,具有明顯的腦保護機制,并使繼發性腦缺血損害風險進一步降低[22]。藍斑中后回快速眼動睡眠機制可通過背側中縫核的5-HT神經元觸發,因此5-HT是睡眠-覺醒周期節律的樞紐之一[23]。失眠大鼠腦橋藍斑核(LC)中升高的NE含量可通過針刺百會、四神聰、頭維穴來降低,并使中縫背核(NRD)中降低的5-HT受體表達量升高,通過調節神經遞質來改善睡眠-覺醒機制[24-25]。
本研究通過“調神潛陽”針法聯合taVNS起到較好的協同增效的作用,有效地降低缺血性PSI患者PSQI、NIHSS評分,且有效地改善了血清NE、5-HT的水平,對于提高缺血性PSI患者的睡眠及生命質量,促進患者卒中后期神經功能的恢復優于口服艾司唑侖。卒中為本,失眠為標,標本同治,經皮神經電刺激通過耳夾進行治療簡便安全,療效明顯,無不良反應,并且不影響日常生活,患者依從性高。早期發現和干預PSI尤為重要,在未來的試驗研究中,可進一步擴大樣本量,延長診療和隨訪時間,通過密切觀察缺血性PSI患者生命質量和復發卒中情況的動態變化,并將進一步豐富患者臨床資料數據,研究探索“調神潛陽”針法聯合taVNS治療缺血性PSI的有效率和準確性,為缺血性PSI診療方案的優化提供更豐富的臨床數據支撐。
利益沖突聲明:無。

