膝關節置換手術日間化路徑探討*
——王 衛 嚴世貴 夏 萍 張 濤 潘勝東* 王良靜*
全膝關節置換術(Total Knee Arthroplasty,TKA)可在一定程度上提高患者生活質量[1]。通過手術團隊、護理人員和物理治療師共同努力,提高TKA患者的安全性和滿意度,同時最大限度地降低醫療成本并優化醫療資源使用,確保患者盡快安全出院,是TKA關注的重點。目前,由于術前準備、術后失血量、疼痛感覺、康復鍛煉、血栓和感染預防等因素影響,TKA患者一般需住院3 d~4 d[2]。對于部分基礎疾病少、術后恢復快的患者,最快可在術后2 d出院[3-4]。在發達國家,也有部分TKA患者在優化住院流程基礎上實現住院2 d出院[5]。這為膝關節置換日間化奠定了基礎。
根據2021年度按病種收費模式,浙江省膝關節置換平均住院天數為10.22 d,次均總住院費用為42 488.69元[6]。為進一步縮短膝關節置換患者的平均住院日,節省住院費用,浙江大學醫學院附屬第二醫院探索了膝關節置換日間化模式(以下簡稱“日間膝置換”)。本研究利用傾向評分匹配(Propensity Score Matching,PSM)方法,將普通膝置換患者作為對照組,對比分析日間膝關節置換的優勢,進一步優化膝關節置換日間化路徑。
1 資料與方法
1.1 資料來源
本研究納入該院2021年10月31日-2022年10月31日行日間膝置換患者16例。患者納入標準:(1)終末期膝骨關節炎患者;(2)年齡為40歲~90歲;(3)無明顯內外翻畸形;(4)無既往心腦血管意外事件;(5)無皮膚病;(6)無慢阻肺;(7)無下肢血栓。患者排除標準:(1)膝關節內翻或外翻>30°;(2)既往心腦血管意外事件。
1.2 研究方法
PSM的基本原理是用一個分值來替代多個協變量,均衡處理試驗組和對照組間協變量的分布,通過對非隨機化研究中的混雜因素進行類似隨機化的均衡處理,計算得出PS分值,采用匹配、回歸調整、加權、分層等方法來均衡各組間協變量的差異,最終估計處理效應,以有效降低混雜偏倚[7]。本研究按照1:2的比例,利用PSM匹配了32例普通膝置換患者作為對照組。
普通膝置換流程:醫師開具住院證,患者等候床位,待住院后進一步檢查并安排手術。
日間膝置換流程:主刀醫師在門診開具日間手術術前檢查,檢驗項目包括血常規、肝功能、腎功能、凝血譜、術前免疫、血型、電解質等,檢查項目包括膝關節正側位片、下肢全長片、下肢動靜脈B超、胸部CT、心電圖等;患者至全程管理中心(由該院客服部門、醫務部、護理部組成)繳費后完成檢查檢驗項目,至麻醉前評估單元核對檢查結果,確認無手術禁忌;患者至全程管理中心行術前宣教和術后康復指導;手術前一天上午10點,全程管理中心工作人員與患者電話確認次日住院并安排手術。
1.3 統計分析方法
統計日間膝置換組患者和普通膝置換組患者的平均住院天數、術前等待時間、術后住院時間以及次均住院費用(剔除關節假體)、90 d感染率、血栓發生率、切口愈合不良率等指標,利用SPSS 22.0軟件進行統計學分析。對于連續變量,使用配對t檢驗;如果不滿足配對t檢驗假設,則使用Kruskal-Wallis檢驗。以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組患者基線數據比較
本研究納入日間膝置換組患者16例、普通膝置換組患者32例。兩組患者基線數據比較(表1)顯示,兩組患者在性別、年齡、身高、體重等方面沒有統計學意義(P>0.05)。同時,兩組患者均無高血壓、糖尿病、心臟病等基礎疾病。
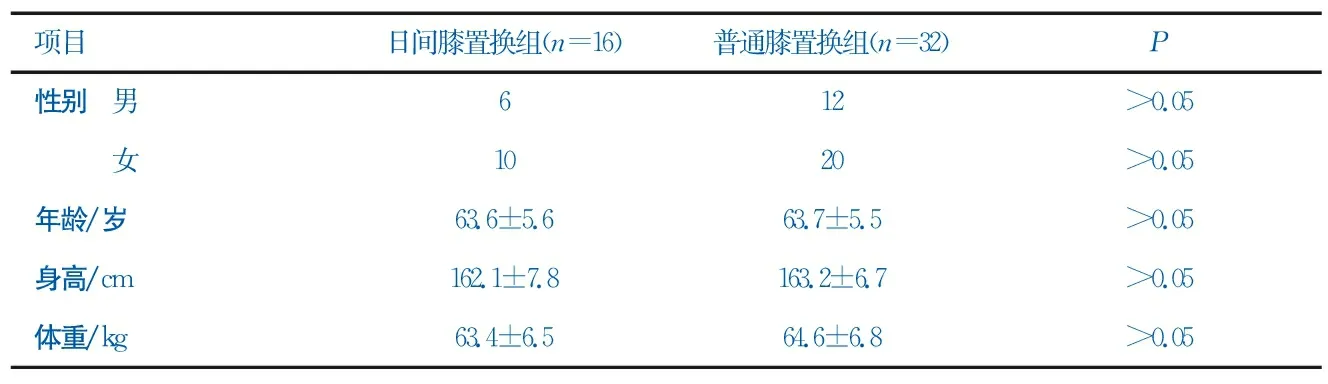
表1 日間膝置換組患者和普通膝置換組患者的基線數據比較
2.2 兩組患者手術結果比較
將平均住院天數、術前等待時間、術后住院時間作為首要結果,將次均住院費用(剔除關節假體)、90 d感染率、血栓發生率、切口愈合不良率作為次要結果,兩組患者手術結果比較如表2所示。
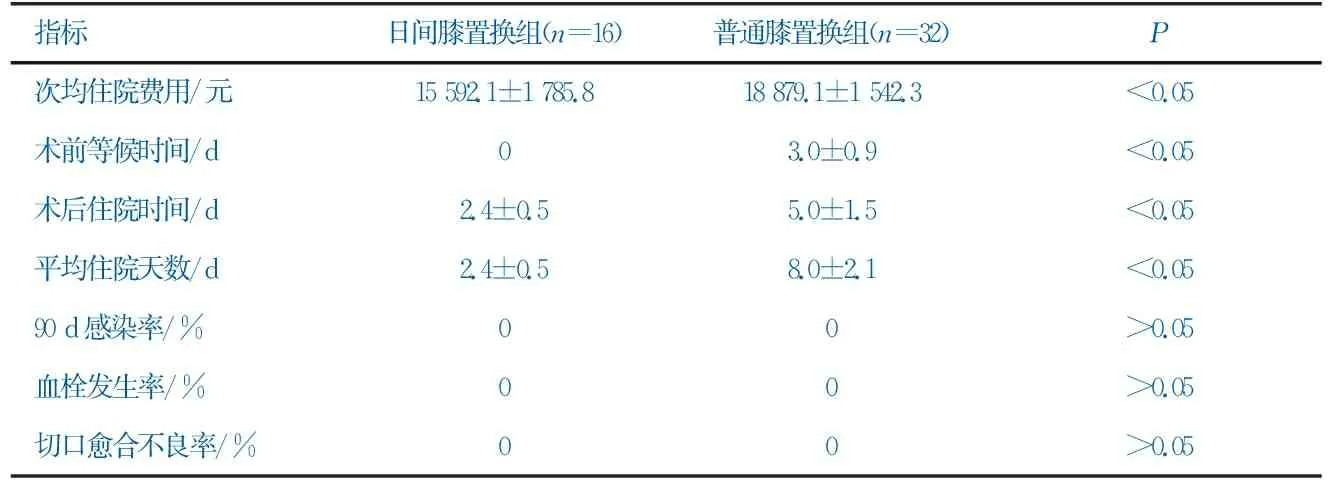
表2 日間膝置換組患者和普通膝置換組患者的手術結果比較
表2顯示,兩組患者在90 d感染率、血栓發生率、切口愈合不良率3個指標上均為0,不具有統計學意義(P>0.05),這說明兩組患者都沒有發生感染、血栓、切口并發癥等不良事件;但相比普通膝置換組患者,日間膝置換組患者術前等候時間、術后住院時間、平均住院天數均大幅度縮短,且在剔除關節假體材料費后的次均住院費用也得以減少,均具有統計學意義(P<0.05)。
3 討論
膝關節置換手術屬于四類手術,傳統住院時間較長,該院將住院時間壓縮至48 h左右,為膝關節置換日間手術開展提供了理論基礎,具有重要意義。隨著加速康復外科理念的進步以及社區康復機構的成熟,有望進一步實現24 h內日間膝關節置換。
日間膝關節置換的成功實施得益于以下方面:第一,手術技術的成熟,包括手術入路改良、止血帶使用方法改進、術中局部鎮痛手段改進等方面,如股四頭肌內側入路能夠增強術后股四頭肌肌力,縮短術中止血帶使用時間甚至不使用止血帶進行膝關節置換能夠改善術后總血色素下降,術中局部使用羅哌卡因注射能夠有效緩解術后肢體疼痛等。手術醫師良好的手術操作是患者術后快速康復的基礎;第二,手術醫師以及麻醉部、護理部、客服中心等職能部門的通力協作,為患者術后快速康復提供了有力保障;第三,嚴格的準入標準。選擇終末期膝骨關節炎、年齡為40歲~90歲、無明顯內外翻畸形、無既往心腦血管意外事件、無皮膚病、無慢阻肺、無下肢血栓患者,最大程度地降低了日間膝關節置換手術風險;第四,優化的管理流程。由客服部門、醫務部、護理部組建全程管理中心,在患者檢查檢驗、術前宣教、術后康復指導、醫患溝通、術后隨訪等方面全程參與,實現了患者當日住院、當天手術,達到了術前零等待目標,在確保醫療安全基礎上最大限度地提高了醫療效率。
實踐證明,該院開展日間膝關節置換后,患者平均住院天數從10.22 d縮短至2.4 d。由于醫保集采政策落地,相同一款膝關節假體價格大幅度下降,因此,本研究將剔除關節假體價格后的住院費用作為衡量指標,發現次均住院費用為15 592.1元(剔除關節假體),相較于全省全膝關節次均費用的22 488.69元(來自2021年浙江省DRGs報表數據)有著顯著優勢。在不增加90 d感染率、血栓發生率、切口愈合不良率的基礎上,膝關節日間置換路徑實現了住院天數長達7.8 d、住院費用多達6 896.59元的改善。這說明日間膝置換可以有效提升醫療資源利用率,縮短住院時間,同時在不增加并發癥情況下降低患者住院費用,確保患者安全。
綜上,在條件成熟、多學科支持、精湛的手術技術保駕護航下,日間膝置換相比普通膝置換,在不增加并發癥基礎上,在平均住院時間、術前等待時間、術后住院時間、次均住院費用(剔除關節假體)方面具備優勢,值得推廣。下一步,該院擬從兩方面努力,以推廣日間膝關節置換技術:一方面,進一步整合全院資源,在院前階段做好質量把控,嚴格篩選合適的患者進入日間膝置換組;另一方面,按照循證醫學原則,不斷完善麻醉方式、血液管理[8]、手術技術[9]、圍手術期藥物管理[10]等內容,以更好地保障膝關節置換日間手術開展。

