傾向性評(píng)分匹配評(píng)估不同年齡組胃癌根治術(shù)后臨床病理特征與預(yù)后的影響
沙勝楠 司璐意 王亞超 梅海軍

[摘 ? 要] ? 目的:分析不同年齡組胃癌患者臨床病理特征及其對(duì)胃癌根治術(shù)后預(yù)后的影響。方法:接受胃癌根治術(shù)胃癌患者313例,分為青年組(≤50歲)72例和中老年組(>50歲)241例,比較兩組患者的臨床病理特征。采用傾向性評(píng)分匹配(propensity score matching,PSM)成功67對(duì)患者,對(duì)匹配后隊(duì)列采用單因素Cox分析及二元Logistic回歸分析各變量對(duì)患者5年生存率的影響。繪制Kaplan-Meier生存曲線,運(yùn)用Log-Rank檢驗(yàn)評(píng)估各腫瘤分期患者的生存率。結(jié)果:PSM前青年組女性患者占比、下1/3胃癌發(fā)生率及印戒細(xì)胞癌和低分化癌占比高于中老年組,腫瘤直徑小于中老年組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。對(duì)傾向性評(píng)分匹配隊(duì)列單因素Cox分析顯示,腫瘤浸潤(rùn)深度、淋巴結(jié)轉(zhuǎn)移數(shù)、腫瘤分期及脈管神經(jīng)受累是影響胃癌患者術(shù)后5年生存率的危險(xiǎn)因素(P<0.05),而年齡并非影響患者生存率的危險(xiǎn)因素(P=0.300),二元Logistic回歸顯示TNM分期是影響胃癌患者術(shù)后5年生存率的獨(dú)立危險(xiǎn)因素。Kaplan-Meier生存曲線顯示,兩組患者總生存期比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P=0.708),兩組腫瘤分期I期(P=0.405)、II期(P=0.683)、III期(P=0.698)患者生存期比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義。結(jié)論:青年胃癌患者具有獨(dú)特的臨床病理特征,胃癌根治術(shù)后總生存期與中老年患者無(wú)顯著差異,TNM分期是影響患者5年生存率的獨(dú)立危險(xiǎn)因素。
[關(guān)鍵詞] ? 胃癌;年齡;臨床病理特征;傾向性評(píng)分匹配;預(yù)后
[中圖分類(lèi)號(hào)] ? R735.2 [文獻(xiàn)標(biāo)志碼] ? B [DOI] ? 10.19767/j.cnki.32-1412.2023.03.011
胃癌是全球最常見(jiàn)的癌癥之一,每年有100多萬(wàn)新增病例,占所有癌癥的5.6%[1]。近年來(lái)我國(guó)胃癌發(fā)病率及死亡率呈下降趨勢(shì),但青年胃癌的發(fā)病率及死亡率有所上升[2-4]。青年型胃癌具有與老年胃癌不同的臨床病理特征[5-8],關(guān)于兩者的預(yù)后仍存在爭(zhēng)議。有研究認(rèn)為青年胃癌患者總體生存期低于老年胃癌患者[9-11],而也有研究認(rèn)為年齡并不是胃癌患者生存期的獨(dú)立影響因素,青年患者生存期與老年患者相似甚至更好[12-13],造成研究結(jié)果的差異可能與青年患者的定義不同有關(guān)。本研究收集2005年7月—2017年2月我院行胃癌根治術(shù)313例患者臨床資料,進(jìn)行傾向性評(píng)分匹配評(píng)估,探討各臨床特征對(duì)患者預(yù)后的影響。
1 ? 資料與方法
1.1 ? 一般資料 ? 接受胃癌根治術(shù)患者313例,其中72例≤50歲患者為青年組,241例>50歲患者為中老年組。收集所有患者臨床病理特征資料,包括性別、年齡、初始癥狀、腫瘤直徑和部位、組織學(xué)分型(WHO消化系統(tǒng)腫瘤分類(lèi)第5版)、分化程度、浸潤(rùn)深度(T)、淋巴結(jié)轉(zhuǎn)移(N)、TNM分期(AJCC第8版胃癌pTNM分期)及脈管神經(jīng)侵犯情況等。排除標(biāo)準(zhǔn):(1)術(shù)前接受新輔助化療;(2)患有多種癌癥;(3)術(shù)后未行放化療(pTNM 0期、I期除外);(4)臨床數(shù)據(jù)缺失或不完整。
1.2 ? 方法
1.2.1 ? 傾向性評(píng)分匹配(propensity score matching,PSM):為了平衡兩組患者基線特征的差異,減少混雜因素對(duì)研究結(jié)果可能造成的影響,采用PSM以達(dá)到“類(lèi)隨機(jī)化”效果[14-15]。應(yīng)用SPSS 26.0統(tǒng)計(jì)學(xué)軟件,選擇最鄰近匹配的方式將兩組患者進(jìn)行1∶1匹配,協(xié)變量包括除年齡變量以外的所有變量,卡鉗值設(shè)定為0.03,通過(guò)Logistic回歸計(jì)算個(gè)體的傾向得分,最終匹配成功67對(duì)患者。
1.2.2 ? 隨訪:采用門(mén)診、電話(huà)聯(lián)系及住院復(fù)查等方式隨訪,了解患者生存情況。總生存期(OS)定義為自胃癌根治術(shù)至任何原因引起患者死亡的時(shí)間或至失訪患者末次隨訪時(shí)間。
1.3 ? 統(tǒng)計(jì)學(xué)處理 ? 應(yīng)用SPSS 26.0統(tǒng)計(jì)學(xué)軟件進(jìn)行數(shù)據(jù)處理分析。計(jì)量資料以x-±s表示,組間比較采用t檢驗(yàn);計(jì)數(shù)資料以n(%)表示,組間比較采用χ2檢驗(yàn)或Fisher精確檢驗(yàn)。對(duì)匹配后隊(duì)列采用單因素Cox分析及二元Logistic回歸分析各變量對(duì)患者5年生存率的影響。繪制匹配隊(duì)列的Kaplan-Meier生存曲線,運(yùn)用Log-Rank檢驗(yàn)評(píng)估各腫瘤分期患者的生存率。
2 ? 結(jié) ? ? ?果
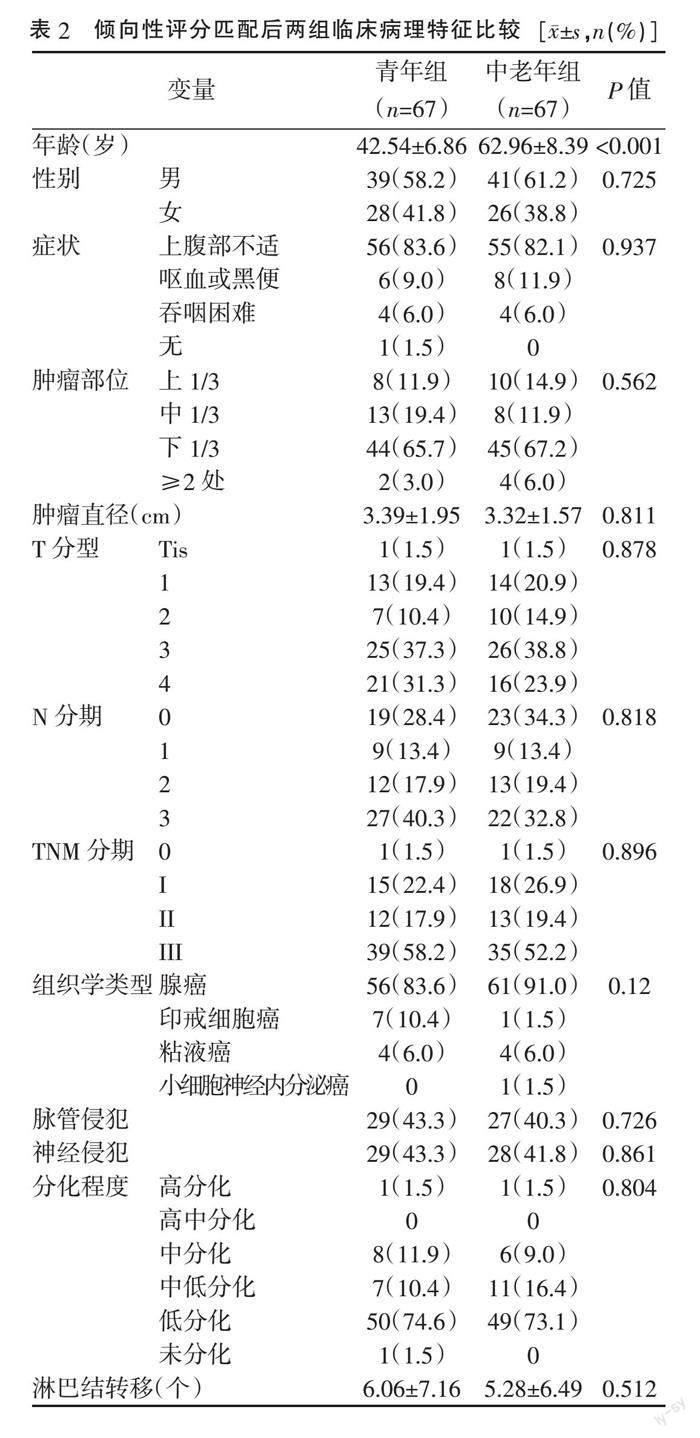
2.1 ? 兩組患者臨床病理特征比較 ? PSM前青年組女性患者占比、下1/3胃癌發(fā)生率及印戒細(xì)胞癌和低分化癌占比高于中老年組,腫瘤直徑小于中老年組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。經(jīng)傾向評(píng)分匹配后,兩組臨床病理特征比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表2。
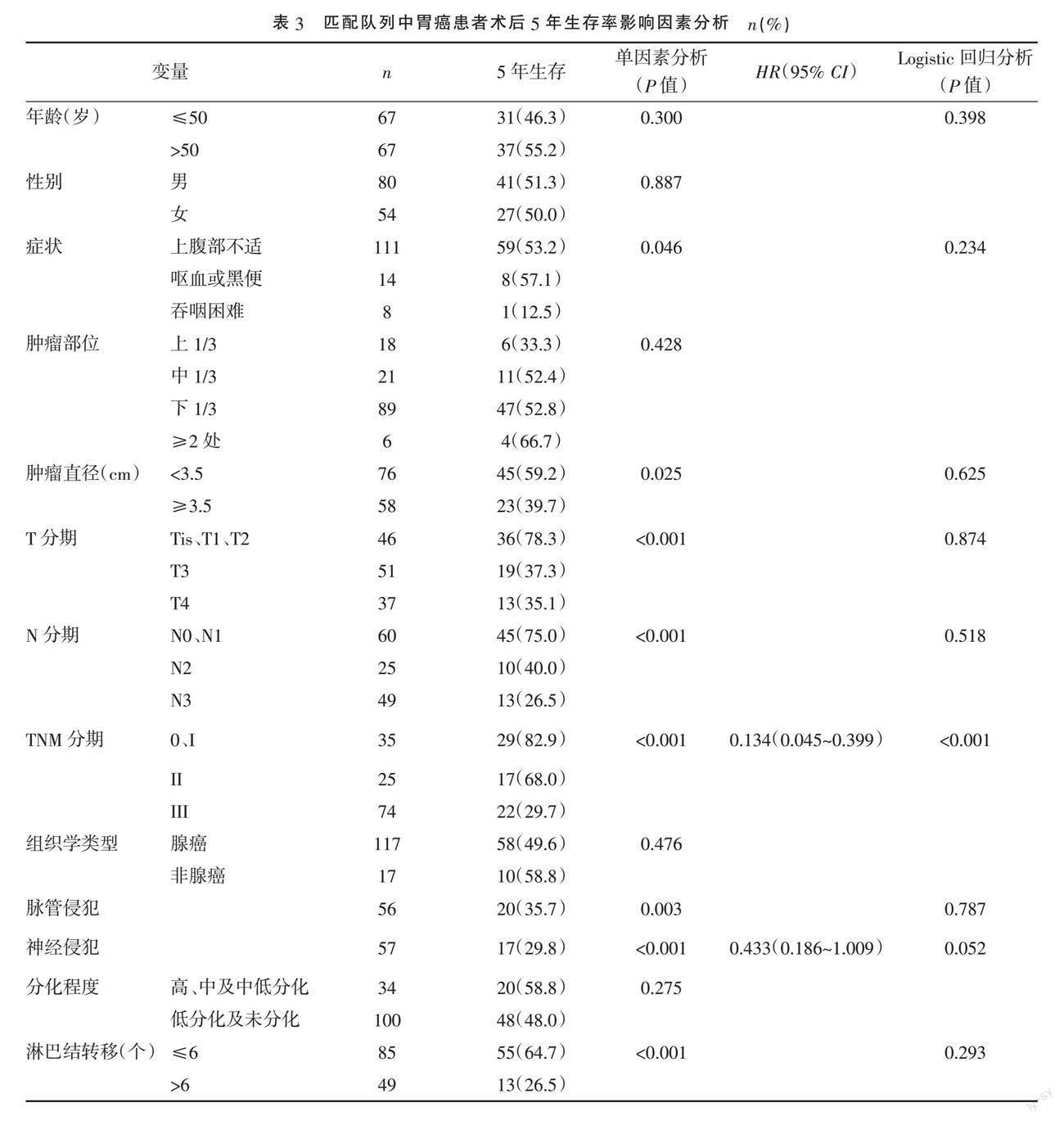
2.2 ? 傾向性評(píng)分匹配后兩組患者生存分析 ? 隨訪期間共79例患者死亡,其中青年組死亡40例(59.7%),中老年組死亡39例(58.2%),兩組總生存率的差異無(wú)統(tǒng)計(jì)學(xué)意義(P=0.861)。青年組患者5年生存率為46.3%,與中老年組55.2%相似,差異無(wú)統(tǒng)計(jì)學(xué)意義(P=0.300)。單因素Cox分析顯示,腫瘤浸潤(rùn)深度、淋巴結(jié)轉(zhuǎn)移數(shù)、腫瘤分期及脈管神經(jīng)受累是影響胃癌患者5年生存率的危險(xiǎn)因素(P<0.05),而年齡并非影響患者生存率的危險(xiǎn)因素(P=0.300)。二元Logistic回歸分析顯示,TNM分期是影響胃癌患者術(shù)后5年生存率的獨(dú)立危險(xiǎn)因素(HR 0.134,95% CI 0.045~0.399,P<0.001),而年齡并非影響胃癌患者5年生存率的獨(dú)立危險(xiǎn)因素(P=0.398)。見(jiàn)表3。
2.3 ? 隨訪結(jié)果 ? 術(shù)后隨訪截止于2022年2月,隨訪時(shí)間60~199個(gè)月,中位隨訪時(shí)間為77.5個(gè)月。所有患者1年生存率87.9%(275/313),3年生存率62.3%(195/313),5年生存率48.6%(152/313)。PSM后兩組患者總生存期比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P=0.708);兩組腫瘤分期I期(P=0.405)、II期(P=0.683)、III期(P=0.698)患者生存期比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義。見(jiàn)圖1。
3 ? 討 ? ? ?論
盡管近20年來(lái)我國(guó)胃癌發(fā)病率及死亡率穩(wěn)步降低,但年輕群體的發(fā)病率及死亡率逐年上升。2010年我國(guó)年輕胃癌患者占比為13.1%[16],本文青年患者占比為23.0%,略高于上述數(shù)據(jù),可能與年輕患者定義的不同有關(guān)。肥胖、吸煙、酗酒及不健康的飲食習(xí)慣等增加罹患胃癌的風(fēng)險(xiǎn)[17-18],而這是部分年輕人目前所處的生活狀態(tài)。因此,應(yīng)加強(qiáng)對(duì)年輕群體的健康教育,篩選出高危人群,實(shí)施針對(duì)性的檢查,以降低年輕胃癌的發(fā)病率。
本研究顯示,青年組胃癌患者具有一系列不同于老年組的臨床病理特征,如女性患者比例高、印戒細(xì)胞癌多見(jiàn)、胃竇部高發(fā)、分化程度差等,與既往研究一致[5-8]。GUAN等[9]通過(guò)對(duì)79 505例胃癌患者的分析,發(fā)現(xiàn)隨著年齡的增長(zhǎng),腫瘤大小會(huì)逐漸降低。本文青年組患者腫瘤小于中老年組,可能是由于未納入晚期胃癌以及樣本量較小。青年組女性患者占比高于中老年組,其原因尚不明確。有學(xué)者認(rèn)為與雌激素及其受體有關(guān),雌激素受體可能參與胃癌的發(fā)生和發(fā)展[19-20],但DA等[21]發(fā)現(xiàn)胃癌患者雌激素受體表達(dá)率并不高。CAMARGO等[22]對(duì)514例胃癌患者進(jìn)行研究,提出雌激素不會(huì)引起胃癌,甚至有研究者認(rèn)為雌激素對(duì)胃癌患者具有保護(hù)作用[23]。
關(guān)于青年與老年胃癌患者的預(yù)后比較仍存在較多爭(zhēng)議。部分研究者認(rèn)為青年胃癌患者的預(yù)后較老年患者差[9-11],但近幾年文獻(xiàn)認(rèn)為[12-13,23-24],青年患者總生存期與老年患者相似,甚至更好。年輕胃癌具有自身臨床病理特征,如初始癥狀不明顯、分化程度差、印戒細(xì)胞癌占比高等,這些因素影響患者的預(yù)后[6,9-11,13]。本文采用傾向評(píng)分匹配平衡兩組患者之間基線特征的差異,弱化混雜因素對(duì)結(jié)果可能造成的影響,結(jié)果匹配了67對(duì)患者。結(jié)果顯示,兩組患者除年齡之外的所有變量比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。單因素Cox分析顯示,腫瘤浸潤(rùn)深度、淋巴結(jié)轉(zhuǎn)移數(shù)、腫瘤分期及脈管神經(jīng)受累是影響患者5年生存率的危險(xiǎn)因素(P<0.05)。二元Logistic回歸分析顯示,TNM分期是影響患者生存率的獨(dú)立危險(xiǎn)因素(P<0.001),而年齡并非影響胃癌患者生存率的獨(dú)立危險(xiǎn)因素(P=0.398),與多數(shù)研究結(jié)果相符[5-8,12-13]。
CHENG等[25]對(duì)102例胃癌患者進(jìn)行預(yù)后分析,認(rèn)為T(mén)NM分期是影響胃癌患者5年生存率的獨(dú)立預(yù)后因素,與本研究的結(jié)果相符。LUI等[26]研究發(fā)現(xiàn)處于不同疾病階段的胃癌患者生存期存在顯著差異。本研究對(duì)PSM后患者按照TNM分期進(jìn)行亞組分析,結(jié)果顯示無(wú)論處于何種分期,年輕組患者與中老年組患者術(shù)后總生存期比較,差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。
綜上所述,青年胃癌具有自身臨床病理特征,女性比例高,腫瘤位置低、病理類(lèi)型差,胃癌根治術(shù)后總生存期與中老年患者無(wú)明顯差異,TNM分期是影響術(shù)后5年生存率的獨(dú)立危險(xiǎn)因素。
[參考文獻(xiàn)]
[1] SUNG H,F(xiàn)ERLAY J,SIEGEL R L,et al. Global cancer statistics 2020:GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin,2021,71(3):209-249.
[2] 王少明,鄭榮壽,張思維,等. 2015年中國(guó)胃癌流行特征分析[J]. 中華流行病學(xué)雜志,2019,40(12):1517-1521.
[3] WONG M C S,HUANG J,CHAN P S F,et al. Global incidence and mortality of gastric cancer,1980-2018[J]. JAMA Netw Open,2021,4(7):e2118457.
[4] YIN J,SONG J N,BAI Z G,et al. Gastric cancer mortality trends in China (2006-2013) reveal increasing mortality in young subjects[J]. Anticancer Res,2017,37(8):4671-4679.
[5] TAKATSU Y,HIKI N,NUNOBE S,et al. Clinicopathological features of gastric cancer in young patients[J]. Gastric Cancer,2016,19(2):472-478.
[6] LIU W,QUAN H,CHEN X,et al. Clinicopathological features and prognosis of young gastric cancer patients following radical gastrectomy: a propensity score matching analysis[J]. Sci Rep,2019,9(1):5943.
[7] WANG Z,XU J,SHI Z,et al. Clinicopathologic characteristics and prognostic of gastric cancer in young patients[J]. Scand J Gastroenterol,2016,51(9):1043-1049.
[8] 李彩雯,王玲玲,蘭瓊,等. 108例年輕胃癌患者臨床病理特征分析[J]. 西安交通大學(xué)學(xué)報(bào)(醫(yī)學(xué)版),2019,40(6):922-926.
[9] GUAN W L,YUAN L P,YAN X L,et al. More attention should be paid to adult gastric cancer patients younger than 35 years old: extremely poor prognosis was found[J]. J Cancer,2019,10(2):472-478.
[10] BRAGA-NETO M B,CARNEIRO J G,DE CASTRO BARBOSA A M,et al. Clinical characteristics of distal gastric cancer in young adults from Northeastern Brazil[J]. BMC Cancer,2018,18(1):131.
[11] RONA K A,SCHWAMEIS K,ZEHETNER J,et al. Gastric cancer in the young: an advanced disease with poor prognostic features[J]. J Surg Oncol,2017,115(4):371-375.
[12] SCHILDBERG C W,CRONER R,SCHELLERER V,et al. Differences in the treatment of young gastric cancer patients: patients under 50 years have better 5-year survival than older patients[J]. Adv Med Sci,2012,57(2):259-265.
[13] SUH D D,OH S T,YOOK J H,et al. Differences in the prognosis of early gastric cancer according to sex and age[J]. Therap Adv Gastroenterol,2017,10(2):219-229.
[14] RUBIN D B,THOMAS N. Matching using estimated propensity scores: relating theory to practice[J]. Biometrics,1996,
52(1):249-264.
[15] YIN C,TOIYAMA Y,OKUGAWA Y,et al. Clinical significance of advanced lung cancer inflammation index,a nutritional and inflammation index,in gastric cancer patients after surgical resection: a propensity score matching analysis[J]. Clin Nutr,2021,40(3):1130-1136.
[16] ARNOLD M,PARK J Y,CAMARGO M C,et al. Is gastric cancer becoming a rare disease? A global assessment of predicted incidence trends to 2035[J]. Gut,2020,69(5):823-829.
[17] DE STEFANI E,CORREA P,BOFFETTA P,et al. Dietary patterns and risk of gastric cancer: a case-control study in Uruguay[J]. Gastric Cancer,2004,7(4):211-220.
[18] POOROLAJAL J,MORADI L,MOHAMMADI Y,et al. Risk factors for stomach cancer: a systematic review and meta-analysis[J]. Epidemiol Health,2020,42:e2020004.
[19] WESO?覵OWSKA M,PAWLIK P,JAGODZI■SKI P P. The clinicopathologic significance of estrogen receptors in human gastric carcinoma[J]. Biomed Pharmacother,2016,
83:314-322.
[20] MATSUI M,KOJIMA O,KAWAKAMI S,et al. The prognosis of patients with gastric cancer possessing sex hormone receptors[J]. Surg Today,1992,22(5):421-425.
[21] DA SILVA A C C,PEREIRA M A,RAMOS M F K P,et al. Gastric cancer with positive expression of estrogen receptor alpha: a case series from a single western center[J]. Arq Bras Cir Dig,2022,34(4):e1635.
[22] CAMARGO M C,SONG M,XU X,et al. Urinary estrogen metabolites and gastric cancer risk among postmenopausal women[J]. Cancer Rep (Hoboken),2022,5(7):e1574.
[23] HIRAJIMA S,KOMATSU S,ICHIKAWA D,et al. Generational changes in clinicopathological characteristics of younger patients with gastric carcinoma[J]. Gan To Kagaku Ryoho,2014,41(12):2245-2247.
[24] KAWADA J,MATSUURA N,KITAGAWA A,et al. Chem-
otherapy for gastric cancer patients over 75 years of age[J]. Gan To Kagaku Ryoho,2014,41(12):2248-2250.
[25] CHENG Y X,TAO W,LIU X Y,et al. The outcome of young vs. old gastric cancer patients following gastrectomy: a propensity score matching analysis[J]. BMC Surg,2021,
21(1):399.
[26] LUI S A,TAN W B,TAI B C,et al. Predictors of survival outcome following radical gastrectomy for gastric cancer[J]. ANZ J Surg,2019,89(1/2):84-89.
[收稿日期] 2022-11-07
(本文編輯 ? 趙喜)
- 交通醫(yī)學(xué)的其它文章
- 以病案為引導(dǎo)聯(lián)合情景教學(xué)模式在急診醫(yī)學(xué)教學(xué)中的應(yīng)用研究
- 人體解剖學(xué)教師走進(jìn)臨床科室以提升教育威信的實(shí)踐體會(huì)
- 基于器官系統(tǒng)學(xué)習(xí)的教學(xué)模式在神經(jīng)系統(tǒng)疾病臨床實(shí)習(xí)教學(xué)中的實(shí)踐
- 泌尿外科教學(xué)視頻素材庫(kù)建設(shè)在住院醫(yī)師規(guī)范化培訓(xùn)中的教學(xué)效果
- 高血壓患者與健康居民知信行水平的差異分析
- 銀屑病患者外用藥治療知信行水平現(xiàn)狀分析

