基于蛋白組學篩選的外周血蛋白在膿毒癥診斷中的應用
王澤田, 齊 越, 唐建國
(復旦大學附屬上海市第五人民醫院 急危重癥醫學科, 上海, 200240)
膿毒癥是導致急危重癥患者死亡的最主要原因[1], 即使在接受積極抗感染、液體復蘇、多臟器功能支持等治療后,患者病死率仍然很高,因此早期及時識別膿毒癥對及時治療膿毒癥、降低病死率、減輕社會負擔非常重要[2]。膿毒癥早期癥狀不典型,不容易被及時識別,因此尋找新的生物標志物對早期識別和診斷膿毒癥具有重要作用。生物標志物不僅可以用于早期診斷膿毒癥,也可以反映膿毒癥的嚴重程度[3]。C反應蛋白(CRP)、降鈣素原(PCT)、血管生成素、血管內皮素(Endocans)、CD64、循環細胞游離DNA (cf-DNA)的靈敏度和特異度較差,區分膿毒癥與其他感染性疾病并不能取得滿意的效果[4]。序貫器官衰竭估計量表(SOFA)評分和急性生理與慢性健康狀況評分系統Ⅱ(APACHEⅡ)評分是評估膿毒癥嚴重程度的最常用方法,但評分系統易延誤患者治療,有必要尋找更簡便的血清指標[5]。前期研究[6]發現,蛋白組學技術對膿毒癥患者和健康對照人群的血清進行分析發現,人可溶性髓系細胞觸發受體-1(sTREM-1)、高遷移率族蛋白B1(HMGB-1)、中性粒細胞明膠酶相關脂質運載蛋白(NGAL)、基質金屬蛋白酶-8 (MMP-8)在膿毒癥與健康人群中的表達水平有顯著差異。本研究評估 sTREM-1、NAGL、HMGB-1和MMP-8在膿毒癥診斷中的價值,現報告如下。
1 資料與方法
1.1 一般資料
本研究為單中心、前瞻性研究,選取2020年12月—2021年12月上海市第五人民醫院中心監護室收治的60例膿毒癥(膿毒癥組)患者,同時選取60例同期住院的非膿毒癥感染患者為對照組。本研究已獲得上海市第五人民醫院倫理委員會批準,并且所有患者或家屬均簽署了知情同意書(編號2 020.08.10)。膿毒癥組患者納入標準: 膿毒癥的診斷標準符合2016年2月第3次《膿毒癥和膿毒癥休克定義的國際共識診斷標準(Sepsis-3)》[7], 明確感染證據和入院后SOFA評分變化≥2分者; 年齡≥18歲,且病歷資料完整的患者。排除標準: 年齡未滿18歲、存在自身免疫性疾病、粒細胞缺乏(粒細胞計數<0.5×109/L)、持續腎替代治療、慢性髓系白血病、惡性腫瘤、ICU住院時間少于72 h、研究過程中死亡患者。
1.2 觀察指標
患者入選后獲得家屬或本人知情同意后,收集患者性別、年齡、APACHEⅡ評分、SOFA評分、患者28 d病死率、機械通氣占比、ICU住院時間等。患者入組1 h內抽血送至上海市第五人民醫院檢驗科檢測白細胞計數、CRP、白細胞介素-6、降鈣素原等感染指標。同時收集外周靜脈血2 mL進行抗凝處理,于-80 ℃下保存血清待測,采用上海溢川生物科技有限公司生產的酶標儀(型號為ST-380)檢測sTREM-1、HMGB-1、NGAL、MMP-8的含量,操作步驟嚴格按照試劑盒說明書步驟進行。
1.3 統計學分析
資料以均數±標準差表示。比較各變量在診斷或預后上的差異,正態性方差齊性能滿足時, 2個獨立樣本采用t檢驗。HMGB-1、NGAL、MMP-8、sTREM-1水平與臨床指標的相關性分析采用Spearman相關系數進行分析。對所有自變量進行共線性分析,以消除方差膨脹系數(VIF)>10的變量。使用單因素Logistic分析和多因素Logistic回歸分析來確定影響因素。為了評估血漿各標志物的診斷準確度,采用受試者工作特征(ROC)曲線和Youden指數來計算cut off值、靈敏度和特異度。采用SPSS 11.0軟件進行統計學處理,P<0.05為差異有統計學意義。
2 結 果
2.1 一般情況比較
2組年齡、性別、伴隨疾病(高血壓病、糖尿病、腦血管后遺癥、慢性心臟病)、機械通氣比率差異無統計學意義(P>0.05)。膿毒癥組腹腔感染患者占比高于對照組,差異有統計學意義 (P<0.05)。2組肺部感染和尿路感染患者比率差異無統計學意義(P>0.05)。膿毒癥組SOFA評分、APACHEⅡ評分、CRP和PCT水平、白細胞計數、ICU住院時間、多器官功能障礙和28 d病死率高于對照組,差異有統計學意義(P<0.01), 見表1。膿毒癥組患者血清中sTREM-1、NAGL、HMGB-1和MMP-8的表達水平高于對照組,差異有統計學意義(P<0.05)。見圖1。
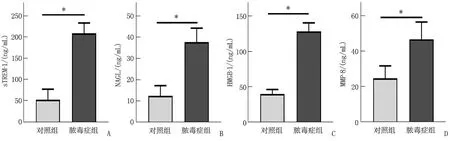
A: sTREM-1表達水平; B: NAGL表達水平; C: HMGB-1表達水平; D: MMP-8表達水平。?P<0.05。
表1 膿毒癥組和對照組表達差異
2.2 共線性分析
共線性分析表明, sTREM-1、NGAL、HMGB-1和MMP-8無共線性(方差膨脹因子, VIF<10), 而C反應蛋白、PCT、白細胞計數、APACHEⅡ評分和SOFA評分有共線性(方差膨脹因子, VIF>10), 見表2。
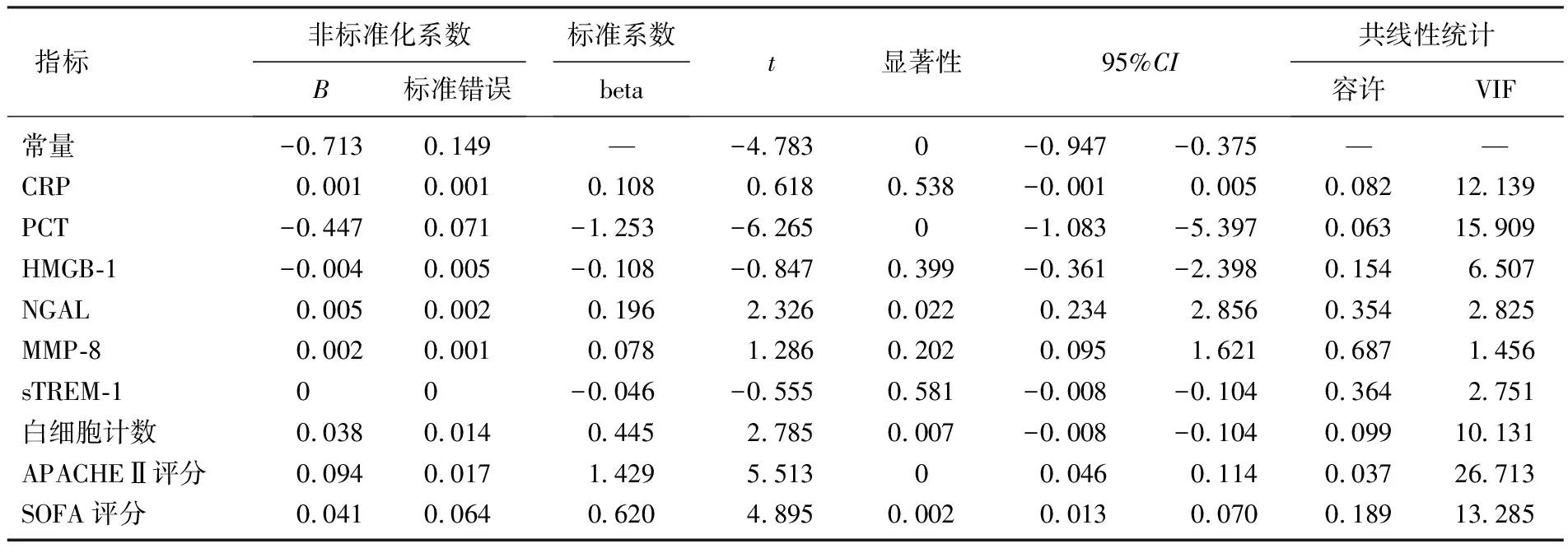
表2 共線性分析
2.3 單因素Logistic和多因素Logistic分析對膿毒癥危險因素的分析
單因素Logistic回歸分析顯示, HMGB-1(OR=1.487, 95%CI: 1.224~1.807,P<0.01)、NGAL (OR=1.409, 95%CI: 1.179~1.684,P<0.01)、MMP-8(OR=1.074,95%CI: 1.039~1.111,P<0.01)、sTREM-1(OR=1.058, 95%CI: 1.029~1.088,P<0.01)為影響因素。將單因素分析中P<0.01的變量納入多因素Logistic回歸分析,結果顯示, NGAL (OR=1.427, 95%CI: 0.951~2.141,P<0.05)和MMP-8 (OR=1.099, 95%CI: 0.979~1.234,P<0.05)是膿毒癥的獨立危險因素,見表3。

表3 單因素Logistic回歸和多因素Logistic回歸分析
2.4 ROC曲線分析生物標準物在膿毒癥中的診斷價值
為了評估指標在膿毒癥中的診斷價值,用ROC曲線分析評估了白細胞、PCT、NGAL和MMP-8作為預后生物標記物的特異度和敏感度。NGAL臨界值為18.26 ng/mL, 敏感度為89.00%, 特異度為97.00%,AUC為0.95(95%CI: 0.91~0.99)。MMP-8的臨界值為33.41 ng/mL, 其敏感度和特異度分別為72.00%和76.00%,AUC為0.80(95%CI: 0.71~0.89)。白細胞臨界值為14.87 ng/mL, 其敏感度和特異度分別為81.00%和83.00%,AUC為0.89 (95%CI: 0.85~0.93)。PCT的臨界值為0.84 ng/mL, 其敏感度和特異度分別為81.00%和97.00%,AUC為0.96(95%CI: 0.92~0.99), 見表4、圖2。
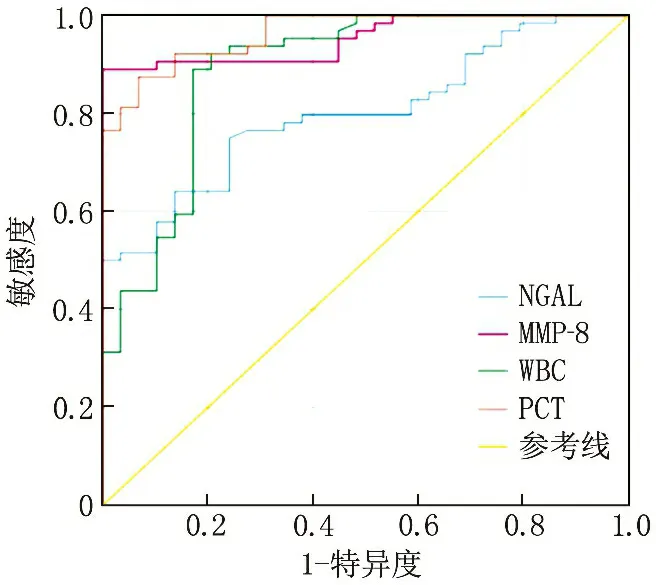
圖2 ROC曲線分析生物標準物在膿毒癥中的診斷價值
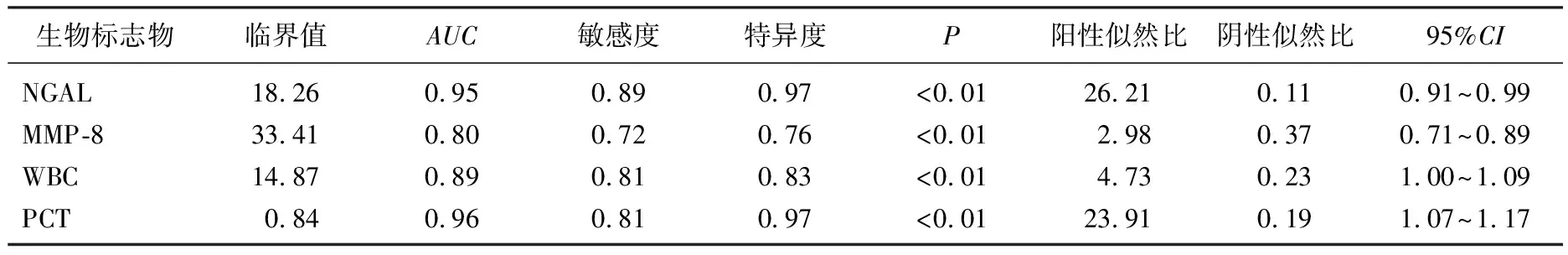
表4 ROC曲線分析生物標準物在膿毒癥中的診斷價值
2.5 NAGL、HMGB-1、sTREM-1、MMP-8與SOFA評分、APACHEⅡ評分、PCT或CRP水平的相關性
Pearson相關系數分析結果顯示,膿毒癥患者sTREM-1、NAGL、HMGB-1、MMP-8水平均分別與SOFA評分、APACHE Ⅱ評分、PCT、CRP呈正相關,見表5。
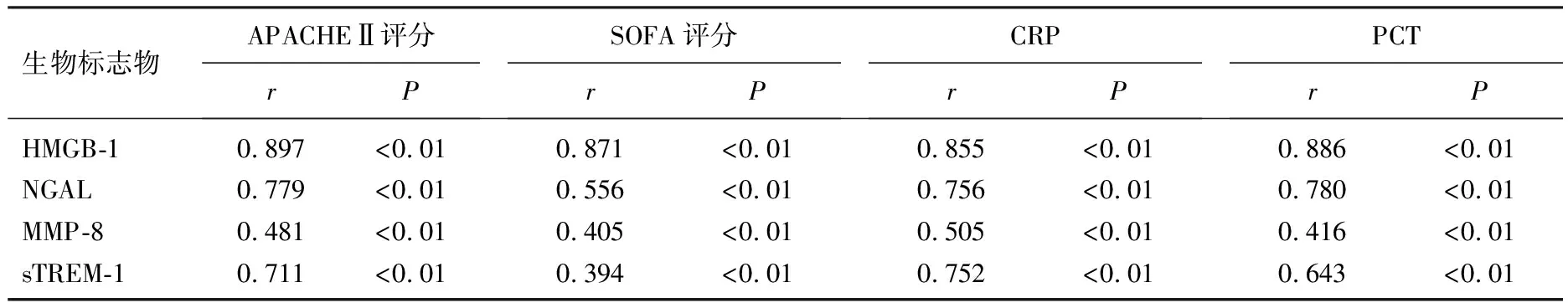
表5 HMGB-1、NGAL、MMP-8、sTREM-1與 APACHE-Ⅱ評分、SOFA評分、CRP和PCT的相關性分析
3 討 論
膿毒癥早期癥狀不明顯,病情進展迅速,容易錯過最佳治療時間[8]。因此,需要快速、準確的實驗室指標來指導臨床抗生素治療。前期蛋白組學技術發現,膿毒癥患者血清中的 HMGB-1、NGAL、MMP-8 和 sTREM-1表達水平高于對照組,應進一步擴大樣本量,驗證這些差異蛋白與膿毒癥嚴重程度的相關性及其在膿毒癥診斷中的價值。
研究[9]發現, HMGB-1在人外周血單核細胞中能促進TNF-α、IL-1β的釋放。釋放的促炎介質又可使活化的單核巨噬細胞釋放 HMGB-1, 從而形成正反饋,維持并延長了膿毒癥病理過程。研究[10]發現,膿毒癥患者血液中 HMGB-1表達水平較非感染組升高,與本研究結果一致。NGAL是腎小管上皮細胞中表達的小分子蛋白,其水平可在腎損傷的2 h內升高,是腎功能損傷早期的生物標志物[11]。在膿毒癥小鼠模型中, NGAL的表達水平也明顯升高,進一步研究[12]發現, NGAL主要在肺和肝巨噬細胞以及Ⅱ型肺泡上皮細胞中表達。研究[13]發現, NGAL在重癥患者中的表達水平高于非感染患者,與本研究結果一致。因此, NGAL可能是膿毒癥診斷的潛在候選標志物。為了更好理解 NGAL 在膿毒癥中的意義,還需要更多的臨床研究。MMP-8是一組含有活性Zn2+的蛋白水解酶,參與了許多與自身穩定相關的功能,例如組織修復、免疫及病理過程,包括腫瘤、纖維化和感染[14]。非感染情況下MMP-8含量極低,感染情況下其表達增加,且MMP-8可以反映膿毒癥嚴重程度,與本研究結果相似[15]。sTREM-1主要表達于中性粒細胞、CD14+單核/巨噬細胞表面的跨膜糖蛋白,屬于免疫球蛋白超家族成員,與膿毒癥密切相關。研究[16]發現, sTREM-1在膿毒癥發病早期表達水平明顯升高, 3 d達高峰后逐漸降低; sTREM-1與APACHEⅡ評分呈正相關,可作為評價膿毒癥患者預后的死亡危險因素。
本研究發現, HMGB-1、NGAL、MMP-8、sTREM-1在膿毒癥組中的表達水平高于對照組。共線診斷顯示, STREM-1、NGAL、HMGB-1和MMP8無共線性。單因素和多因素Logistic回歸分析顯示, NGAL和MMP-8是膿毒癥的獨立預測因素。ROC曲線分析發現, NGAL和MMP-8與PCT和白細胞一樣對膿毒癥血癥具有一定的診斷價值。MMP-8與膿毒癥嚴重程度有相關性,但無更多研究報道其在膿毒癥中的診斷價值。本研究為單中心研究,需要進一步擴大樣本量進行多中心研究,充分論證HMGB-1、NGAL、MMP-8、sTREM-1與膿毒癥嚴重程度的相關性、在膿毒癥疾病發生中的作用機制和對膿毒癥的診斷價值。蛋白質組學是目前尋找疾病分子標記和藥物靶標的有效方法之一,對癌癥、早老性癡呆等重大疾病的診斷和治療也具有潛在的前景[17]。因此,許多大型藥物公司正在投入大量資源進行蛋白質組學方面的研究,但是目前蛋白組學在疾病診斷中的研究只處于基礎階段,尚未完全應用于臨床,因為采用蛋白組學技術尋找膿毒癥生物標志物需要進一步去驗證和研究。
綜上所述,血清蛋白NAGL、sTREM-1、HMGB-1 和 MMP-8與膿毒癥嚴重程度有相關性,并初步驗證NAGL和MMP-8在膿毒癥診斷中的作用,但是需要進一步進行多中心研究并擴大樣本量,進一步為膿毒癥的早期識別提供新的有效依據。

