躁動評估聯合麻醉蘇醒護理對剖宮產產婦應激水平及麻醉安全性的影響
周新春 黎冰 陳嘉思
惠州市第一婦幼保健院麻醉科手術室 516000
全身麻醉剖宮產由于需考慮術中麻醉藥物對胎兒的影響,因此在麻醉藥物使用量及使用種類方面更加慎重,導致產婦術后切口疼痛感明顯。強烈的疼痛感會導致產婦應激反應增加,表現為血壓升高及心率加速,而強烈的應激反應會引起產婦麻醉期躁動,影響產婦麻醉安全性及產后康復〔1-2〕。剖宮產期間合理采用鎮靜藥物可減輕產婦產后疼痛感,維持其在舒適鎮靜的狀態,將有助于降低麻醉蘇醒性躁動的發生,從而提高母嬰麻醉安全性,但鎮痛藥物的過量使用會導致產婦鎮靜過度,蘇醒時間延長,且會加重產婦蘇醒后胃腸不適反應〔3-4〕。采用鎮靜-躁動(RASS)評分可評估產婦鎮靜鎮痛程度,從而有效調整鎮痛藥物使用量,避免過量使用〔5〕。此外,在麻醉復蘇期間采取合適的干預措施預防產婦躁動不安及異常興奮的情緒將有助于產婦保持生命體征平穩,從而減少鎮靜藥物使用量,提高產婦麻醉安全性〔6〕。因此,本研究將探討躁動評估聯合麻醉蘇醒護理對剖宮產產婦應激水平及麻醉安全性的影響,旨在為全麻剖宮產產婦麻醉護理提供指導。
1 資料與方法
1.1 一般資料
選取2019年1月至2020年12月惠州市第一婦幼保健院行全麻剖宮產產婦168例,納入標準:①產婦符合全麻剖宮產指征;②符合美國麻醉醫師協會(ASA)分級Ⅱ~Ⅲ級;③體質量指數(BMI)<35 kg/m2;④產婦及其家屬對本次手術及麻醉方案知情。排除標準:①精神病異常史、認知功能障礙;②對麻醉藥物存在過敏或術前合并感染者;③凝血功能障礙;④術中羊水栓塞。根據手術時間將產婦分為對照組(n=84)及觀察組(n=84),觀察組:年齡26~38歲,平均(31.22±4.12)歲;BMI 24.5~32.8 kg/m2,平均(28.52±3.78)kg/m2;ASA分級:Ⅱ級42例,Ⅲ級42例;手術時間38~58 min,平均(46.25±3.89)min;術中出血量220~310 ml,平均(292.25±9.48)ml;對照組:年齡26~37歲,平均(31.82±4.19)歲;BMI 24.8~32.9 kg/m2,平均(28.96±3.72)kg/m2;ASA分級:Ⅱ級44例,Ⅲ級40例;手術時間38~60 min,平均(46.78±3.24)min;術中出血量220~320 ml,平均(296.25±10.45)ml,兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組產婦均行全身麻醉,麻醉切口處采取1%利多卡因局部浸潤,靜脈注射順啊曲庫胺0.8 mg/kg和丙泊酚2 mg/kg行全麻誘導,插管成功后調節呼吸頻率維持PETCO2 35~40 mmHg,潮氣量維持8 ml/kg,胎兒娩出后靶向輸注舒芬太尼0.8 μg/kg維持麻醉。對照組麻醉期間行常規護理干預,具體如下:(1)術前宣教:術前向產婦講解全麻手術安全性及可能出現的不良反應,與產婦積極溝通,安撫產婦焦慮情緒,提高產婦麻醉配合度。(2)保持體位舒適性:產婦取平臥位,調整正確體位預防神經壓迫,密切監測產婦生命體征,預防蘇醒期躁動。(3)監測動脈血氣:密切監測產婦呼吸道情況,保持產婦呼吸道順暢,及時復查動脈血氣情況。觀察組在對照組基礎上實施躁動評估聯合麻醉蘇醒護理,具體措施如下:(1)躁動評估:由麻醉科護士根據RASS評分調整舒芬太尼泵入速度,并將鎮靜深度維持-1~+1分,持續觀察48 h,每4 h記錄RASS評分1次,共12次。RASS系統評分標準:+4分為有攻擊性及暴力行為;+3分為非常躁動,試圖拔除胃管及呼吸管道;+2分為躁動焦慮,身體激烈移動;+1分為情緒不安,精神緊張,身體稍微移動;0分為清醒平靜,處于自然狀態;-1分為昏昏欲睡,未完全清醒,但清醒時間可保持10 s以上;-2分為輕度鎮靜,清醒時間少于10 s;-3分為中度鎮靜,對聲音刺激有反應;-4分為深度鎮靜,對身體刺激有反應;-5分為昏迷,對聲音及身體刺激沒反應。(2)麻醉蘇醒護理:麻醉護士控制產婦RASS評分的同時對其實施麻醉蘇醒護理,具體如下:①視頻宣教:麻醉前為產婦播放剖宮產全麻手術相關視頻,向產婦講解麻醉相關知識、可能出現的并發癥、預防措施等。②語言暗示:產婦入手術后通過語言暗示法減輕產婦不良情緒,如護士與麻醉醫生可說:“某醫生,很高興又能與你合作完成麻醉,該產婦此次手術麻醉難嗎?”麻醉醫生可回復:“該產婦生命體征平穩能順利完成手術,能若產婦能再稍微放松一下,更有利于麻醉進行,降低相關并發癥。③伴侶支持:麻醉復蘇期間指導其丈夫用輕柔的語言在產婦耳邊說一些鼓勵性及感謝性話語,通過語言刺激促進產婦盡快蘇醒。④音樂干預:產婦術畢送入PACU室時,保持PACU室內環境安靜,并為產婦佩帶耳機,并播放輕松舒緩的音樂,音量<60 dB,以35~55 dB為宜,干預時間為30 min。
1.3 觀察指標
比較兩組產婦手術開始前(T0)、切皮后10 min(T1)、術畢時(T2)、拔管時(T3)、拔管后10 min(T4)及轉出麻醉復蘇室時(T5)產婦平均脈動壓(MAP)、血氧飽和度(SaO2)及心率。記錄產婦拔管時鎮靜-躁動(RASS)評分〔7〕、術畢至拔管時間、PACU停留時間、術后6 h疼痛評分、舒芬太尼使用量、躁動發生率、惡心嘔吐發生率及護理滿意率。疼痛評分采用視覺模擬評分法進行評價,VAS總評分0~10分,分值越高提示患者疼痛感越明顯。護理滿意度采用自擬的《患者麻醉護理服務滿意度調查問卷》進行評價,包括麻醉健康宣教、復蘇室環境、麻醉專科護理、疼痛管理等4方面,合計20個條目,每個條目根據患者滿意度依次記為“1分”不滿意,“2分”一般,“3分”滿意,總評分>25分為滿意。
1.4 統計學分析
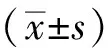
2 結果
2.1 兩組不同時段應激反應指標比較
兩組產婦T0~T2時段MAP、SaO2、心率比較差異無統計學意義(P>0.05),觀察組T3~T5時段MAP、SaO2、心率低于對照組(P<0.05),見表1。
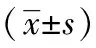
表1 兩組不同時段應激反應指標比較
2.2 兩組麻醉蘇醒效果比較
觀察組術畢至拔管時間、PACU停留時間短于對照組(P<0.05),觀察組RASS評分、術后6 h疼痛評分低于對照組(P<0.05),觀察組舒芬太尼使用量少于對照組(P<0.05),見表2。
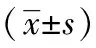
表2 兩組麻醉蘇醒效果比較
2.3 兩組不良反應發生率及滿意率比較
觀察組躁動發生率、惡心嘔吐發生率低于對照組(P<0.05),而觀察組麻醉滿意率高于對照組(P<0.05),見表3。
3 討論
剖宮產全麻手術需要考慮麻醉藥物對胎兒的影響,因此術中麻醉藥物使用量比較慎重,導致產婦術畢時麻醉藥效逐漸消退,導致產婦術后疼痛感較明顯〔8〕。術后疼痛會導致產婦出現強烈的情緒反應,產婦表現為焦慮、抑郁、恐懼等,不良情緒會增加產婦植物神經興奮性,誘發腎上腺激素釋放,從而導致心率加快及血流動力學不穩定,引起產婦麻醉躁動〔9〕。躁動會導致產婦行為及情緒異常,增加產婦意外拔管及墜床等意外事件發生〔10〕。對于全麻手術患者術后達到理想的鎮靜深度是預防躁動發生的重要措施,但鎮靜程度的把握是鎮靜護理工作的關鍵。若鎮靜過淺則達不到鎮靜效果,鎮靜過深容易誘發呼吸道或心血管等系統并發癥〔11〕。
研究認為〔12〕,應用RASS評分對躁動高危患者行目標鎮靜將患者維持在淺鎮靜狀態,在確保患者獲得鎮靜的同時避免鎮靜程度過深,能讓患者喚醒后意識狀態更好,減少鎮靜藥物使用量。本研究對剖宮產全麻手術產生術后行RASS評分,通過RASS評分調整產婦麻醉藥物使用量,避免出現過量使用鎮靜藥物或鎮靜藥物使用量不夠的情況。研究指出〔13〕,剖宮產全麻產婦麻醉躁動的發生與產婦不良情緒有密切的關系,因此在全麻手術圍手術期間對其做好情緒管理工作能有效改善產婦不良情緒,降低麻醉躁動的發生。本研究結果表明手術結束時兩組藥物鎮痛效力逐漸消失,改為靶向輸注舒芬太尼,而觀察組在靶向輸注階段對產生進行躁動評估,能有效調節靶向藥物輸注量,使產婦維持在淺鎮靜狀態,避免藥物過量而導致血流動力學不穩定〔14〕。
本研究結果表明在躁動評估基礎上圍手術期對產婦進行麻醉蘇醒護理,在提高產婦鎮痛鎮靜效果的同時可有效縮短產婦術后蘇醒時間,提高產婦麻醉質量。這是因為麻醉躁動評估能有效控制舒芬太尼輸注量,維持機體淺鎮靜狀態,同時,麻醉蘇醒護理通過伴侶聲音刺激及音樂干預能刺激產婦大腦,促使產婦盡快恢復意識,因此縮短了產婦蘇醒時間〔15〕。麻醉蘇醒護理通過術前對產婦給予信息支持及語言暗示,能讓產婦更好地了解剖宮產相關操作流程,減輕了產婦產前不良情緒,有利于穩定產婦生命體征,從而有效預防躁動發生〔16〕。而音樂刺激可增加腦咖啡含量,從而起到鎮痛效果,有效緩解患者術后疼痛感,從而減少了術后舒芬太尼靶向輸注量,避免過量使用舒芬太尼而引起惡心、嘔吐,提高了患者麻醉效果及其對麻醉滿意度〔17-18〕。
綜上所述,躁動評估聯合麻醉蘇醒護理能有效減輕剖宮產產婦術后應激水平,降低產婦麻醉躁動發生,提高產婦剖宮產期間麻醉安全性及滿意度。
利益沖突所有作者均聲明不存在利益沖突

