前哨淋巴結(jié)活檢聯(lián)合保乳手術(shù)治療老年乳腺癌的療效及其對(duì)生活質(zhì)量的影響*
封海崗,曹 洪
南華大學(xué)衡陽醫(yī)學(xué)院附屬第二醫(yī)院乳甲外科,湖南 衡陽 421001
乳腺癌是患者的乳腺上皮組織發(fā)生惡性腫瘤的病變,在致癌因子的作用下,乳腺上皮細(xì)胞無限增殖、惡性循環(huán),在臨床上屬于女性常見及多發(fā)的腫瘤疾病[1]。有關(guān)研究[2]顯示,乳腺癌近年來已成為威脅女性健康的頭號(hào)殺手。乳腺癌患者的早期臨床癥狀明顯,患者的乳腺性狀改變,可觸及腫塊,出現(xiàn)乳頭凹陷等。近年來,隨著人口老齡化的加劇,導(dǎo)致乳腺癌患者的老年患者增多,癌細(xì)胞能夠在患者機(jī)體內(nèi)通過血液或者淋巴結(jié)迅速轉(zhuǎn)移到達(dá)全身,嚴(yán)重影響著患者的身體健康和生命安全[3]。治療乳腺癌患者的主要措施是采取手術(shù)治療,切除病灶,改善患者的病情。乳腺癌手術(shù)患者常選用改良根治術(shù)治療,腋窩淋巴結(jié)清掃能夠保證臨床療效,但是手術(shù)時(shí)間長(zhǎng),患者年齡偏大,機(jī)體耐受力較差,手術(shù)帶給患者的創(chuàng)傷較大,術(shù)后恢復(fù)時(shí)間長(zhǎng),容易誘發(fā)多種術(shù)后并發(fā)癥[4]。隨著臨床外科對(duì)乳腺癌的深入研究,乳腺癌患者最早的淋巴轉(zhuǎn)移位置為前哨淋巴結(jié)[5],因此,保留患者的乳腺,通過對(duì)前哨淋巴結(jié)活檢結(jié)果選擇性清除病變組織,臨床優(yōu)勢(shì)明顯,成為越來越多患者的治療措施,有利于老年患者的術(shù)后健康恢復(fù),改善預(yù)后。本研究以80 例老年乳腺癌患者進(jìn)行分組研究,探究對(duì)患者進(jìn)行前哨淋巴結(jié)活檢聯(lián)合保乳手術(shù)的療效及對(duì)患者生活質(zhì)量的影響,現(xiàn)將結(jié)果報(bào)告如下。
1 資料與方法
1.1 一般資料
選取2021 年11 月—2022 年1 月南華大學(xué)衡陽醫(yī)學(xué)院附屬第二醫(yī)院收治的80 例老年乳腺癌患者作為研究對(duì)象。所有患者均合并有高血壓、糖尿病基礎(chǔ)疾病,但通過藥物治療,圍手術(shù)期老年患者的血壓、血糖水平控制平穩(wěn)。采用抽簽隨機(jī)分組模式進(jìn)行分組,兩組患者的例數(shù)均為40例。對(duì)照組年齡63~76 歲,平均年齡(68.36±1.31)歲;腫瘤直徑0.5~3.0 cm,平均腫瘤直徑(1.29±0.48)cm;腫瘤病理分期Ⅰ期患者9例,Ⅱ期患者18例,Ⅲ期患者13例。實(shí)驗(yàn)組年齡61~78 歲,平均年齡(69.37±1.34)歲;腫瘤直徑0.4~3.0 cm,平均腫瘤直徑(1.17±0.23)cm;腫瘤病理分期Ⅰ期患者10 例,Ⅱ期患者19 例,Ⅲ期患者11例。兩組患者一般資料具有可比性(P>0.05)。
納入標(biāo)準(zhǔn):所有患者年齡符合老年人判斷標(biāo)準(zhǔn),患者的乳腺腫瘤均為單側(cè);腫瘤直徑不超過3 cm,且腫瘤邊緣到乳暈的距離不超過2 cm;患者了解并知情本次研究的方法和目的,治療依從性良好,自愿簽署知情同意書,本研究獲得醫(yī)院倫理學(xué)的審批。排除標(biāo)準(zhǔn):患有其他惡性腫瘤或者不能耐受手術(shù),在術(shù)前接受放療、化療及靶向治療[6]。
1.2 手術(shù)方法
對(duì)照組老年患者的手術(shù)方法為改良根治術(shù),選擇乳腺腫瘤邊緣下3 cm作一橫梭形切口,將皮膚和皮下組織逐層分離后,再將皮瓣游離,直至腹直肌下緣,隨后充分將胸大肌顯露,再暴露胸小肌脂肪和淋巴組織,并將胸大肌及胸小肌中的淋巴組織清除,注意要同時(shí)清除脂肪[7];清掃腋窩處的淋巴結(jié)組織,并切斷靜脈分支止血,術(shù)前留置胸壁引流管,逐層縫合切口并包扎。
實(shí)驗(yàn)組老年患者的手術(shù)方法為前哨淋巴結(jié)活檢聯(lián)合保乳手術(shù),麻醉后,將1%的亞甲藍(lán)2~4 mL 注入乳暈區(qū)和乳腺腫瘤的周圍皮下組織,之后將腫瘤周圍組織進(jìn)行持續(xù)按摩10 min,將淋巴管充分吸收亞甲藍(lán)。選擇腫瘤及周圍1 cm 正常組織,快速冰凍;在患者的原腫瘤的上下內(nèi)外,以及基底部分、皮下組織部分等,分別做0.5 cm 的組織切除,并進(jìn)行快速冰凍。當(dāng)患者的腫瘤部位,與乳房和乳頭水平線更高,可以選擇弧形切口;如果患者的腫瘤位置,相比于乳房和乳頭水平線更低,則對(duì)患者的乳頭中心點(diǎn),做放射狀的切口。腫瘤切除0.5 h 后,對(duì)患者的近側(cè)腋窩,做一個(gè)長(zhǎng)度在4 cm左右的弧形切口,將皮膚和皮下組織切開,并分離皮瓣,將藍(lán)染的淋巴管充分顯露,隨后沿著淋巴管,查找藍(lán)染部位,即前哨淋巴結(jié),待切除后,做快速冰凍[8]。將冰凍組織送入到病理科進(jìn)行檢查,等待檢查結(jié)果。如果結(jié)果為陰性,結(jié)束手術(shù),呈陽性,則立即進(jìn)行淋巴結(jié)清除術(shù)。為了預(yù)防術(shù)中感染的發(fā)生,兩組患者均常規(guī)應(yīng)用抗菌藥物。
1.3 觀察指標(biāo)
(1)記錄兩組患者平均手術(shù)時(shí)間,統(tǒng)計(jì)患者在手術(shù)中的失血量,術(shù)后統(tǒng)計(jì)胸壁引流管的拔管時(shí)間。(2)評(píng)價(jià)患者的生活質(zhì)量,評(píng)價(jià)指標(biāo)為生活質(zhì)量問卷表(EORTC QLQ),分?jǐn)?shù)越高,表明患者的生活質(zhì)量越高。(3)評(píng)估乳房美觀度,優(yōu):隨訪患者手術(shù)后3 個(gè)月,與放射治療中心聯(lián)合,評(píng)定患者的雙側(cè)乳房呈現(xiàn)基本對(duì)稱,且兩側(cè)的水平差異,在2 cm之內(nèi),且外觀與正常的乳腺外觀相比較無明顯異常;良:對(duì)患者的雙側(cè)乳房觀察,顯示基本對(duì)稱,且水平差異為3 cm,檢查外觀與正常乳房或者與治療前存在一定的差異,且手感不佳;差:檢查患者的雙側(cè)乳房,出現(xiàn)明顯的不對(duì)稱情況,且乳房的水平差異一般在3 cm以上,外觀相比于正常的乳房或者相比于治療前,存在較大的區(qū)別,乳腺體積出現(xiàn)明顯的縮小[9]。(4)通過肩關(guān)節(jié)活動(dòng)度(ROM)評(píng)價(jià)患者的肩關(guān)節(jié)功能(外展、后伸及屈曲),分?jǐn)?shù)越高,表明患者的肩關(guān)節(jié)活動(dòng)度越好[10];并發(fā)癥包括上肢水腫、皮下組織壞死及皮下積液。
1.4 統(tǒng)計(jì)學(xué)方法
采用SPSS 22.0 軟件進(jìn)行統(tǒng)計(jì)分析。計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差(±s)表示,組間比較采用t 檢驗(yàn)。計(jì)數(shù)資料以例數(shù)和百分比(%)表示,組間比較采用χ2檢驗(yàn)。以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組患者手術(shù)指標(biāo)情況
實(shí)驗(yàn)組患者的手術(shù)時(shí)間更短,出血量少,能夠更早拔除胸壁引流管,組間比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表1。
表1 兩組患者手術(shù)指標(biāo)情況(±s)
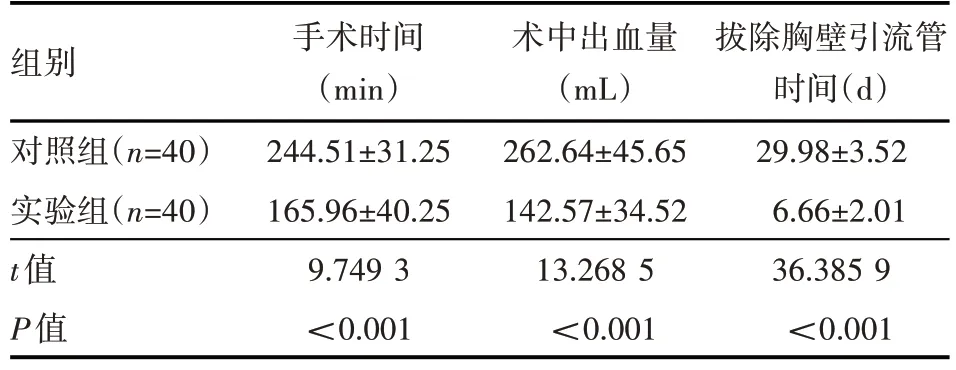
表1 兩組患者手術(shù)指標(biāo)情況(±s)
組別對(duì)照組(n=40)實(shí)驗(yàn)組(n=40)t值P值手術(shù)時(shí)間(min)244.51±31.25 165.96±40.25 9.749 3<0.001術(shù)中出血量(mL)262.64±45.65 142.57±34.52 13.268 5<0.001拔除胸壁引流管時(shí)間(d)29.98±3.52 6.66±2.01 36.385 9<0.001
2.2 兩組患者生活質(zhì)量評(píng)分情況
實(shí)驗(yàn)組患者的生活質(zhì)量評(píng)分為(50.63±4.58)分,與對(duì)照組(26.69±4.99)分比較,差異有統(tǒng)計(jì)學(xué)意義(t=22.354 2,P<0.05)。
2.3 兩組患者肩關(guān)節(jié)功能評(píng)分情況
實(shí)驗(yàn)組患者的肩關(guān)節(jié)功能評(píng)分高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表2。
表2 兩組患者肩關(guān)節(jié)功能評(píng)分情況(±s) 分
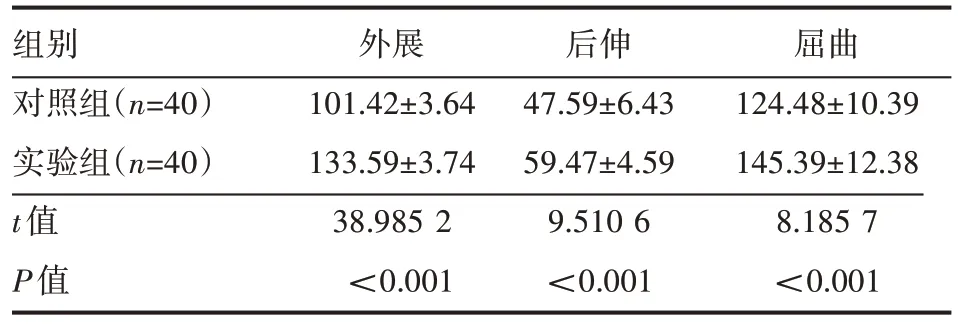
表2 兩組患者肩關(guān)節(jié)功能評(píng)分情況(±s) 分
組別對(duì)照組(n=40)實(shí)驗(yàn)組(n=40)t值P值外展101.42±3.64 133.59±3.74 38.985 2<0.001后伸47.59±6.43 59.47±4.59 9.510 6<0.001屈曲124.48±10.39 145.39±12.38 8.185 7<0.001
2.4 兩組患者乳腺美觀度情況
實(shí)驗(yàn)組患者的乳腺美觀患者多于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表3。
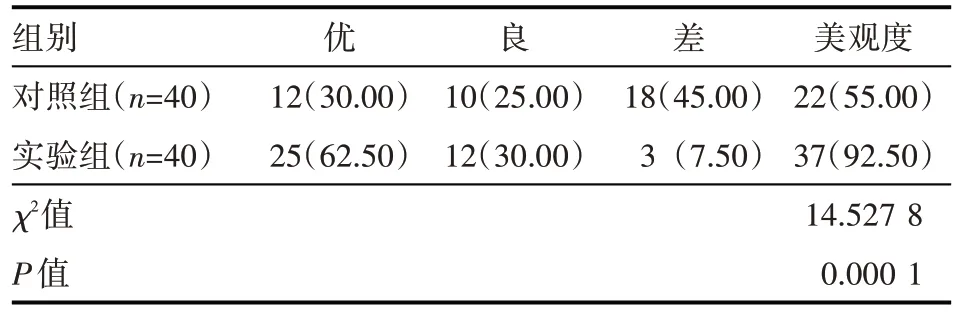
表3 兩組患者乳腺美觀度情況 例(%)
2.5 兩組患者術(shù)后并發(fā)癥發(fā)生情況
實(shí)驗(yàn)組患者術(shù)后出現(xiàn)上肢水腫、皮下組織壞死等并發(fā)癥的例數(shù)少,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表4。

表4 兩組患者術(shù)后并發(fā)癥發(fā)生情況 例(%)
3 討論
有數(shù)據(jù)[11]統(tǒng)計(jì),超過90%的乳腺癌發(fā)生者為女性。目前,乳腺癌患者的臨床手段均為手術(shù)切除病灶,結(jié)合患者的病情,輔助放療和化療等治療措施,臨床手術(shù)方式較多,結(jié)合患者具體病情,選擇適宜的手術(shù)切除術(shù),如改良型根治乳腺切除術(shù)、根治性乳腺切除術(shù)、擴(kuò)大性根治性乳腺切除術(shù)、單純性乳腺切除術(shù)及保乳手術(shù)治療等。手術(shù)切除腫瘤病灶作為患者治療的第一步,與患者后續(xù)的輔助治療手段密切相關(guān),關(guān)乎患者的預(yù)后。乳腺切除手術(shù)給患者帶來的創(chuàng)傷比較大,加上老年乳腺癌患者合并的基礎(chǔ)疾病較多,手術(shù)難度大,機(jī)體耐受力較差,術(shù)后容易合并多種并發(fā)癥,且容易給患者生理及心理帶來巨大創(chuàng)傷,影響患者的身體康復(fù)[12]。因此,對(duì)老年乳腺癌患者選擇手術(shù)風(fēng)險(xiǎn)較低且療效確切的手術(shù)方式尤為重要,對(duì)患者的加快身體康復(fù)具有積極影響。
隨著臨床乳腺癌手術(shù)治療方法的研究與發(fā)展,改良根治術(shù)應(yīng)運(yùn)而生。實(shí)施傳統(tǒng)根治術(shù)的老年乳腺癌患者減少,雖然改良根治術(shù)的手術(shù)治療效果確切,能夠通過全乳切除從根本上清除患者腫瘤病灶組織,通過腋窩淋巴結(jié)清掃降低淋巴結(jié)轉(zhuǎn)移的風(fēng)險(xiǎn),避免癌細(xì)胞的擴(kuò)散,降低腫瘤復(fù)發(fā)率,但是全乳切除術(shù)的創(chuàng)傷較大,老年患者的耐受力降低,多合并高血壓、糖尿病等多種疾病,手術(shù)會(huì)增加老年患者的術(shù)中出血量,影響患者的預(yù)后[13],同時(shí),腋窩淋巴結(jié)的清掃不能提高患者的生存質(zhì)量,若術(shù)中患者的腋窩淋巴結(jié)活檢呈陰性,過度淋巴結(jié)清理會(huì)增大創(chuàng)傷面積,增加手術(shù)時(shí)間以及出血量,且患者術(shù)后更容易出現(xiàn)患側(cè)上肢水腫、疼痛加重,降低患者的肢體運(yùn)動(dòng)功能,影響生活質(zhì)量[14]。因此,老年乳腺癌患者的改良根治術(shù)還是有待商榷的。
隨著微創(chuàng)理念在外科中的不斷深入,外科手術(shù)的應(yīng)用越來越廣泛。乳腺癌腫瘤細(xì)胞淋巴結(jié)轉(zhuǎn)移途徑的第一站淋巴結(jié)為前哨淋巴結(jié),有報(bào)道[15]顯示,若前哨淋巴結(jié)未發(fā)生轉(zhuǎn)移,其他淋巴結(jié)出現(xiàn)腫瘤轉(zhuǎn)移的幾率很小。因此,前哨淋巴結(jié)活檢術(shù)在臨床上能夠作為早期、準(zhǔn)確的淋巴結(jié)轉(zhuǎn)移的依據(jù),及時(shí)采取手術(shù)治療防止腫瘤細(xì)胞的進(jìn)一步擴(kuò)散。前哨淋巴結(jié)活檢術(shù)配合保乳手術(shù)治療取得的臨床效果與乳房根治術(shù)效果相差不大,且手術(shù)的創(chuàng)傷小,避免清掃腋窩淋巴結(jié),降低手術(shù)操作對(duì)神經(jīng)、血管的損傷,同時(shí)保乳能夠保留一定數(shù)量的腋窩淋巴結(jié),從而保留患者的免疫功能。
綜上所述,對(duì)乳腺癌老年患者的手術(shù)方法選擇前哨淋巴結(jié)活檢聯(lián)合保乳手術(shù)的措施臨床療效確切,且有效改善患者的生活質(zhì)量。

