肺結節定位針和Hook-wire在肺結節術前定位中的應用比較*
田彥超,張 鵬,陳 淵,謝佳佳,吳 君,李 健
天津醫科大學總醫院,天津 300000
隨著高危人群肺癌篩查中廣泛應用胸部CT,孤立性肺結節(SPN)被頻繁發現。由于SPN 有惡變的可能性,肺結節的診斷和治療已成為臨床關注的焦點。電視輔助胸腔鏡手術(VATS)是目前診斷和治療肺結節的首選手術方法。VATS 允許胸外科醫生在不開胸的情況下切除肺結節,可以實現肺結節的診斷和治療。由于SPN 是磨玻璃結節(GGO)體積小、位置深、亞實性的特點,在VATS 中通過手指觸摸或者器械滑行定位病灶的成功率僅為30%[1]。部分患者因無法準確定位而導致中轉開胸或開胸后仍不能準確找到病灶,致使手術失敗。
目前,臨床上有許多不同的方法對肺小結節進行定位,每種定位方法都有各自的優勢與不足。CT 引導下Hook-wire 金屬定位針定位是最常用的定位技術,其操作簡便、用時短、成功率高[2]。然而,Hook-wire 金屬定位針原本用于標記乳腺結節,現用于標記肺結節有不可避免的缺點。例如金屬定位針是由不銹鋼組成的,僵硬的金屬絲在呼吸和其他活動中反復摩擦胸膜,可能引起疼痛或脫位[3]。肺結節定位針是新型一次性使用肺結節定位針,是在Hook-wire 金屬定位針的基礎上改良而成[4]。本研究旨在探討兩種定位方法在臨床上肺結節術前定位的應用,比較兩者的療效及安全性,為術前定位方法的選擇提供更多循證證據。現報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2022 年1 月—2022 年10 月于天津醫科大學總醫院心胸外科接受胸腔鏡手術治療肺結節,并在術前接受肺結節定位的80例患者的臨床資料,根據定位針種類不同分為Hook-wire 組和新型肺結節定位針組。根據肺結節密度將結節分為:GGO、純實性結節和部分實性結節。兩組患者一般資料具有可比性(P>0.05)。本研究經醫院醫學倫理委員會審批。納入標準:肺結節直徑≤30 mm,結節距離胸膜≤40 mm;單個肺結節定位;術前評估需術前定位;定位后,符合肺結節手術指征,經胸腔鏡手術治療,先行楔形病灶切除,根據術中冰凍病理結果決定術式;患者及家屬均簽署知情同意書。排除標準:肺結節直徑>30 mm,結節距離胸膜>40 mm;多個肺結節定位;定位后,術中直接行肺段切除術或者肺葉切除術。
1.2 定位方法
兩組患者均于手術前進入CT 室,使用128 排CT 掃描儀(德國,西門子)由影像科醫師協助操作完成術前定位。根據術前CT 影像確定肺小結節位置,選擇適當體位,在肺結節對應皮膚區域放置金屬導絲作為定位器,確定最佳穿刺點和進針方向。碘伏消毒術區,鋪無菌巾,利多卡因局部麻醉。將一次性使用肺結節定位針(中國,勝杰康,20 G×100 mm)的套管針經皮膚穿刺進入新型肺結節定位針組患者肺內,行CT 檢查明確穿刺針針尖是否到達結節內或結節旁,推出針芯,拔出推送裝置,撤出套管針至胸壁,將定位線推送至胸腔內,完全拔出套管針。再次行CT 檢查,確定定位針位置,以及有無氣胸、出血等并發癥發生,術區消毒,敷料包扎。
將Hook-wire(德國,PAJUNK,20 G×120 mm)的套管針經皮膚穿刺進入Hook-wire組患者肺內,行CT 檢查明確穿刺針針尖是否到達結節內或結節旁,推出針芯,拔出套管針。再次行CT 檢查,確定定位針位置,以及有無氣胸、出血等并發癥發生,術區消毒,敷料包扎。結束后將兩組患者送回病房等待胸腔鏡手術治療。
1.3 外科手術方法
全麻下患者取側臥位,患側朝上,雙腔氣管插管通氣。在VATS 中,外科醫生可以通過肉眼很容易找到錨鉤,并可以用食指觸摸錨鉤。結合CT 標記后病變與錨鉤的關系,確定病變的位置。根據病變到胸膜的距離,用切割縫合器對距離病變邊緣大于2 cm的邊緣行楔形切除。立即切開標本,確認病變和錨鉤在切除的標本中。術中行冰凍切片檢查。對于良性病變或非侵襲性肺癌的患者,手術可以結束。無手術禁忌證的浸潤性肺癌患者需進一步行胸腔鏡肺葉切除術和縱隔淋巴結清掃術。
1.4 觀察指標
(1)患者一般情況:性別、年齡、吸煙史、結節直徑、結節位置、結節類型。(2)定位操作及手術相關情況:定位時間、定位后疼痛評分、定位后并發癥(包括氣胸、出血、移位或脫鉤)、病理情況。定位后疼痛評分為所有患者在穿刺定位后立即采用疼痛數字評分法(NRS)評估疼痛程度,0~10代表不同程度的疼痛,0為無痛,10為劇痛,詢問患者疼痛嚴重程度,讓患者選擇最能代表自身疼痛程度的數字。定位時間為從CT 掃描開始到定位完成所需的時間。
1.5 統計學方法
采用SPSS 24.0 軟件進行分析。其中計量資料符合正態分布且方差齊時采用t 檢驗,不符合正態分布且方差不齊時采用秩和檢驗。計數資料比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者定位情況
新型肺結節定位針組的定位后疼痛評分和移位或脫鉤發生率均明顯低于Hook-wire組,差異有統計學意義(P<0.05),見表1。
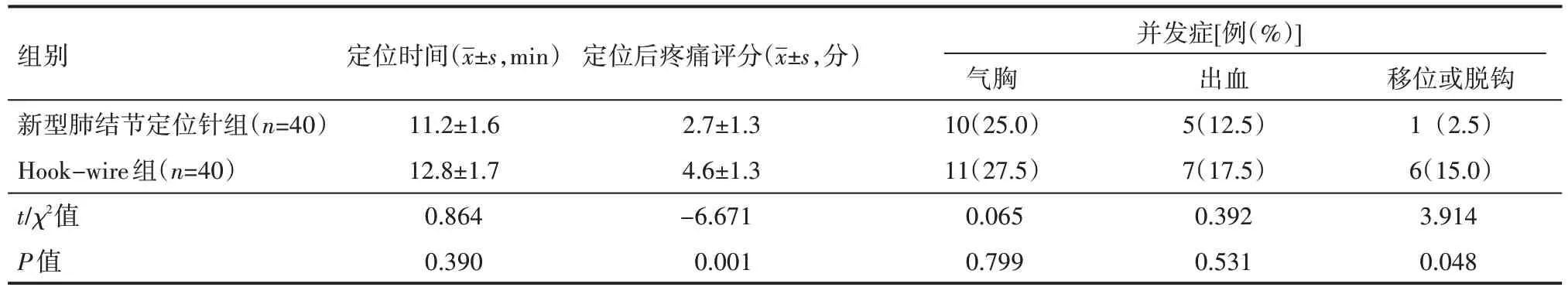
表1 兩組患者定位情況
2.2 兩組患者術后病理情況
兩組患者的術后病理結果比較,差異無統計學意義(P>0.05),見表2。
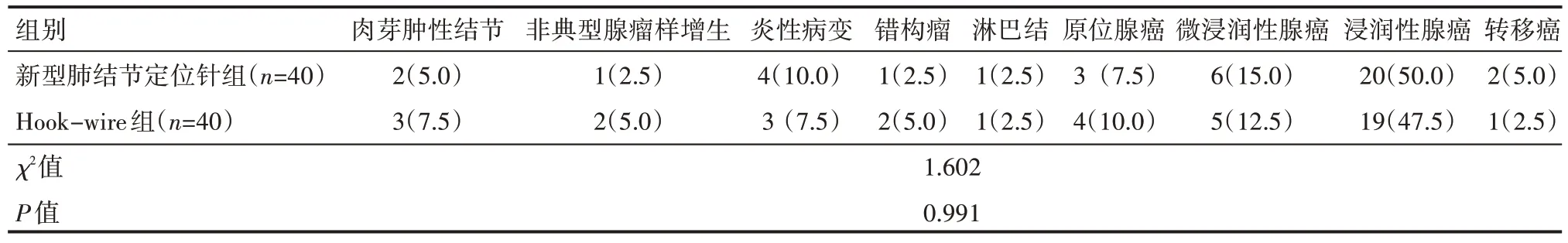
表2 兩組患者術后病理情況 例(%)
3 討論
有效的術前定位可以幫助醫生在術中快速定位腫瘤結節。目前的定位技術有許多種類,主要包括:(1)注入亞甲藍、醫用生物膠、碘油造影劑、吲哚菁綠[5]等液體進行定位。(2)Hook-wire、微彈簧圈等金屬標記物。(3)術中超聲定位,電磁導航支氣管鏡定位[6]等影像學定位方法,每種定位方法都有各自的優缺點。
注入亞甲藍染料簡單經濟,但染料容易擴散,定位精度較差,染色定位后應盡快手術,避免染色區域擴張[7]。注射碘油和鋇劑是廉價、安全的標記方法,但在VATS 中需要X 線透視引導,易增加患者和醫務人員的輻射[8]。同時,鋇劑可引起周圍肺組織炎癥,會影響結節的病理診斷。注入醫用生物膠會引起患者咳嗽,若注射部位離病變過近或在病變內,可能會影響病變的病理診斷[9]。
術前CT 引導下Hook-wire 定位技術是目前臨床最常用的肺小結節胸腔鏡切除術定位手段,具有創傷小、操作簡單的優點,但Hook-wire 定位在術中易出現脫鉤或移位現象,導致定位失敗、手術失敗。在VATS 中,外科醫生很容易找到錨鉤,可用食指觸摸錨鉤,并根據胸膜外三色軟線的顏色和長度準確判斷錨鉤的深度。
本研究結果顯示,新型肺結節定位針組與Hook-wire組在定位時間、氣胸及出血發生率等方面比較無顯著差異。定位手術時間長會導致穿刺針針尖運動范圍增大,增加胸膜損傷范圍,導致氣胸發生率增加。新型肺結節定位針組出血發生率12.5%。考慮原因為穿刺過程中損傷肋間動靜脈或肺小動靜脈導致血胸或肺實質出血。當發生血胸或肺實質出血同時出血量一般較少,并具有自限性,可在VATS 術中進行止血或進行肺病變楔形切除可避免肺實質出血加重,因此術前均無需特殊處理。
本研究結果顯示,新型肺結節定位針組較Hook-wire組移位或脫鉤發生率、疼痛評分更低,分析其原因為,首先,用四個錨爪的鉤代替單鉤,四鉤可更牢固地附著在病變周圍的肺實質上,不容易脫位。其次,用柔軟光滑的絲線代替金屬絲固定在錨上,絲線可送入胸腔,避免定位線對定位針的牽拉,從而減少定位針的移位。同時,柔軟光滑的絲線不會對周圍組織造成明顯的損傷,可以提高患者定位后的舒適度,減輕疼痛。
本研究中根據術前胸部CT 的解剖定位及定位針穿刺引起的臟層胸膜表面穿刺出血點,術中順利找到結節并成功切除,無需中轉開胸。在Hook-wire 組中,氣胸是導致脫鉤和移位的主要原因。如果出現氣胸并進展,肺內的金屬鉤絲會被固定在胸壁上的導絲拉出,容易出現定位針移位,導致定位失敗。
微彈簧圈定位具有安全、準確、有效的優點。同時,微彈簧圈定位后1~3 d內可安排VATS。微彈簧圈定位有兩種方法:一種是將整個微彈簧圈放置在結節附近,不帶胸膜標記;另一種是將微彈簧圈的遠端布置在結節附近或結節內,將微彈簧圈的近端布置在肺臟層胸膜外。前者標記步驟少,技術難度低,耗時少,但需在術中X 線透視輔助下進行VATS。新型肺結節定位針的定位原理與后一種形式的微彈簧圈定位相似,且具有步驟少、技術難度低、移位率低等優點。本研究存在局限性。本研究為單中心回顧性研究,且納入病例數不多,后期可以進行多中心前瞻性研究,同時納入更多病例進行后續研究。
綜上所述,與Hook-wire 相比,新型肺結節定位針在肺結節術前定位中具有安全性高、操作時間短、定位準確、定位成功率高、并發癥少等優點。該方法操作簡單,對操作人員的要求較低。

