優化急診護理流程在急診心梗護理臨床應用效果及急診時間分析
李新文
(內蒙古自治區人民醫院急診醫學中心,內蒙古 呼和浩特,010017)
心肌梗死是由于多種原因引起的冠狀動脈阻塞,導致心臟缺血、缺氧性壞死,使得心臟功能受損,可危及患者生命安全[1]。心肌梗死病因復雜,常與吸煙、糖尿病、情緒激動等有關,具有起病急、病情變化快及病死率高等特點,最佳救治時間為發病后2 h[2]。常規方法急救心肌梗死雖然能滿足患者搶救所需,并為患者開通綠色通道,但是搶救過程中仍存在諸多缺陷,如重復檢查、程序冗余等,影響患者搶救預后。急診優化流程則能根據心肌梗死特點,可保證急救護理信息的完整性和傳遞的高效性,降低無序化忙亂[3]。同時,該優化流程的實施,能充分發揮護理人員的預見潛能,能彌補傳統搶救存在的不足[4]。本研究主要探討急診優化流程在心肌梗死患者中的應用效果,報道如下。
1 資料與方法
1.1 一般資料
回顧性選取2020年6月—2022年3月內蒙古自治區人民醫院收治的心肌梗死患者94例為對象,根據急救方法不同分為對照組和觀察組,每組47例。兩組患者性別、年齡、發病到就診時間、發病次數、病變血管支數、吸煙、冠心病史、疾病類型及梗死部位等比較,差異無統計學意義(P>0.05),見表1。本研究經內蒙古自治區人民醫院醫學倫理委員會批準。
表1 兩組患者一般資料比較 [n(%)/()]
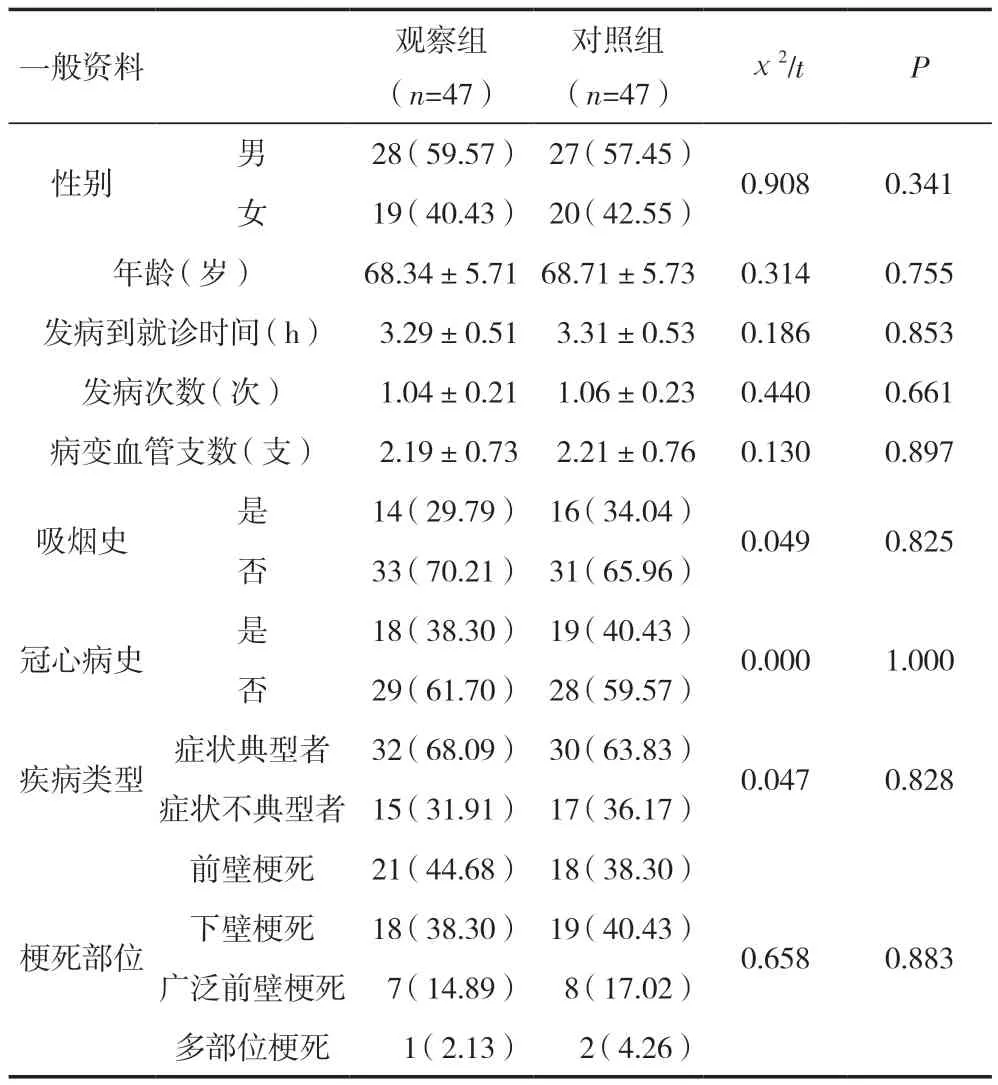
表1 兩組患者一般資料比較 [n(%)/()]
一般資料觀察組(n=47)對照組(n=47)χ2/tP性別男28(59.57)27(57.45)0.9080.341女19(40.43)20(42.55)年齡(歲)68.34±5.7168.71±5.730.3140.755發病到就診時間(h) 3.29±0.51 3.31±0.530.1860.853發病次數(次) 1.04±0.21 1.06±0.230.4400.661病變血管支數(支) 2.19±0.73 2.21±0.760.1300.897吸煙史是14(29.79)16(34.04)0.0490.825否33(70.21)31(65.96)冠心病史是18(38.30)19(40.43)0.0001.000否29(61.70)28(59.57)疾病類型癥狀典型者32(68.09)30(63.83)0.0470.828癥狀不典型者15(31.91)17(36.17)前壁梗死21(44.68)18(38.30)梗死部位下壁梗死18(38.30)19(40.43)廣泛前壁梗死 7(14.89) 8(17.02)多部位梗死 1(2.13) 2(4.26)0.6580.883
1.2 納入與排除標準
納入標準:①均為內蒙古自治區人民醫院確診的心肌梗死患者[5];②意識尚清楚,能進行溝通及交流[6];③能配合醫護人員搶救。
排除標準:①精神異常、腦出血或消化道大出血者;②中途家屬要求放棄診療或轉院就診者;③認知功能異常、確診的器質性疾病或伴有自身免疫系統疾病者。
1.3 方法
對照組:(1)對于存在典型癥狀的急診胸痛患者,常規給予心電圖檢查;對于確診為心肌梗死患者,立即開辟綠色通道,并積極開展急救護理;對于癥狀不明顯患者,加強心電監護;與患者家屬溝通交流,了解患者既往基礎疾病史、藥物過敏史等。(2)加強對心肌梗死患者的現場急救,幫助患者開辟2條以上靜脈通路,并常規給予吸氧,氧流量為2~4 L/min,遵醫囑常規給予鎮痛劑、血管活性藥物等;對于存在心力衰竭者,常規給予利尿劑、多巴胺藥物等。(3)對于確診的心肌梗死患者,與檢驗科、手術室、導管室等進行會診,立即采集血液標本,檢測心肌酶譜、心梗三項、肌鈣蛋白等,并根據檢查結果給予溶栓或介入治療等方法搶救干預;針對護理過程中存在的問題,定期召開例會分析并改進。
觀察組:在對照組基礎上聯合急診優化流程。(1)成立急診優化流程小組。針對心肌梗死特點,由胸痛中心的科主任或負責人牽頭,成立急診優化流程小組,以自愿方式招募組員,包括急診科主任醫師1名、副主任醫師1名、中級職稱急救護士4~6名,護士長1名。護理前對組員進行專業技能培訓、考核,待考核合格后方可參與護理。同時,深入調研內蒙古自治區人民醫院心肌梗死急救步驟,分析搶救過程中存在的問題,并圍繞問題進一步優化措施,構建急診優化流程方案。(2)急診優化流程的實施。①無論心肌梗死患者是否存在典型癥狀,對于伴有胸悶、心悸、呼吸困難及肩臂部疼痛患者,應完善患者心電圖檢查,以排除心肌梗死;接診上述病例時,應進一步完善血液生化指標的采集及檢測,做到邊急救邊評估,保證患者信息于1~3 min內收集完畢。②優化急救環節,工作人員分工明確。心肌梗死急救過程中,醫護人員分工明確,熟悉掌握心肌梗死的相關急救流程,在最短的時間內幫助患者建立靜脈通道,備好所需的儀器、藥品。由1名高年資護士負責,幫助患者開辟綠色通道,強化對患者的藥物護理、血樣采集,并完善心電圖檢查;另安排1名護士與導管室、超聲科聯系,保證患者最短時間內完成檢查;對于確診的心肌梗死患者,至少3名護士參與救治,分別完成藥品及器械的準備、血液標本采集、執行急救治療,并完成儀器的連接。③做好網絡監控配合接診。為了縮短急診診治時間,可通過急救電話獲取患者的信息,安排救護;通過耐心、親切的交流了解患者的文化水平、心理狀態等,明確其出現不良情緒的原因,并進行換位思考,結合以往經驗進行情感溯源,告知其保持良好心態的重要性,及時溝通;積極引導患者通過語言抒發內心情感,宣泄壓力,護士則通過微笑、點頭及正面語氣對患者進行肯定,打消患者內心的疑慮,化解患者的擔憂,讓患者感受到護士對患者內心的理解,并產生共鳴。同時,護理過程中盡可能深入患者內心,多對患者進行鼓勵和安慰,讓患者心情放松,通過交流溝通誘導其講述自身的情感經歷,深入了解患者的內心世界。④優化不同科室的交接,做好相應的溝通及交流。對于確診為心肌梗死患者,進行藥物治療、吸氧治療等,必要時為患者進行心臟復蘇、嗎啡止痛等,護士進一步完善、優化交接環節,做好相應的解釋;對于符合PCI手術指征患者,保證患者于15 min內進入手術室,做好手術準備及手術配合;對于有條件的醫院可直接于急診完成PCI手術,術后進入EICU,干預2周后評估患者效果。
1.4 觀察指標
①急診診治時間。記錄兩組患者首份心電圖完成時間、心電圖確診時間、溶栓時間、門球時間、急診經皮冠狀動脈介入術(PCI)及雙聯抗血小板藥物給藥時間。②心功能水平。兩組干預前、干預2周后采用超聲心動圖測定每搏輸出量(SV)、左心室射血分數(LVEF)、左心室舒張末期內徑(LVEDD)水平;采用全自動生化分析儀測定N-末端腦鈉肽前體(NT-proBNP)水平。③希望水平。兩組干預前、干預2周后采用Herth希望量表從積極行動、與他人的親密關系、態度評價患者希望水平[7]。④不良事件發生率及死亡率。記錄兩組干預過程中心力衰竭、嚴重心律失常、再次心肌梗死發生率,不良事件發生率=(心力衰竭+嚴重心律失常+再次心肌梗死)例數/總例數×100%;統計兩組搶救后患者死亡率[8]。
1.5 統計學分析
采用SPSS 26.0統計軟件對數據進行分析處理,性別、吸煙史、冠心病史、疾病類型、梗死部位、預后等計數資料采用[n(%)]表示,行χ2檢驗;年齡、發病到就診時間、發病次數、病變血管支數、就診診治時間、心功能水平、希望水平等計量資料采用()表示,行t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者急診診治時間比較
觀察組患者首份心電圖完成時間、心電圖確診時間、溶栓時間、門球時間、急診PCI時間及雙聯抗血小板藥物給藥時間均短于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者急診診治時間比較()
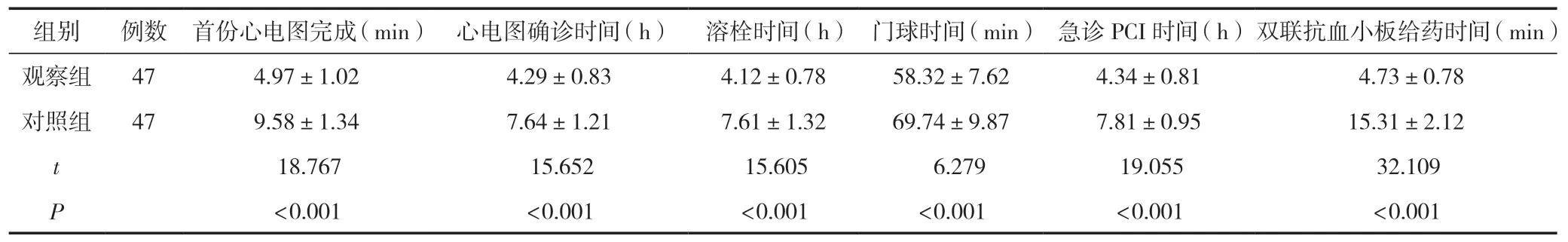
表2 兩組患者急診診治時間比較()
?
2.2 兩組心功能比較
干預前,兩組患者心功能指標SV、LVEF、LVEDD比較,差異無統計意義(P>0.05);干預2周后,兩組患者LVEF、SV水平高于干預前,LVEDD及NT-proBNP水平低于干預前,且觀察組患者LVEF、SV水平高于對照組,LVEDD及NT-proBNP水平低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組患者心功能比較()
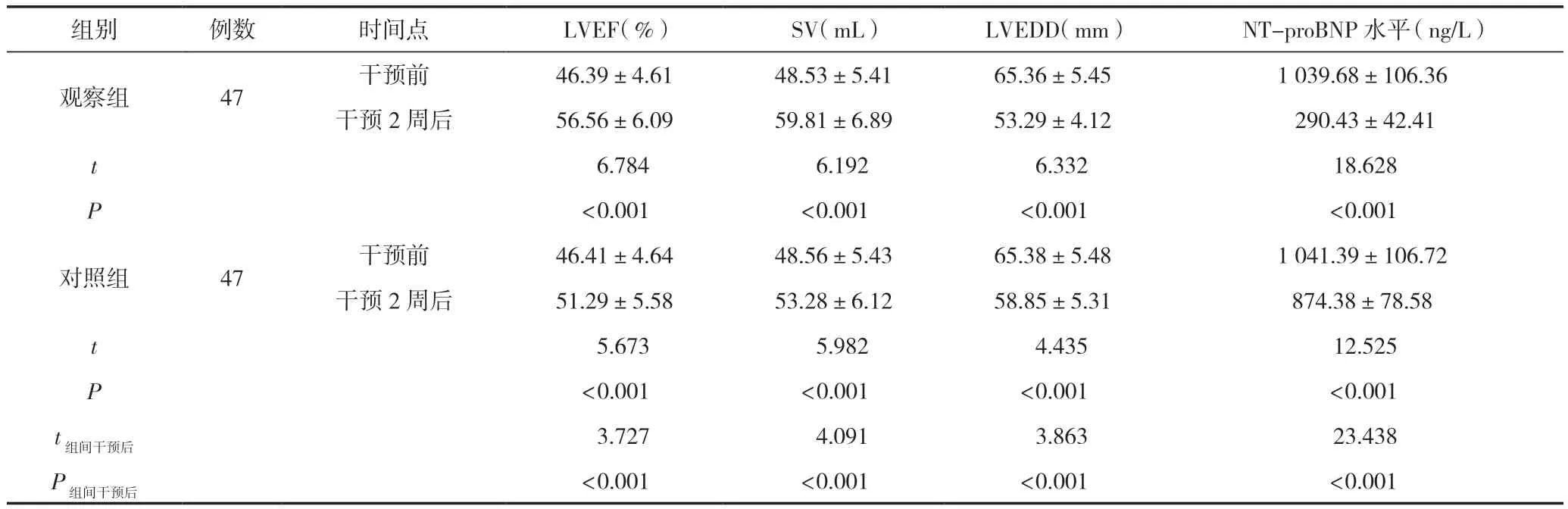
表3 兩組患者心功能比較()
組別例數時間點LVEF(%)SV(mL)LVEDD(mm)NT-proBNP水平(ng/L)觀察組47干預前46.39±4.6148.53±5.4165.36±5.451 039.68±106.36干預2周后56.56±6.0959.81±6.8953.29±4.12 290.43±42.41 t 6.784 6.192 6.332 18.628 P<0.001<0.001<0.001<0.001對照組47干預前46.41±4.6448.56±5.4365.38±5.481 041.39±106.72干預2周后51.29±5.5853.28±6.1258.85±5.31874.38±78.58 t 5.673 5.982 4.435 12.525 P<0.001<0.001<0.001<0.001 t組間干預后 3.727 4.091 3.863 23.438 P組間干預后<0.001<0.001<0.001<0.001
2.3 兩組患者希望水平比較
干預前,兩組患者希望水平比較,差異無統計意義(P>0.05);干預2周后,兩組患者積極行動、與他人的親密關系、態度得分高于干預前,觀察組積極行動、與他人的親密關系、態度得分高于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組患者希望水平比較(,分)
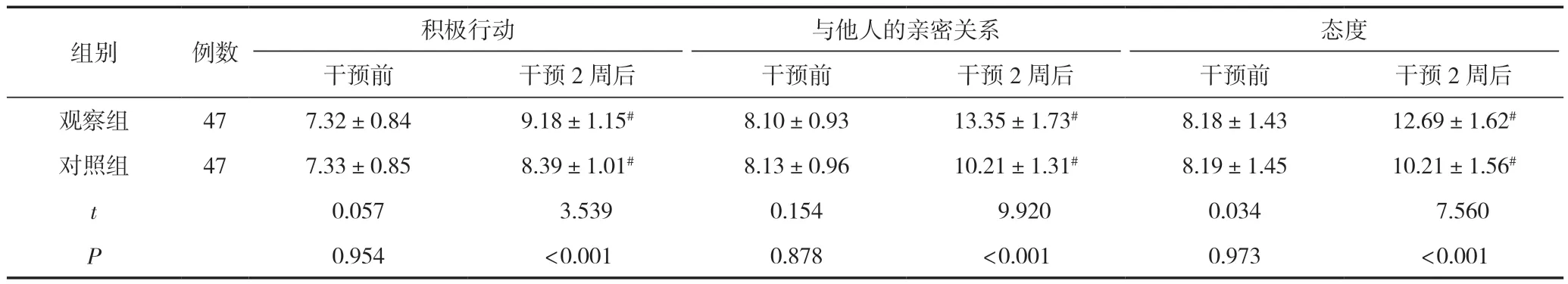
表4 兩組患者希望水平比較(,分)
注:與同組干預前比較,#P<0.05。
態度干預前干預2周后干預前干預2周后干預前干預2周后觀察組477.32±0.849.18±1.15#8.10±0.9313.35±1.73#8.18±1.4312.69±1.62#對照組477.33±0.858.39±1.01#8.13±0.9610.21±1.31#8.19±1.4510.21±1.56#t 0.057 3.5390.154 9.9200.034 7.560 P 0.954<0.0010.878<0.0010.973<0.001組別例數積極行動與他人的親密關系
2.4 兩組預后及死亡率比較
觀察組在為期2周的干預過程中心力衰竭、嚴重心律失常、再次心肌梗死發生率低于對照組,差異有統計學意義(P<0.05);觀察組患者死亡率低于對照組,差異有統計學意義(P<0.05),見表5。

表5 兩組預后及死亡情況比較 [n(%)]
3 討論
心肌梗死具有發病率高、病死率高及治愈率低等特點,需要為患者提供有效的醫療處置方法。目前,心肌梗死的急救多以溶栓、PCI等再灌注治療為主,能促進心肌梗死患者生命搶救成功,亦可改善患者預后[9]。但是,由于再灌注治療發揮的作用伴有不同的時間依賴性(發病后越早救治效果越佳),所以,采取有效的措施優化急診流程,有助于降低病死率,亦可改善患者預后。急診優化流程是心肌梗死新型的干預模式,能保證各項急診急救護理措施的快速、高效的落實,亦可完善患者的信息,動態了解患者病情,指導臨床治療[10]。本研究結果顯示,觀察組首份心電圖完成時間、心電圖確診時間、溶栓時間、門球時間、急診PCI時間及雙聯抗血小板藥物給藥時間均短于對照組(P<0.05),說明急診優化流程的實施能縮短心肌梗死患者急診診治時間,利于患者恢復。分析原因:急診優化流程能針對傳統急救模式存在的弊端和不足,不斷優化和改善急診流程,強化護理人員專業技能水平,進行合理的分工和有序協作,有助于提高搶救成功率。同時,急診優化流程的實施能發揮不同科室的協同作用,構建急診科、超聲科、生化檢驗科等多學科協作模式,能實現對心肌梗死患者的無縫隙對接,縮短患者搶救時間,改善患者心功能水平[11]。
本研究結果顯示,干預2周后,兩組患者LVEF、SV水平高于干預前,LVEDD、NT-proBNP水平低于干預前,觀察組LVEF、SV水平高于對照組,LVEDD、NT-proBNP水平低于對照組(P<0.05),說明急診優化流程能改善心肌梗死患者心功能,為后續治療方案的制訂奠定基礎。分析原因:急診優化流程先對傳統護理現狀進行分析,發現問題,并進行整改。同時,護理方面更加重視對護士專業技能的培訓,有助于提高急救護理綜合水平,從而能提高患者心功能,鞏固搶救效果。
心肌梗死多數患者發病早期無征兆,起病急驟、病死率較高等特點導致患者短時間內難以適應新的角色,患者應激反應強烈,對生活喪失希望等,表現出消極情緒[12-13]。本研究結果顯示,干預2周后,兩組患者積極行動、與他人的親密關系、態度得分高于干預前,觀察組積極行動、與他人的親密關系、態度得分高于對照組(P<0.05),說明急診優化流程能提升心肌梗死患者希望水平,能鞏固藥物、手術治療效果,幫助患者樹立信心,可獲得良好的預后。分析原因:急診優化流程的實施能充分發揮參與搶救護士的作用,強化預見性護理理念,對可能出現的不良事件進行預測,尤其是對于無癥狀心肌梗死患者,能更大程度上避免患者錯過搶救時間[14]。同時,急診優化流程的實施,重視與患者及家屬的溝通和交流,盡可能獲得患者的配合、家屬的支持,簡化交接流程,提高護患溝通效率,降低不良事件發生率,有助于提升患者滿意度[15]。本研究結果顯示,觀察組干預過程中心力衰竭、嚴重心律失常、再次心肌梗死發生率低于對照組(P<0.05);觀察組患者死亡率低于對照組(P<0.05),說明急診優化流程能降低心肌梗死不良事件發生率,可提升患者滿意度。
綜上所述,急診優化流程用于心肌梗死患者中,能縮短急診診治時間,提高患者心功能水平,提升希望水平,有助于降低不良事件發生率,可獲得較高的救治滿意度,值得應用。

