小切口闌尾炎切除術在治療闌尾炎中的臨床效果
張雪偉,張亮,吳積民,尹龍廠
甘肅省張掖市山丹縣中醫(yī)醫(yī)院普外科,甘肅山丹 734100
闌尾炎病癥在臨床中屬于一種急腹癥,其有較高的臨床患病率,目前臨床醫(yī)師會在患者發(fā)病后及時采取外科手術治療,傳統(tǒng)手術下切口長,不易術后恢復[1]。隨著近年來外科技術水平的不斷進步,小切口闌尾炎切除術在此病的治療中得到了極大的應用,此手術可取得與傳統(tǒng)手術相同的效果,且具有切口及創(chuàng)傷性小的優(yōu)勢,利于促進患者術后恢復,減輕疾病對患者身心健康造成的不利影響,同時患者對此手術懼怕心理較輕,治療配合度及滿意度較高[2]。本研究選擇2021年8月—2023年8月甘肅省張掖市山丹縣中醫(yī)醫(yī)院收治的80例闌尾炎患者為研究對象,分析對比傳統(tǒng)闌尾炎切除術與小切口闌尾炎切除術的價值。現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
選擇本院收治的80例闌尾炎患者為研究對象,以信封法分為傳統(tǒng)組和小切口組,各40例。傳統(tǒng)組中男21例,女19例;年齡27~46歲,平均(36.8±9.1)歲;急性化膿性闌尾炎15例,急性單純性闌尾炎22例,急性壞疽性闌尾炎3例。小切口組中男22例,女18例;年齡27~47歲,平均(37.9±9.2)歲;急性化膿性闌尾炎13例,急性單純性闌尾炎25例,急性壞疽性闌尾炎2例。兩組一般資料比較,差異無統(tǒng)計學意義(P均>0.05),具有可比性。本研究通過本院醫(yī)學倫理委員會的批準(202108060128)。
1.2 納入與排除標準
納入標準:符合闌尾炎診斷標準[3];滿足開腹手術和小切口切除手術的指征,無麻醉禁忌證,無手術禁忌證;身體狀況可耐受手術;發(fā)病24 h內接受治療;患者及家屬知情同意。
排除標準:存在血小板類相關疾病或凝血功能障礙者[4];患有嚴重心腦血管病變者;合并有腸梗阻等干擾性疾病者;臨床資料不全者;依從性不佳者;孕產(chǎn)婦及哺乳期女性;意識障礙或精神障礙者;合并泌尿系統(tǒng)結石及急性腸系膜淋巴結節(jié)病變者[5]。
1.3 方法
傳統(tǒng)組采用傳統(tǒng)切除術。治療對患者采取硬膜外麻醉,于麥氏點接近壓痛部位處作手術切口,逐層切開皮膚與皮下各層組織,待腹腔開放后繼續(xù)切開腹橫肌、腹內斜肌、腹膜、區(qū)分結腸和盲腸并沿著結腸袋探查,若視野不夠清晰,可使用濃度為0.9%的氯化鈉溶液紗布墊隔離小腸,對系膜近端進行貫穿縫合,對闌尾根部互補性結扎,圍繞盲腸對闌尾根部進行荷包縫合,在與結扎處距離5 mm的位置將闌尾切除,消毒殘端,在盲腸中荷包包埋闌尾殘端,最終縫合切口。
小切口組采用小切口切除術治療。予以硬膜外麻醉,消毒鋪巾,定位麥氏點并在與壓痛處較近的位置取橫向切口,逐層切開皮膚與皮下各層組織,分離肌層至腹膜,借助于甲狀腺拉鉤牽引腹膜組織,于直視狀態(tài)下推開大網(wǎng)膜與小腸,拿起盲腸,明確闌尾所在處,切除闌尾,對闌尾系膜血管進行結扎,為闌尾殘端進行消毒,在盲腸中荷包包埋闌尾殘端,最終縫合切口。
1.4 觀察指標
觀察兩組患者術中指標、術后恢復指標、切口愈合狀況及并發(fā)癥發(fā)生情況。
①術中指標包括切口大小、耗時及失血量。
②術后恢復指標包括術后3 d疼痛評分指標、首次肛門排氣時間、下床活動時間及住院天數(shù),其中視覺模擬評分法(Visual Analogue Score, VAS)可對疼痛程度進行評價,評分范圍為0~10分,分值低則疼痛程度低[6]。
③切口愈合狀態(tài)包括甲級愈合(切口愈合)、乙級愈合(切口愈合良好,但存在疼痛及紅腫癥狀)以及丙級愈合(切口未愈合,且出現(xiàn)感染及流膿等癥狀)[7]。
④并發(fā)癥包括切口感染、腸梗阻、腸黏連、腸瘺。
1.5 統(tǒng)計方法
采用SPSS 26.0統(tǒng)計學軟件分析數(shù)據(jù),術中指標、術后恢復指標為符合正態(tài)分布的計量資料,以(±s)表示,行t檢驗;并發(fā)癥發(fā)生情況為計數(shù)資料,以例數(shù)(n)和率(%)表示,行χ2檢驗;切口愈合狀況為等級資料,采用秩和檢驗。P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 兩組患者術中指標比較
小切口組術中切口大小、耗時及失血量指標均明顯優(yōu)于傳統(tǒng)組,差異有統(tǒng)計學意義(P均<0.05)。見表1。
表1 兩組患者術中指標比較(±s)
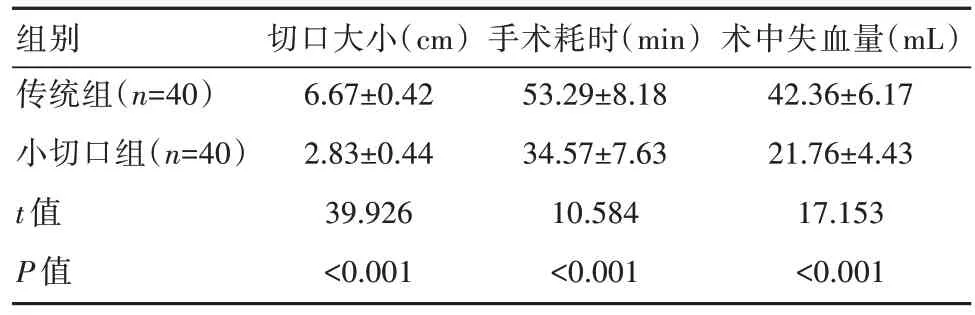
表1 兩組患者術中指標比較(±s)
組別傳統(tǒng)組(n=40)小切口組(n=40)t值P值切口大小(cm)6.67±0.42 2.83±0.44 39.926<0.001手術耗時(min)53.29±8.18 34.57±7.63 10.584<0.001術中失血量(mL)42.36±6.17 21.76±4.43 17.153<0.001
2.2 兩組患者術后恢復指標比較
術后3 d,小切口組疼痛評分明顯低于傳統(tǒng)組,首次肛門排氣時間、下床活動時間及住院天數(shù)均明顯短于傳統(tǒng)組,差異有統(tǒng)計學意義(P均<0.05)。見表2。
表2 兩組患者術后恢復指標比較(±s)
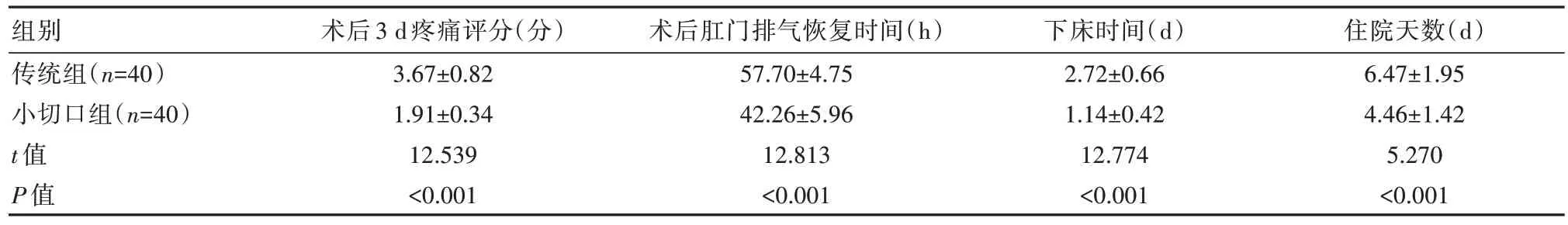
表2 兩組患者術后恢復指標比較(±s)
組別傳統(tǒng)組(n=40)小切口組(n=40)t值P值術后3 d疼痛評分(分)3.67±0.82 1.91±0.34 12.539<0.001術后肛門排氣恢復時間(h)57.70±4.75 42.26±5.96 12.813<0.001下床時間(d)2.72±0.66 1.14±0.42 12.774<0.001住院天數(shù)(d)6.47±1.95 4.46±1.42 5.270<0.001
2.3 兩組患者切口愈合狀況比較
小切口組甲級切口愈合率高于傳統(tǒng)組,乙級愈合率、丙級愈合率則低于傳統(tǒng)組,差異有統(tǒng)計學意義(P<0.05)。見表3。
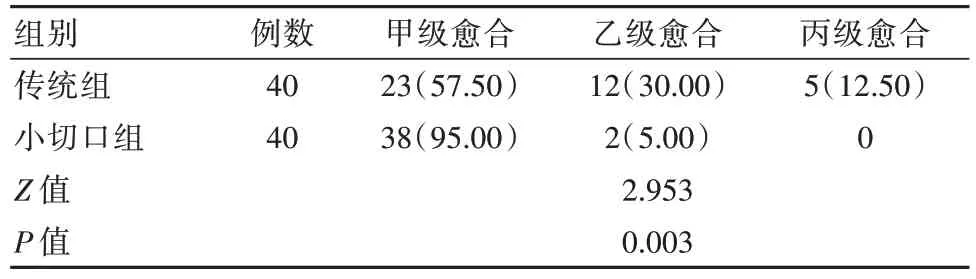
表3 兩組患者切口愈合狀況比較[n(%)]
2.4 兩組患者并發(fā)癥總發(fā)生率比較
小切口組術后并發(fā)癥總發(fā)生率低于傳統(tǒng)組,差異有統(tǒng)計學意義(P<0.05)。見表4。
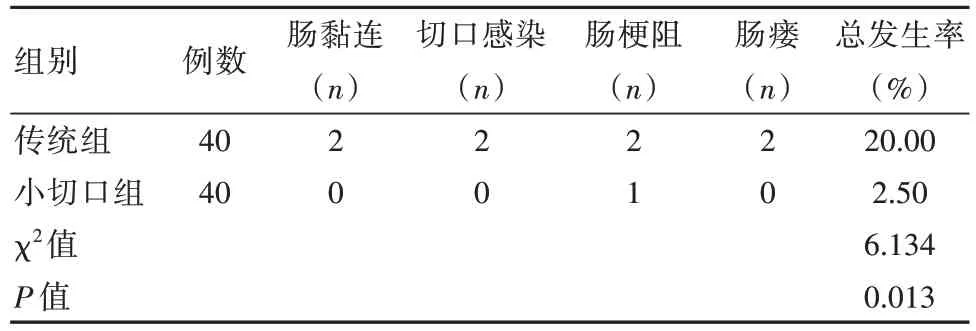
表4 兩組患者并發(fā)癥總發(fā)生率比較
3 討論
闌尾炎病癥主要癥狀表現(xiàn)有腹痛、食欲不振、發(fā)熱以及惡心嘔吐等,主要由感染及梗阻等因素引起,有慢性闌尾炎以及急性闌尾炎之分,手術治療后預后良好,基本可實現(xiàn)病情的痊愈,既往臨床中傳統(tǒng)闌尾炎切除術雖然適用范圍廣,但是卻存在切口長,創(chuàng)傷性大的缺陷[8]。
本研究結果顯示:小切口組術中切口大小、耗時及失血量指標均明顯低于傳統(tǒng)組(P均<0.05),可見小切口闌尾炎切除術手術切口較短,且術中耗時及失血量較少,這將利于減輕手術創(chuàng)傷性,提高治療安全性。小切口組術后3 d疼痛評分明顯低于傳統(tǒng)組,首次肛門排氣時間、下床活動時間及住院天數(shù)均明顯短于傳統(tǒng)組(P均<0.05)。小切口組甲級切口愈合率高于傳統(tǒng)組,乙級愈合率、丙級愈合率以及并發(fā)癥總發(fā)生率均低于傳統(tǒng)組(P均<0.05)。上述對比結果指出,小切口切除術具有更高的臨床價值,其具有的創(chuàng)傷性較小的優(yōu)勢可明顯地加快患者術后恢復速度,減少術后并發(fā)癥的發(fā)生,促進胃腸道功能及身體活動機能的恢復,提高切口愈合效率,提升術后整體化康復水平。
分析本研究結果取得成效的原因主要為:小切口闌尾炎切除術與傳統(tǒng)闌尾炎切除術均可取得理想治療效果,實現(xiàn)患者病情的痊愈,區(qū)別在于小切口闌尾炎切除術有較短的切口,可減少手術對患者所造成的瘢痕,這不僅可保障手術治療外觀美觀,且可促進術后恢復。尤其對于年輕或年幼的女性患者而言,小切口闌尾炎切除術更容易被其接受,同時此手術還較為適用于老年腹部肌肉薄以及腹壁松弛的患者[9]。小切口闌尾炎切除術對患者皮膚組織造成的損傷較小,因此術后恢復時間較短,同時可有效減輕患者術后疼痛,提高其術后舒適度。此外,在創(chuàng)傷性較小優(yōu)勢影響下,對患者腹腔器官造成的損害度較小,將促進術后胃腸道功能恢復正常,降低術后感染等并發(fā)癥發(fā)生率。而與小切口闌尾切除術對比,傳統(tǒng)手術在患者腹部所取的切口較長、較大,一方面會破壞腹膜的原本的生理解剖結構,使其失去完整性,并給患者帶來明顯創(chuàng)傷,使患者術中大量失血,進而導致術后恢復時間延長,增加患者發(fā)生術后并發(fā)癥的風險;同時存在于腹膜中的間質細胞還會參與機體的免疫機制,一旦腹膜受到損害,將會給患者免疫功能帶來不良影響,再加上切口較大,使得腹部臟器長時間暴露在外界空氣中,病原體更容易侵入患者體內進而誘發(fā)感染等并發(fā)癥。此外,傳統(tǒng)手術給患者胃腸功能帶來的負擔也較大,因此患者術后需要等待更長的時間恢復正常進食,故患者術后切口愈合情況也會受到影響。在療效同樣顯著的情況下,安全性更高、患者術后恢復更快的小切口闌尾炎切除術具有更高的臨床價值。需注意的是,小切口闌尾炎切除術對手術醫(yī)師的技術操作要求較高,且需要對患者進行準確的病情評估,以便于從其實際角度出發(fā),選擇盡可能小的切口,并做好術前準備工作,確保手術順利完成[10-11]。對比石健[12]研究中的“觀察組干預后的VAS評分和并發(fā)癥發(fā)生率(2.94% vs 11.76%)低于對照組(P均<0.05)”,與本文相關指標有一致的趨勢,可見本研究結果結論真實可靠。
綜上所述,小切口闌尾炎切除術治療闌尾炎病癥的手術創(chuàng)傷性小,利于促進術后恢復,改善術后疼痛,降低術后并發(fā)癥發(fā)生率,提高切口愈合效果。

