群組管理輔助圍術期盆底訓練對經尿道前列腺鈥激光剜除術患者逼尿肌功能的影響

【摘要】 目的 探究群組管理輔助圍術期盆底訓練對經尿道前列腺鈥激光剜除術患者逼尿肌功能的影響。方法 選取2021年1月—2023年1月南昌市人民醫院收治的82例經尿道前列腺鈥激光剜除術患者作為研究對象,根據簡單隨機法分為對照組和試驗組,每組41例。對照組采用常規盆底訓練,試驗組采用群組管理輔助圍術期盆底訓練,對比2組患者訓練前和訓練1周后的術后國際前列腺癥狀評分(international prostate symptom score,IPSS)、生活質量(quality of life,QOL)評分、膀胱過度活動癥狀評分(overactive bladder symptom score,OABSS)、尿動力學指標[最大膀胱容量(maximum cystometric capacity,MCC)、殘余尿量(post-voided volume residual,PVR)、最大尿流速(maximum urinary flow rate,Qmax)、最大逼尿肌壓(maximum detrusor pressure,Pdetmax)]以及出院后1個月并發癥發生情況。結果 訓練1周后,試驗組IPSS評分、QOL評分均低于對照組(Plt;0.05);訓練1周后,試驗組OABSS評分低于對照組(Plt;0.05);訓練1周后,試驗組MCC、Qmax、Pdetmax水平均高于對照組,PVR水平低于對照組(Plt;0.05);試驗組并發癥總發生率低于對照組(Plt;0.05)。結論 群組管理輔助圍術期盆底訓練能夠減輕經尿道前列腺鈥激光剜除術患者的前列腺癥狀,提高患者生活質量,減輕膀胱過度活動癥狀,改善尿動力學,減少并發癥發生,具有臨床推廣意義。
【關鍵詞】 經尿道前列腺鈥激光剜除術;群組管理;圍術期;盆底訓練;逼尿肌功能
文章編號:1672-1721(2024)25-0062-04" " "文獻標志碼:A" " "中國圖書分類號:R473.6
良性前列腺增生癥(benign prostatic hyperplasia,BPH)是泌尿外科常見的疾病之一,其發病率隨著年齡增長而逐漸升高。早期BPH患者無明顯臨床癥狀,多無法察覺,發現時已經出現尿頻、尿急、夜尿次數增多、排尿困難及尿路梗阻等癥狀[1]。長時間尿路梗阻可損傷逼尿肌的代償能力,導致逼尿肌平滑肌細胞破損、裂解,出現肌絲紊亂、膠原纖維沉積,進而導致逼尿肌功能障礙[2]。經尿道前列腺鈥激光剜除術是一種較為成熟的手術療法,創傷小、并發癥少、適應性強,被臨床廣泛采用[3]。經尿道前列腺鈥激光剜除術后患者的逼尿肌功能未能得到有效緩解,排尿癥狀未能改善。這主要是由于前期逼尿肌的損害,導致患者術后仍然存在儲尿癥狀,甚至尿潴留。故術后常規留置導尿管或膀胱造瘺管,待逼尿肌得到充足的修復后再拔除尿管,從而改善患者的排尿癥狀。研究表明,盆底訓練能夠促進盆底肌、尿道括約肌的修復,改善BPH患者的排尿癥狀[4]。老年患者由于年齡較大、理解力下降,普遍存在訓練不規范、依從性差的情況,導致訓練效果不理想[5]。群組管理模式指醫生、護士、家屬、患者共同參與到患者的診療、護理、輔助、管理中,幫助患者提高訓練依從性,進行正確的康復鍛煉,是一種促進患者康復的科學、高效的管理方式。本研究探討了群組管理輔助圍術期盆底訓練對經尿道前列腺鈥激光剜除術患者逼尿肌功能的影響,報告如下。
1 資料與方法
1.1 臨床資料
選取2021年1月—2023年1月南昌市人民醫院泌尿外科收治的82例經尿道前列腺鈥激光剜除術患者作為研究對象,按簡單隨機法分為對照組與試驗組,各41例。2組患者基本資料比較,差異無統計學意義(Pgt;0.05),有可比性,具體資料見表1。本研究經醫院醫學倫理委員會審核批準。
納入標準:符合《中國泌尿外科疾病診斷和治療指南》對BPH的診斷標準[6],經直腸指診、直腸前列腺超聲確診;年齡≥50歲;患者知情并自愿參與本次研究;精神狀態、認知力正常。
排除標準:伴有嚴重術后并發癥;合并重要臟器損傷;確診前列腺癌;合并外神經源性膀胱病變;精神意識嚴重障礙。
1.2 方法
2組患者均行經尿道前列腺鈥激光剜除術。患者全身麻醉,取截石位,取STORZ激光電切鏡,質量分數0.9%的氯化鈉注射液沖洗后,直視進鏡至膀胱,鈥激光功率為80 W。待到創面無明顯出血后,在腎鏡下吸出粉碎的組織,確定無組織殘留后,常規留置導尿管及膀胱沖洗。
對照組采用常規康復訓練。圍術期進行常規護理;術后妥善固定導尿管,保持引流通暢,持續沖洗3~5 d,尿道口護理2次/d;術后2~3 d開始進行膀胱功能訓練,夾閉尿管,等患者產生尿意后再打開,訓練患者自主排尿功能;術后5~7 d拔除尿管,指導患者逐步下床活動。
試驗組采用群組管理輔助圍術期盆底訓練。(1)組建群組管理圍術期盆底訓練小組。1名護士長為組長,負責擬定盆底肌訓練計劃、內容。1名副主任醫師為盆底肌康復訓練顧問,負責患者康復訓練的指導和答疑。4名護士為組員,負責盆底肌康復訓練計劃的實施,推廣給其他護理人員。2~3名家屬負責支持和幫助。患者自身負責落實盆底肌訓練。(2)形成群體管理下的圍術期盆底肌訓練計劃。術前,床旁評估患者情況,患者訓練前排空膀胱,全身放松,雙腿自然彎曲,呼氣時收縮尿道口和肛門周圍提肛肌,保持5 s,吸氣間歇10 s放松,如此循環反復訓練,15~30 min/次,3次/d。術中,主治醫生注意動作輕柔,勿傷及患者盆底肌肉。術后第1天,患者臥床進行盆底肌訓練,用力收縮肛門,保持2~3 s,然后放松2~3 s,正常呼吸,每次練習10組,3次/d。術后第3天拔除尿管后,將保持時間增加為5 s。患者家屬鼓勵患者堅持訓練,協助患者計時。患者自覺進行主動訓練,有疑惑或不解之處及時詢問護士和副主任醫師。護士指導患者正確進行盆底肌訓練,患者及時執行盆底肌訓練,家屬參與患者盆底肌訓練,副主任醫師檢測盆底肌訓練的效果,組成醫生、護士、患者、家屬共同管理的盆底肌訓練模式。
2組患者均干預1周。
1.3 觀察指標
(1)比較2組患者訓練前、訓練1周后的術后IPSS評分[7]、QOL評分[8]。IPSS量表包括7個問題,每個問題從無到有分別為0~5分,得分0~7分為輕度、8~19分為中度、20~35分為重度。QOL總分60分,得分與生活質量成反比。(2)比較2組患者訓練前、訓練1周后的OABSS評分[9],包括尿急(0~5分)、尿頻(0~2分)、夜尿(0~3分)、急迫性尿失禁(0~5分)4個維度,總分15分,0~5分為輕度,6~11分為中度,≥12分為重度。(3)比較2組患者訓練前、訓練
1周后的尿動力學指標,包括MCC、PVR、Qmax、Pdetmax。采用DW370全數字超聲診斷儀(徐州市大為電子設備有限公司)測定MCC、PVR水平,采用Nidoc 970A+尿動力學分析儀(成都維信電子科大新技術有限公司)測定Qmax和Pdetmax水平。(4)出院后
1個月隨訪,統計2組患者并發癥發生情況,包括再次導尿、尿道狹窄、壓力性尿失禁。
1.4 統計學方法
采用SPSS 22.0統計學軟件分析數據,計數資料以百分比表示,行χ2檢驗,計量資料以x±s表示,采用t檢驗,Plt;0.05為差異有統計學意義。
2 結果
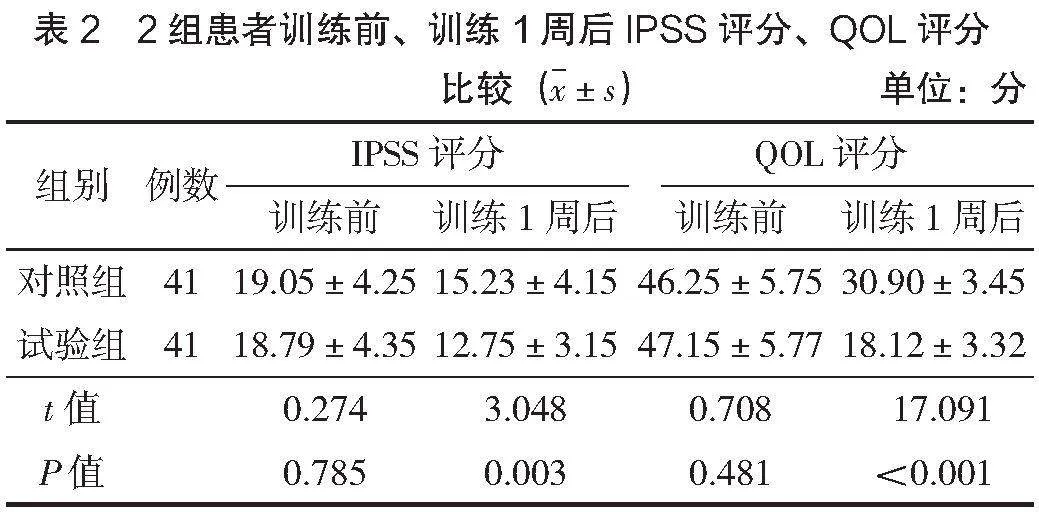
2.1 IPSS評分、QOL評分
訓練前,2組患者IPSS評分、QOL評分比較,差異無統計學意義(Pgt;0.05);訓練1周后,試驗組IPSS評分、QOL評分較對照組低(Plt;0.05),見表2。
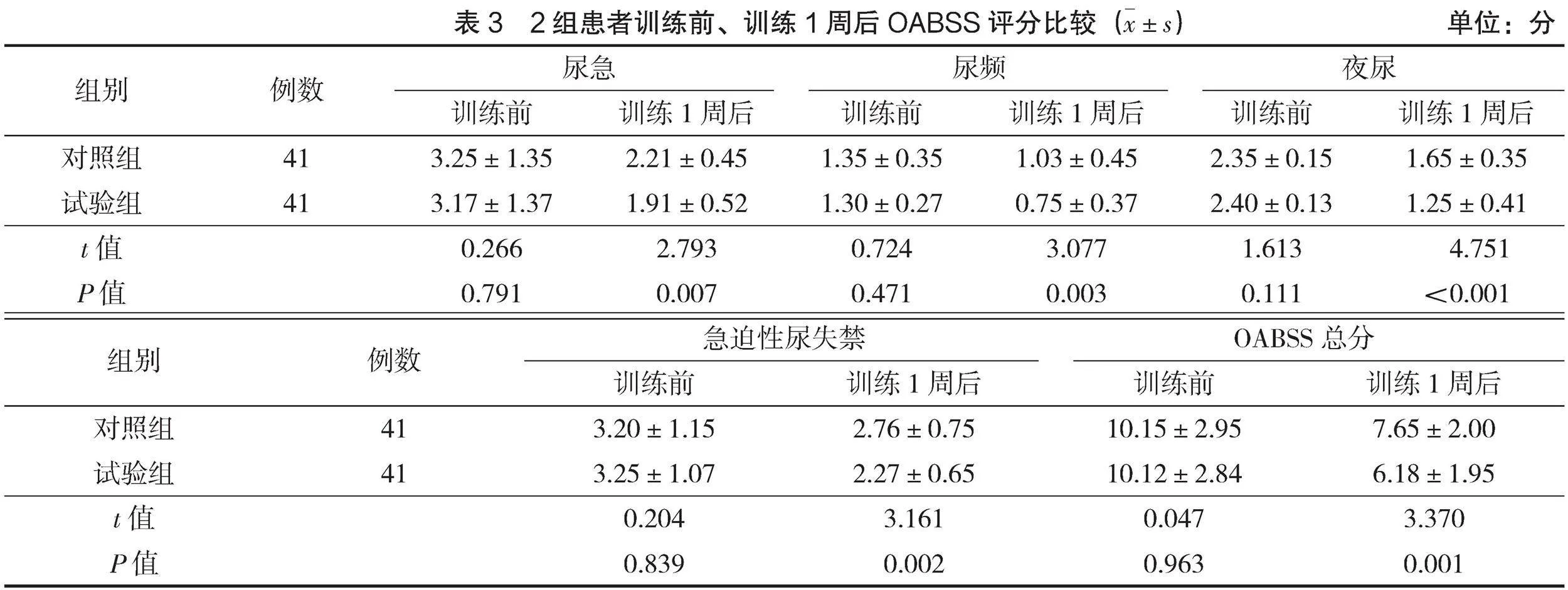
2.2 OABSS評分
訓練前,2組患者OABSS評分比較,差異無統計學意義(Pgt;0.05);訓練1周后,試驗組OABSS各維度評分均低于對照組(Plt;0.05),見表3。
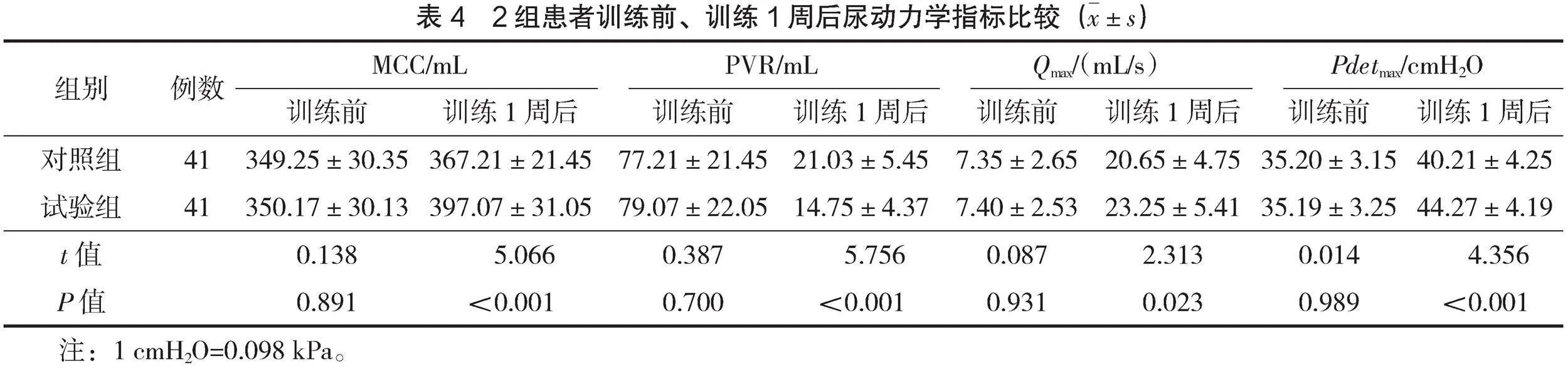
2.3 尿動力學指標
訓練前,2組患者尿動力學指標水平比較,差異無統計學意義(Pgt;0.05);訓練1周后,2組患者MCC、Qmax、Pdetmax水平均高于訓練前,且試驗組高于對照組(Plt;0.05);訓練1周后,2組患者PVR水平均低于訓練前,且試驗組低于對照組(Plt;0.05),見表4。
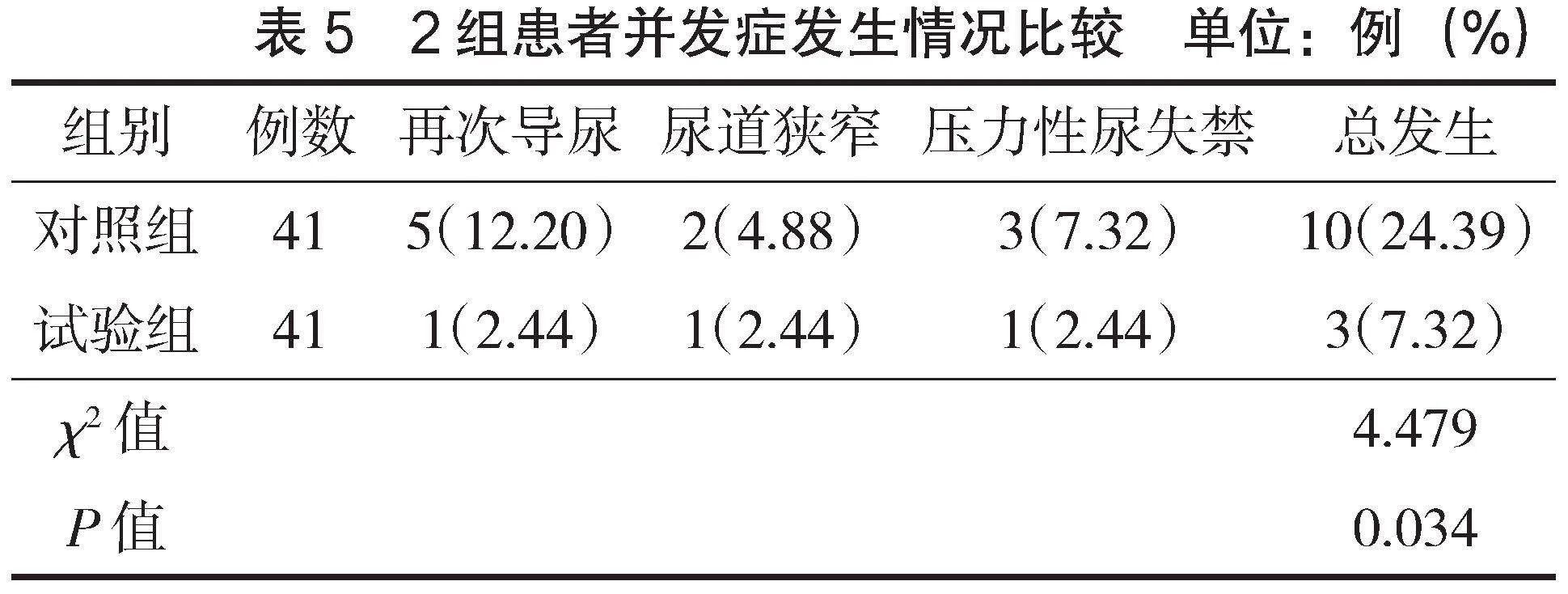
2.4 并發癥發生情況
出院后1個月隨訪,試驗組并發癥總發生率低于對照組(Plt;0.05),見表5。
3 討論
BPH導致患者膀胱排尿障礙的主要原因為逼尿肌功能異常[10]。目前,手術仍然是BPH的主要治療方法,但不能即時解決患者逼尿肌功能障礙的問題。手術過程中可能損害膀胱以及盆底肌群,造成患者尿頻、尿急等排尿癥狀[11]。有研究表明,進行盆底肌訓練能促進盆底肌的修復,有效改善逼尿肌功能,減輕患者的排尿癥狀[12]。實際訓練中,患者依從性較差,不能很好地執行訓練計劃。部分患者不能掌握正確的訓練方法,導致訓練效果不佳,影響患者預后。群體管理模式下的盆底肌訓練組織醫生、護士、家屬、患者共同參與管理患者的康復計劃,能夠提高患者的依從性和自覺性,提高患者訓練的準確性和持續性,在家屬的鼓勵和醫生、護士的幫助下,達到較好的恢復效果,改善患者的排尿癥狀。
本研究中,訓練1周后,試驗組IPSS評分、QOL評分較對照組低(Plt;0.05),說明群組管理輔助圍術期盆底訓練能夠改善經尿道前列腺鈥激光剜除術患者的前列腺癥狀,提高患者的生活質量。群組管理輔助圍術期盆底訓練中,術前,護士指導患者進行膀胱功能訓練,鍛煉患者的盆底肌肉群,可改善患者的逼尿肌功能;術中,醫生注意保護盆底肌,避免手術對盆底肌的傷害;術后,護士指導患者訓練排尿功能,提高患者自主排尿的能力后再拔除尿管,從而改善患者的排尿癥狀,提高患者的生活質量。
本研究中,訓練1周后,試驗組OABSS評分低于對照組(Plt;0.05),說明群組管理輔助圍術期盆底訓練能夠改善經尿道前列腺鈥激光剜除術患者的膀胱過度活動癥狀。群組管理輔助圍術期盆底訓練中,護士指導患者訓練膀胱功能,醫生避免對盆底肌的傷害,可減輕患者尿急等膀胱過度活動癥狀;家屬的鼓勵支持和日常輔助,可增加患者的信心和毅力,從而促進患者盆底肌的修復、改善逼尿肌功能。
本研究中,訓練1周后,試驗組MCC、Qmax、Pdetmax水平均高于對照組,PVR水平低于對照組(Plt;0.05),說明群組管理輔助圍術期盆底訓練能夠改善經尿道前列腺鈥激光剜除術患者的尿動力學。群組管理輔助圍術期盆底訓練中,患者在護士指導下進行膀胱功能訓練,提高膀胱的儲尿功能,增加患者的最大儲尿量,減少殘余尿量,提高盆底肌肉的收縮力,改善逼尿肌功能,進而提高Qmax和Pdetmax水平;患者家屬鼓勵患者自覺、主動、持續地進行盆底訓練,可進一步提高患者的膀胱功能,改善患者的尿動力學。
本研究中,出院后1個月隨訪,試驗組并發癥總發生率低于對照組(Plt;0.05),說明群組管理輔助圍術期盆底訓練能夠減少經尿道前列腺鈥激光剜除術患者的術后并發癥的發生。群組管理輔助圍術期盆底訓練能夠提高患者的逼尿肌功能和膀胱功能,減輕患者尿頻、尿急的癥狀;逼尿肌功能得到恢復,患者能夠自主掌控排尿,減少壓力性尿失禁的發生。
綜上所述,群組管理輔助圍術期盆底訓練能夠減輕經尿道前列腺鈥激光剜除術患者的前列腺癥狀,減輕膀胱過度活動癥狀,改善尿動力學,減少并發癥發生,提高患者生活質量,適宜臨床推廣。
參考文獻
[1] 米嘉希,陳慧,曹璐,等.基于加速康復外科理念的護理在良性前列腺增生患者圍術期中的應用[J].護理實踐與研究,2023,20(1):6-10.
[2] 李寶贏,湯翰,國文豪,等.良性前列腺增生患者殘余尿量過多的影響因素及診斷模型[J].廣西醫學,2023,45(3):272-276.
[3] 孟濤,王運起,黃鵬,等.經尿道前列腺鈥激光剜除術治療良性前列腺增生的臨床效果[J].海南醫學,2023,34(5):641-645.
[4] 雷梅珍,鐘亮,唐黎明,等.TUCBDP術及盆底肌訓練聯合用于小體積前列腺增生的效果觀察[J].中華保健醫學雜志,2022,24(5):383-385.
[5] 高俊平,高凱霞,倪菀景,等.圍術期盆底訓練聯合經皮神經電刺激治療前列腺增生患者逼尿肌功能不穩定的療效觀察[J].中華物理醫學與康復雜志,2021,43(11):1013-1015.
[6] 孫衛兵,蔣思雄.《中國泌尿外科疾病診斷和治療指南》點評:前列腺增生癥的診斷[J].醫學與哲學,2007,28(8):54-55.
[7] 沈思瑤,曾曉春,劉喜梅,等.老年良性前列腺增生癥患者經新型融合波銩激光治療的作用效果及對Qmax、RUV、IPSS及QOL評分的影響[J].中華實驗外科雜志,2022,39(3):441.
[8] 陳趙,熊晶,杜國偉,等.良性前列腺增生患者儲尿癥狀改善對生活質量評分的影響[J].現代泌尿外科雜志,2020,25(6):487-490.
[9] 王勁夫,吳鵬杰,劉圣杰,等.坦索羅辛治療前列腺體積小于40 mL的前列腺增生合并膀胱過度活動癥患者有效性的相關因素分析[J].中華老年醫學雜志,2023,42(1):62-66.
[10] 劉敏薇,徐盼,周愛云,等.正常人膀胱逼尿肌厚度及剪切波彈性值與膀胱容量的關系[J].山東醫藥,2019,59(16):51-54.
[11] 李娜,王方,高影,等.前列腺癌根治術后尿失禁機制及盆底肌肉訓練的研究進展[J].武警醫學,2022,33(9):797-799.
[12] 張艷,于慧金,李惠玲,等.盆底電刺激聯合膀胱功能訓練對脊髓損傷急迫性尿失禁患者生活質量的影響[J].中國康復醫學雜志,2020,35(3):313-318.

