開腹手術與腹腔鏡根治術治療腸癌的療效對比
【摘要】 目的 比較開腹手術與腹腔鏡根治術在腸癌中的療效。方法 選取2021年1月—2023年10月江蘇省第二中醫院診
治的170例結直腸癌患者為研究對象,按治療方法分為對照組(70例,采取傳統開腹手術)和研究組(100例,采取腹腔鏡根治術),觀察2組手術及恢復情況、氧化應激水平及并發癥發生情況。結果 2組手術時間、淋巴結清掃個數對比,差異無統計學意義(P>0.05);研究組術中出血量少于對照組(P<0.05);研究組術后腸鳴音恢復時間、肛門排氣時間、下床活動時間及住院時間均短于對照組(P<0.05);術后,研究組谷胱甘肽過氧化物酶(glutathione peroxidase,GSH-Px)、超氧化物歧化酶(superoxide dismutase,SOD)水平高于對照組,丙二醛(malondialdehyde,MDA)、晚期氧化蛋白產物(advanced oxidation proteinproducts,AOPP)水平低于對照組(P<0.05);研究組術后并發癥發生率低于對照組(P<0.05)。結論 在
腸癌治療中,開腹手術與腹腔鏡根治術均能取得良好效果,但腹腔鏡手術創傷更小、術后并發癥更少、恢復速度更快。
【關鍵詞】 腸癌;開腹手術;腹腔鏡根治術
文章編號:1672-1721(2024)28-0043-03" " "文獻標志碼:A" " "中國圖書分類號:R735
腸癌包括結腸癌與直腸癌,是十分常見的消化系統惡性腫瘤。在眾多治療手段中,手術是腸癌首選治療方式,通過將癌灶完全切除,結合區域淋巴清掃,可有效抑制病情進展,改善患者生存質量[1]。傳統的開腹手術雖然術野廣闊、操作簡單,但創傷較大、術后并發癥多,給患者帶來了較大痛苦。隨著醫療技術發展進步及醫療設備不斷更新,腹腔鏡手術被引入臨床。腹腔鏡從最初的0°鏡到如今的高清30°鏡,有效提升了手術視野清晰度,在提高手術操作精準度的同時,降低了手術風險[2]。腹腔鏡手術憑借微創、出血少、并發癥少等優點,已經逐步取代傳統開腹手術,成為治療腸癌的臨床首選。現階段,依舊存在質疑腹腔鏡根治術的聲音。一些研究者認為,相比于開腹手術,腹腔鏡手術在可行性、療效等方面存在不足[3]。鑒于此,本研究將170例腸癌患者作為研究對象,分析2種不同術式的臨床療效,報告如下。
1 資料與方法
1.1 一般資料
選取2021年1月—2023年10月江蘇省第二中醫院診治的170例結直腸癌患者為研究對象,按治療方法分為對照組(70例,采取傳統開腹手術)和研究組(100例,采取腹腔鏡根治術)。對照組男性43例,女性27例;年齡32~88歲,平均(67.56±12.42)歲;腸癌類型,結腸癌58例,直腸癌12例;病理分型,腫塊型23例,浸潤型20例,潰瘍型27例。研究組男性43例,女性57例;年齡38~87歲,平均(63.87±11.26)歲;腸癌類型,結腸癌63例,直腸癌37例;病理分型,腫塊型32例,浸潤型30例,潰瘍型38例。2組一般資料對比,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核通過。所有患者簽署知情同意書。
納入標準:符合疾病診斷標準[4]且通過病例檢查確診為腸癌;美國麻醉師協會分級Ⅱ級—Ⅲ級;具有一定的理解能力,可正常溝通;病例資料及各項手術資料完整。
排除標準:存在既往腹部手術史;重要器官功能障礙,無法耐受手術治療;凝血功能異常或存在血液系統疾病;因腸梗阻或穿孔需行急診手術。
1.2 方法
所有患者均在術前進行血常規、凝血功能、肝腎功能等檢查,排除手術禁忌證。對存在高血壓、糖尿病等并發癥的患者進行對癥治療。
對照組行傳統開腹手術治療。護理人員協助患者取截石位,待患者氣管插管全身麻醉后依據病變情況做10~15 cm切口,逐層分離皮下組織,觀察腫瘤位置、大小及與周圍組織關系,將腫瘤所在腸管、腸系膜及相關區域淋巴結一同切除,行斷端吻合。
研究組采取腹腔鏡根治術治療。在臍環附近戳孔建立氣腹并插入12 mm Trocar作為觀察孔,將壓力維持在12~15 mmHg(1 mmHg=0.133 kPa),觀察腹腔情況。依據根治性手術方式分離相應腸段,對血管結扎并去清掃淋巴結。對于乙狀結腸,在臍下做縱切口,長度3~5 cm,離斷腸管并對殘端消毒,置入吻合器進行荷包結扎,將之重新納入腹腔。對于左半結腸,在上腹做5 cm切口,在體外將左半結腸切除,行橫結腸、乙狀結腸端端吻合,關閉系膜裂孔。對于右半結腸,切除部位為右半結腸,行橫結腸與回腸端端吻合,其余操作同左半結腸。對于直腸,從腫瘤下緣切斷腸管并經腹壁小切口取出,造瘺后游離系膜,將腹部切口將腸管拉出,切斷后吻合。
2組均術后做好抗感染、輔助化療等工作。
1.3 觀察指標
(1)手術及恢復情況。統計2組手術時間、術中出血量、淋巴結清掃數目、術后腸鳴音恢復時間、肛門排氣時間、下床活動時間及住院時間。(2)氧化應激反應。分別于手術前后抽取2組患者5 mL空腹靜脈血,3 000 r/min離心處理5 min,取血清以酶聯免疫吸附法檢測GSH-Px、SOD、MDA、AOPP水平。(3)術后并
發癥發生情況。包括術口感染、吻合口瘺、腸梗阻、肺部感染等。
1.4 統計學方法
采用SPSS 21.0統計學軟件對本研究數據進行分析,計數資料以百分比表示,行χ2檢驗,計量資料以x±s表示,行t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 手術及恢復情況
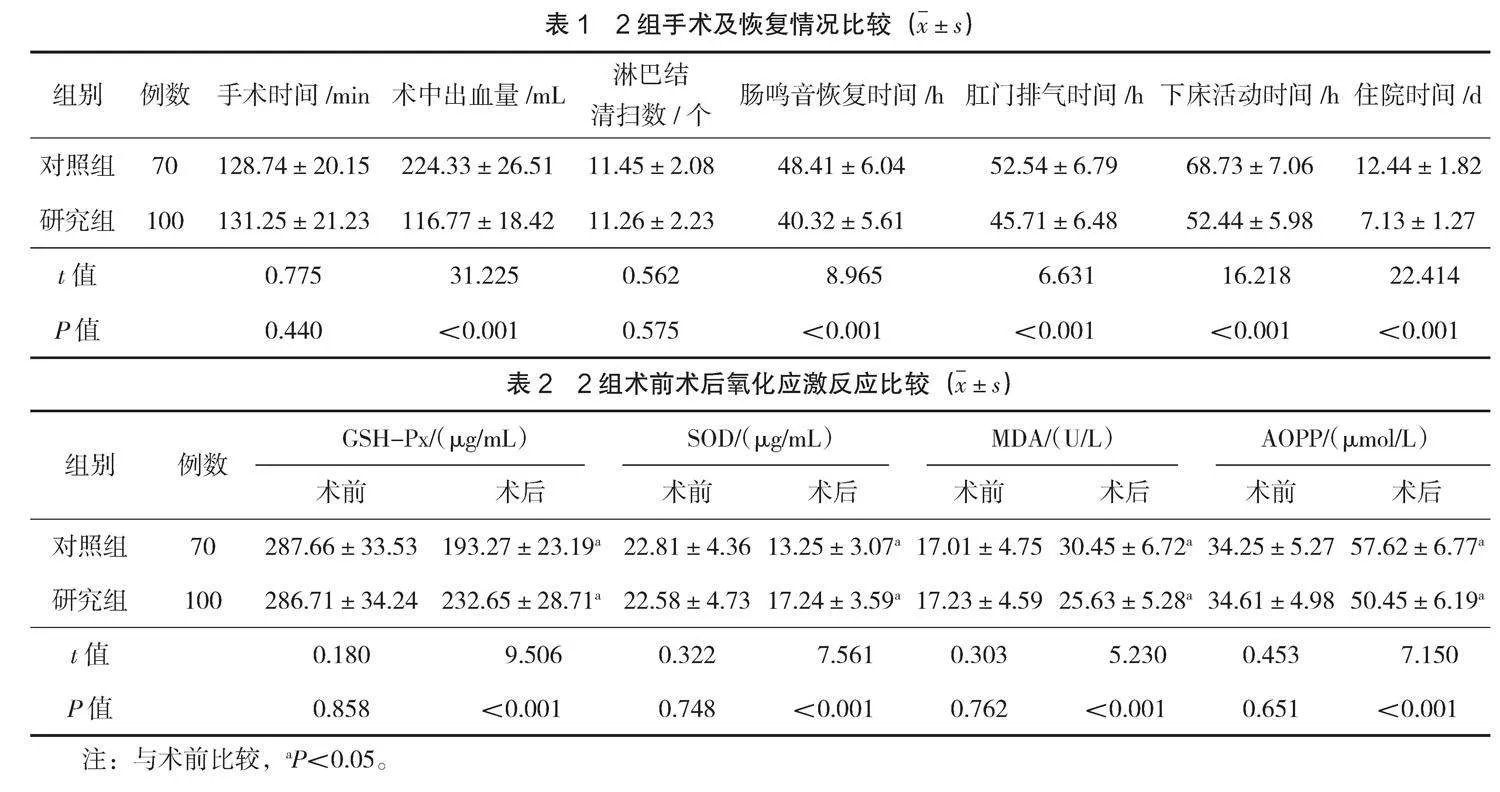
2組手術時間、淋巴結清掃個數對比,差異無統計學意義(P>0.05);研究組術中出血量少于對照組(P<0.05);研究組術后腸鳴音恢復時間、肛門排氣時間、下床活動時間及住院時間均短于對照組(P<0.05),見表1。
2.2 氧化應激反應
術前,2組GSH-Px、SOD、MDA、AOPP水平對比,差異無統計學意義(P>0.05);術后,2組GSH-Px、SOD水平下降,MDA、AOPP水平上升,且研究組變化幅度小于對照組(P<0.05),見表2。
2.3 術后并發癥發生情況
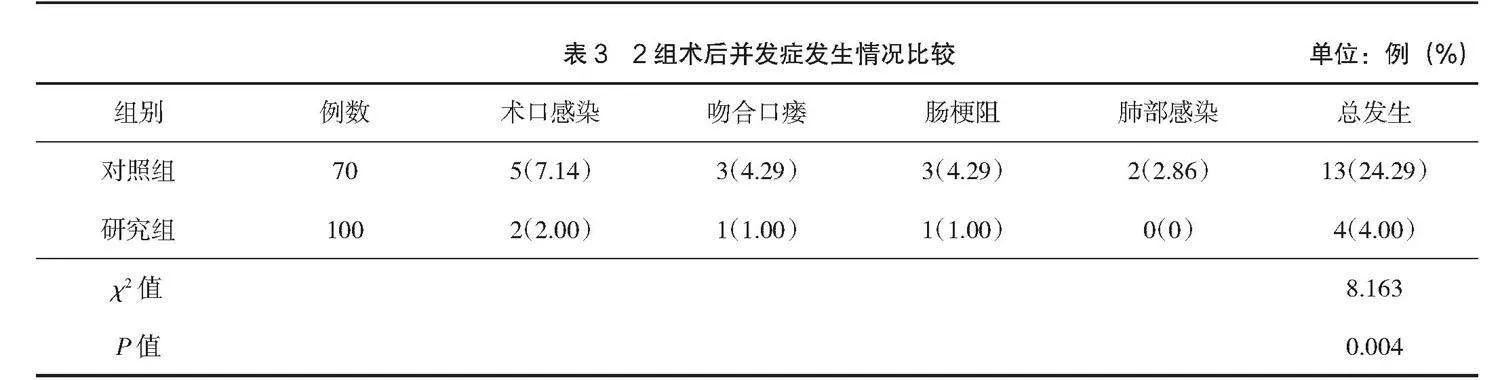
研究組術后并發癥發生率比對照組更低(P<0.05),見表3。
3 討論
有關調查顯示,我國結直腸癌新發患者人數正以7.4%的增速快速攀升。2022年,我國結直腸癌患者人數和病死人數分別占全球的28.7%和30.6%。這與我國人口老齡化加劇、飲食習結構變化有關[5]。結直腸癌發病率逐年上升不僅嚴重危害著我國居民的身心健康,還增加了我國醫療體系負擔。如何做好該疾病的防治工作是值得關注的問題。
20世紀90年代,美國研究人員首次開展了腹腔鏡結腸手術。腹腔鏡技術憑借良好的放大視野、微創等優點,被廣泛用于結直腸癌治療中。相比于傳統開腹手術,腹腔鏡根治術具備多種優點,創傷性更小。借助腔鏡系統,臨床醫師在不用開腹的情況下就能完成治療,能顯著降低手術疼痛,促使患者早期下床活動。腹腔鏡具備的放大作用能提供良好的手術視野,提升操作精準程度,減少術中出血量。腹腔鏡手術有著較大的自由度,即使患者存在盆骨狹窄的情況,操作者也不會受到限制,可更好地開展中、低位的手術操作[6]。腹腔鏡能提供清晰的手術入路,有效識別周圍神經、組織,可在徹底清掃淋巴結的同時,提升治療安全性,減少并發癥發生。
本次研究顯示,研究組術中出血量更少、恢復速度更快(P<0.05),體現了腹腔鏡根治術的價值。開腹手術與腹腔鏡手術均是根治腸癌的有效術式。開腹手術視野比較直觀,病灶切除更加徹底,但創傷更大,對患者傷害高。腹腔鏡手術操作更加復雜,但隨著醫療器械改進以及醫生操作技術提高,手術治療時間縮短。腹腔鏡提供的放大效果讓手術操作更加精細,可徹底清掃淋巴結。2種術式治療時間及淋巴結清掃數目對比,差異無統計學意義(P>0.05)。綜合上述特點,腹腔鏡手術的臨床價值進一步提升。
本研究結果顯示,研究組并發癥發生率更低(P<0.05)。結直腸癌患者長期受到病痛折磨,抵抗力較低。手術作為創傷性治療手段,會進一步削弱患者抵抗力,患者術后很容易出現感染情況。腹腔鏡手術創傷程度較低,切口更小,患者術后臥床時間更短、更容易恢復,切口感染肺部感染發生率更低。腸梗阻是常見并發癥之一。手術治療結束后,患者腸壁通常存在水腫、炎癥滲出等情況,導致腸襻相互粘連,腸道出現蠕動障礙情況[7]。腹腔鏡手術損傷較小,患者術后能盡快下床活動,促進腸道功能盡快恢復,發生腸梗阻的風險更低。吻合口瘺的發生與切割、吻合器使用不正確等因素有關。在腹腔手術下,操作者能更好地保護血管,為吻合口斷端提供充足血供,減少該并發癥的出現。為了進一步減少相關并發癥發生,臨床醫師應不斷強化技術培訓,遵循手術操作規范,促使患者盡快康復。
正常情況下,機體的氧化系統與抗氧化系統處于動態平衡。手術、創傷等外界刺激會打破這種平衡,導致相關因子水平發生變化。臨床可通過檢測氧化應激因子,評估手術造成的創傷程度[8]。GSH-Px、SOD屬于抗氧化酶,能將體內的過氧化物轉化為毒性較低甚至無害的物質。MDA是一種有著很強生物毒性的氧化終產物,會破壞細胞內的大分子結構。AOPP能通過刺激單核細胞呼吸爆發,誘導大量炎癥因子合成和釋放,被臨床認作是一種新型的氧化應激標志物。本研究顯示,術后研究組GSH-Px、SOD水平高于對照組,MDA、AOPP水平低于對照組(P<0.05)。開腹手術切口較大,腹腔臟器所處環境發生改變,接觸外界環境意味著接觸氧分子風險更高,容易誘發氧化應激反應。手術帶來的應激反應也會導致體內的兒茶酚胺被氧化,從而導致大量氧自由基生成。有研究顯示,腹腔鏡手術抗氧化酶被消耗數量更少,生成氧化產物更少,從側面反映出腹腔鏡根治術造成的創傷度低,為患者盡快康復創造有利生理條件。
綜上所述,在腸癌患者治療中,相比于傳統開腹手術,腹腔鏡手術創傷程度更低,術后恢復速度更快,并發癥更少。相比于腹腔鏡手術,開腹手術有著更廣泛的適應證。在實際治療時,臨床應結合患者實際情況,選擇合適的術式展開治療。
參考文獻
[1] 俞權,趙晶晶,周艷麗,等.腹腔鏡根治術與傳統開腹手術治療結腸癌的臨床比較[J].系統醫學,2023,8(12):141-144.
[2] 郭耀.腹腔鏡根治術與傳統開腹手術治療結腸癌的臨床療效比較[J].中國實用醫藥,2023,18(1):65-67.
[3] 沈典博.腹腔鏡根治術與傳統開腹手術治療結腸癌的療效及安全性評價[J].黑龍江醫藥科學,2022,45(6):104-106.
[4] 中華人民共和國衛生和計劃生育委員會醫政醫管局,中華醫學會腫瘤學會分會.中國結直腸癌診療規范(2015版)[J].中華普通外科學文獻(電子版),2015,9(6):506-523.
[5] 曾橋.腹腔鏡結腸癌根治術與開腹手術治療結腸癌的效果對比[J].基層醫學論壇,2022,26(8):21-23.
[6] 王成書.比較腹腔鏡下結腸癌根治術與傳統開腹手術治療結腸癌的臨床療效[J].中國實用醫藥,2021,16(25):36-38.
[7] 劉方杰,吳興全,李波.腹腔鏡輔助下結腸癌根治術與傳統開腹手術治療結腸癌效果比較的Meta分析[J].臨床醫學研究與實踐,2020,5(31):32-36.
[8] 馬成慧.結腸癌應用腹腔鏡根治術與傳統開腹手術治療對術后排氣時間及術后并發癥的影響[J].心電圖雜志(電子版),2020,9(1):136-137.
(編輯:肖宇琦)
DOI:10.19435/j.1672-1721.2024.28.013
作者簡介:楊 陽(1988—),男,江蘇溧陽人,碩士,主治醫師,主要從事中醫肛腸方面的研究。
通信作者:于青松(1979—),男,江蘇響水人,本科,副主任醫師,主要從事胃腸肝膽方面的研究。

