霧化治療時間對慢性阻塞性肺疾病病人霧化治療效果的影響
霧化吸入是治療肺部感染、進行局部給藥的重要手段,通過舒張小支氣管、濕化氣道,能夠幫助慢性阻塞性肺疾病(COPD)病人咳嗽、咳痰,消除肺部炎癥[1],減輕病人痛苦。近年來,壓縮式霧化吸入已逐漸成為治療COPD的重要手段。教科書規定霧化治療時間為15min~20min[2],也有文獻報道10min[3]或者10min~15min[4],說法不一。而且霧化治療時間不當,還會引起病人一系列的不良反應。目前,我科采用德國百瑞壓縮式霧化治療,配套的霧化杯容量是8mL,經測量持續做完霧化治療需要時間為30min,如果采用間歇吸入法,則累積需要的時間會更長。因此,有必要探索霧化治療的最佳時間,一方面可為臨床醫生開具醫囑提供參考,減少藥液的浪費;另一方面又能減少不良反應,達到霧化治療的效果。
1 資料與方法
1.1 一般資料 2010年11月—2011年2月在我院呼吸科住院治療的COPD病人中隨機選取50例病人,均符合COPD診斷標準[5]。男25例,女25例,年齡53歲~84歲(70.0歲±7.6歲),住院期間均給予抗炎、化痰、平喘和霧化吸入等治療。
1.2 方法
1.2.1 霧化吸入方法 霧化吸入藥物種類有氨溴索30mg(2 mL~4mL)、異丙托溴銨溶液(2mL)、吸入用布地奈德懸浮液(2mL~4mL)、吸入用硫酸沙丁胺醇溶液(1mL~2mL)等。以上藥物根據醫囑單獨或者聯合應用,加生理鹽水放入霧化藥杯內,容量不超過8mL刻度線。霧化機器均采用德國百瑞公司生產的PARI BOY 037型機器。霧化吸入前均要求病人或者家屬協助咳嗽、咳痰,必要時進行口咽部吸痰等,從而有效清理氣道。吸入前由專人指導病人吸入方法,詳細講解霧化吸入治療的目的,告知病人霧化的藥物種類及其作用,指導病人采用半臥位或坐位,用嘴包緊口含器,緩慢地用嘴深吸氣,再慢慢地用鼻呼氣。所有病人均遵醫囑給予鼻導管吸氧,氧流量2L/min。
1.2.2 觀察指標 由專人記錄病人霧化吸入前、吸入10min、20min、30min時的血氧飽和度(SpO2)、心率(HR)、呼吸頻率(RR),因咳痰、喘憋而中斷吸入的次數及不良反應(心悸、憋氣、發紺、喘息加重)次數,每例病人連續觀察3次,共150例次,血氧飽和度和心率監測采用統一型號無創血氧儀,呼吸頻率記錄1min呼吸次數。
1.2.3 統計學方法 數據采用SPSS15.0統計軟件,計量資料采用單因素方差分析,計數資料采用χ2檢驗。
2 結果
2.1 霧化吸入前及吸入10min、20min、30min的SpO2、HR、RR比較(見表1)
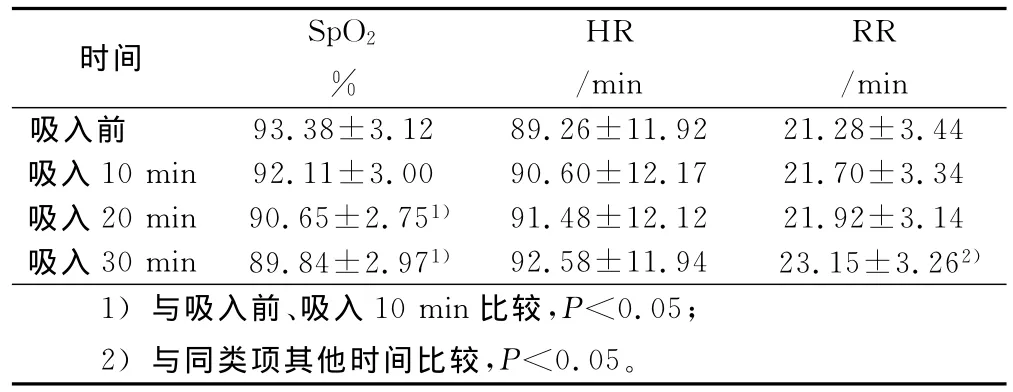
表1 霧化吸入前及吸入10min、20min、30min的SpO2、HR、RR比較(n=150)
2.2 霧化吸入10min、20min、30min有效咳痰及消耗液量比較(見表2)
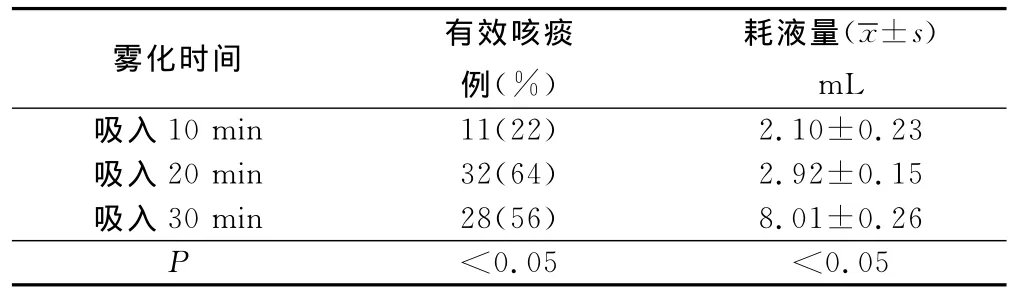
表2 霧化吸入10min、20min、30min有效咳痰情況及消耗液量比較(n=50)
2.3 霧化吸入10min、20min、30min不良反應發生情況比較(見表3)

表3 霧化吸入10min、20min、30min不良反應發生情況比較(n=150) 例次(%)
3 討論
霧化吸入治療的目的是消炎、鎮咳、解除支氣管痙攣、濕化氣道、促進排痰,使氣道通暢,改善通氣功能[6]。霧化治療持續時間是否合適對病人的霧化效果具有重要影響,如果霧化時間過短,霧化藥物不能充分到達下呼吸道,不能充分濕化排痰,而且還會造成藥液的浪費。但是長時間霧化治療可加重支氣管管腔水腫,使通氣功能更差,導致心肌缺血、缺氧,嚴重者可致心力衰竭[7]。因此,有必要探討霧化吸入的合理時間。目前教科書上規定霧化吸入時間是15min~20min[2]。對于不同的霧化吸入方式來說,霧化吸入的時間也不盡相同。超聲霧化吸入是利用超聲波將藥液霧化的氣霧微粒懸浮于氣體中,經吸入裝置被吸入呼吸道,使之沉積在呼吸道以至下呼吸道的細支氣管肺泡局部的方法[8]。劉志敏等[3]報道,采用漸進調節霧化量的吸入方法,由低檔逐漸調至高檔,一般每次吸入不超過10min,也有霧化10min~15min的報道[4]。氧氣驅動霧化吸入是以氧氣作為驅動力,利用高速氧流造成的負壓直接將液滴撞擊成微小顆粒,使藥液霧化并推動霧化顆粒進入氣道深部[9],霧化吸入時間不超過15min[10]。壓縮霧化吸入是臨床常用的霧化吸入方式,其原理是以壓縮空氣的高速氣流為動力,將藥液霧化成微小顆粒,病人不需用力,藥物微粒即可到達呼吸道和肺部,且霧粒小、霧流柔和,對呼吸道黏膜刺激輕微[11]。霧化時間應控制在15min~20min,避免長時間霧化導致呼吸肌疲勞[12]。我科應用的是德國PARI壓縮式霧化機器,相配套的霧化杯容量是8 mL,醫生開具的霧化醫囑一般為8mL。通過測量,要持續不間斷做完8mL藥液所需時間是30min;如果采用間歇吸入法,則需要的時間要超過30min。但是本科室的COPD病人年齡偏大,平均年齡70.0歲,肺功能較差,很多病人都不能按要求完成霧化時間,造成了霧化藥液的浪費。而且許多病人因為發紺、憋氣、心悸、喘息加重而拒絕繼續進行霧化治療,導致病人的依從性降低。因此,選擇合理的霧化時間成為霧化治療的關鍵。霧化吸入10min時病人SpO2比霧化吸入前下降不明顯,病人不良反應發生次數較少,病人有效咳痰例數也較少,這與霧化吸入20min、30min相比差異均有統計學意義(P<0.05),而且此時霧化杯消耗的液量較少(約2mL),尚不能達到解除支氣管痙攣、濕化氣道、使氣道通暢的目的。因此,該時間點不是霧化治療的最佳時間。霧化吸入20min時,病人SpO2與霧化吸入前、霧化吸入10min相比下降較多(P<0.05),這與蔣元菊等[13]研究結果一致,而COPD病人本身因素也會導致SpO2下降[14]。霧化吸入后,氣管支氣管內的黏稠痰液具有吸水特性而松解膨脹,濕化后膨脹的痰塊進一步加劇氣道阻塞程度,導致SpO2下降。雖然霧化吸入20min與霧化吸入30min相比差異并無統計學意義(P>0.05),但長時間SpO2下降對病人是不利的,會引起病人缺氧加重。霧化吸入30min時RR比吸入20min明顯加快(P<0.05),同樣會造成病人呼吸肌疲勞,從而引起病人喘憋加重。另一方面,霧化吸入20min時有64%的病人產生有效咳痰,這與霧化吸入30min相比差異并無統計學意義(P>0.05),這表明大部分病人持續吸入20min就能夠有效咳痰,達到霧化治療的目的,而且此時病人不良反應發生次數明顯少于霧化吸入30min(P<0.05)。霧化吸入30min不是最佳的霧化治療時間,霧化吸入30min病人痰液會進一步松解膨脹,引起SpO2下降,同時會大大增加病人的不良反應發生次數。有資料表明,治療時間的長短是影響病人依從性的原因之一,治療時間越長,依從性越差。依從性也會隨著藥物副反應的加重而下降[15],造成病人的依從性降低,不利于病人的盡早康復。
綜上所述,霧化吸入20min時,病人SpO2有所下降,但如果此時結束霧化,對病人產生的影響遠比持續到30min時小。霧化吸入20min時50例病人中有累積超過32例病人能在前20min之內產生有效咳痰,霧化治療效果較為明顯,不良反應發生次數相對較少。本次研究采用的是持續霧化吸入法,8mL需要持續30min吸完,病人持續吸入20min時觀察耗液量是6 mL。由于藥液本身的性質和吸入濃度的限制,過高的濃度會引起病人不良反應如眼部并發癥、口腔刺激、氣管刺激、神經刺激、心臟副反應發生次數的增加[16]。因此,建議臨床醫生在開具霧化吸入醫囑時霧化吸入總藥液量要少于6mL,同時添加1mL~2 mL生理鹽水,使總藥液量達6mL。霧化吸入治療時護士要根據病人的具體情況采取吸入方法,如果采用間斷霧化吸入法,霧化治療過程中可以間斷適宜地休息1min~2min,則累積需要的霧化時間可以超過20min。同時建議在霧化治療前盡量協助病人有效清理氣道,霧化治療過程中不斷監測病人SpO2指標變化,所有病人均保證霧化治療過程中吸氧,必要時可加大吸氧的流量;觀察病人不良反應的發生情況,協助病人有效咳嗽、咳痰,清理氣道;對于年老體弱、無力咳痰的病人可采取口咽部吸痰、間歇霧化吸入等措施。
[1] 劉昌起.呼吸疾病治療學[M].天津:天津科學技術出版社,2000:161-166.
[2] 李小寒,尚少梅.基礎護理學[M].北京:人民衛生出版社,2007:267-273.
[3] 劉志敏,王述平,李雪冬,等.超聲霧化吸入效果的影響因素及護理[J].中華護理雜志,2000,35(6):371-372.
[4] 胡艷霞.COPD患者霧化吸入治療的應用進展[J].當代護士,2010,2:5-6.
[5] 中華醫學會呼吸病學分會慢性阻塞性肺疾病學組.慢性阻塞性肺疾病診治指南(2007年修訂版)[J].中華結核和呼吸雜志,2007,30(1):8-17.
[6] 陳維英.基礎護理學[M].北京:人民衛生出版社,1997:157.
[7] 解秀玲.氧氣驅動霧化吸入研究進展[J].護理研究,2007,21(10B):2643-2645.
[8] 趙莉芬,王爽.慢性阻塞性肺疾病患者超聲霧化吸入愛全樂的臨床應用及護理[J].解放軍護理雜志,2004,21(2):47-48.
[9] 溫赤君.氧氣驅動霧化治療小兒中重度哮喘急性發作的療效觀察[J].中國實用兒科雜志,2001,16(3):158.
[10] 蔣穎,葛新華.慢阻肺伴呼吸衰竭患者霧化吸入的選擇及護理[J].中國實用護理雜志,2004,20(6):15.
[11] 何清,宋毅,李劍萍.三種霧化吸入輔助治療COPD患者的對比性研究[J].護士進修雜志,2007,22(14):1256.
[12] 袁嵐,劉紅.COPD急性期患者呼吸道霧化吸入的觀察及護理[J].四川醫學,2005,26(5):587.
[13] 蔣元菊,楊麗鳳.不同霧化吸入方法對慢性阻塞性肺疾病病人影響的研究[J].現代護理,2006,12(5):2362-2364.
[14] 李素萍,劉云萍,王靜,等.霧化吸入對慢阻肺伴呼吸衰竭患者血氧飽和度的影響及對策[J].實用護理雜志,1998,14(1):19.
[15] 施華芳,姜冬九,李樂之,等.病人依從性的研究進展[J].中華護理雜志,2003,38(2):134-136.
[16] 趙曉紅,朱立勤,蔣萍,等.吸入藥物使用方法、劑量與發生不良反應的關系及藥學服務效果[J].中國藥房,2009,26(20):2076-2078.

