老年脊柱外科手術后精神障礙的風險因素
朱震奇 張勝國 劉海鷹
(北京大學人民醫院脊柱外科,北京 100044)
術后精神障礙(POD)是指術后急性的或相對突然出現的一種意識紊亂及感知、認知改變,包括集中、保持、轉移注意力能力削弱、記憶缺失、定向力減弱、言語紊亂等,并可在一段時間內反復發作〔1〕。老年患者脊柱外科術后出現精神障礙,成為住院期間老年患者很常見的并發癥,有可能增加患者住院期間并發癥和死亡率,延長住院時間及增加患者住院費用〔2〕。提前預知POD危險因素將幫助外科醫生重視高危患者,減輕不良預后。本研究擬探討脊柱外科術后發生精神障礙的危險因素。
1 資料和方法
1.1對象 2007年1月至2010年1月收入我科行脊柱外科手術、年齡>60歲患者共1 005例,年齡60~94〔平均(69.3±6.0)〕歲。精神障礙評價標準參照中國精神障礙分類與診斷標準(CCMD-3)〔3〕。排除標準〔4〕:(1)術前存在意識及精神障礙家族史;(2)術前使用影響精神活動藥物等。其中術后出現精神障礙的患者27例設為實驗組,女18例,男9例,年齡62~80〔平均(72.4±5.3)〕歲;實行腰椎術21例,頸椎術4例,胸椎術2例;12例伴高血壓、糖尿病等慢性疾病。從未患有精神障礙的患者中隨機抽取54例設為對照組,女35例,男19例,年齡60~82〔平均(74.5±3.8)〕歲。實行腰椎術31例,頸椎術13例,胸椎術10例,20例伴高血壓、糖尿病等慢性疾病。兩組患者基本資料差異無統計學意義(P>0.05)。所有患者均簽訂知情同意書。
1.2圍術期處理 所有脊柱外科手術由本科同組醫師完成,椎體成形術為局部麻醉,其余均為氣管插管靜吸合全身麻醉。手術前后所有患者的用藥均嚴格按照中華醫學會規定的脊柱術的用藥要求和標準,尤其是鎮靜和止痛藥物的規范使用〔5,6〕。精神障礙患者均行腦部CT掃描。
1.3觀察指標 分別測定所有患者的術前臨床指標、術中檢測指標和術后化驗指標。術前變量包括年齡、性別、術前診斷、伴發疾病、白細胞(WBC)、血紅蛋白(HGB)、血細胞壓積(HCT)、鈉(NA)、鉀(K)、總膽紅素(TB)、葡萄糖(GLU)、谷丙轉氨酶(ALT);圍術期變量包括手術類型,手術時間,術中低血壓(收縮壓<90 mmHg),血氧飽和(術中血氧飽和的最低值),出血量,輸血量,術后1 d、1 w的各種生化檢測指標。
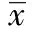
2 結 果
2.1臨床分類變量與脊柱外科術后精神障礙的單因素相關分析 經統計分析,有無腦梗死史的患者與脊柱外科POD的發生有統計學意義(P<0.05)。其余的臨床變量,如帕金森病、高血壓、糖尿病、肺部疾病、手術病史以及麻醉方式都與脊柱外科POD的發生無統計學意義(P>0.05)。見表1。

表1 臨床分類變量與脊柱外科POD的單因素相關分析〔n(%)〕
2.2腦梗死與脊柱外科POD的多因素分析 經Logistic多因素分析,既往腦梗死病史與術后發生精神障礙相關,可使其風險可增加到8.582倍,回歸系數2.14,P=0.028,95%CI為0.98~74.90。
2.3臨床連續變量與脊柱外科POD的單因素相關分析 經Logistic單因素分析,術后HGB<100 g/dl、HCT<30%、術中出血>400 ml發生精神障礙的風險分別增加0.97,0.97,2.46倍(P<0.05)。見表2。

表2 臨床連續變量與脊柱外科術后精神障礙的單因素相關分析
3 討 論
精神障礙是術后患者尤其是老年患者發生率比較高的并發癥〔7〕。由于脊柱外科手術的特殊性,脊柱外科術后患者需要保持清醒的頭腦配合醫務人員進行術后一系列的功能鍛煉,包括術后的短期的絕對臥床,脊柱的制動,進而的下床活動鍛煉等,所以對脊柱外科POD的研究顯得更為重要。
POD很可能是多因素綜合作用的結果,本文研究認為POD是術后患者尤其是老年患者發生率比較高的并發癥。隨著年齡的增加,患者的組織器官發生不同程度的老化,機體承受麻醉、手術和住院治療的能力也逐漸下降,同時心理和生理功能均相對減弱,因此POD的發生率也明顯隨著升高。
本研究發現多數精神障礙患者手術中血壓波動較大,維持血壓困難。術中及術后容易引起血壓降低甚至出現貧血的現象,同時擴容引起血液的攜氧能力降低,最終導致腦的血液供應出現障礙,腦血流灌注降低。手術過程容易產生微血栓顆粒,引起腦血栓,阻塞毛細血管,造成大腦的缺血再灌注損傷,引起腦組織的炎癥反應,可誘發POD。同時術后切口疼痛不敢用力呼吸進一步造成動脈血氧分壓降低也可導致腦部供氧不足,導致精神障礙。本研究表明POD的發生與麻醉方式關聯性不大。有研究表示哌替啶可增加POD的發病率〔8〕。
高瑞等研究脊柱外科術后患者POD危險因素發現:伴有糖尿病、中樞神經異常等、有外傷史,術后輸血>800 ml,患者術后發生POD可能性大〔9〕。而本研究結果表明,有手術病史及既往腦梗死病史發生精神障礙的風險明顯增加。據分析,老年患者容易出現腦組織的退行性改變和大腦皮質功能減弱,從而引起腦部血液供應量降低,神經遞質的傳遞速率和傳遞量出現變化,老年患者常伴有糖尿病、高血壓、動脈粥樣硬化等腦血管疾病,從而增加了腦血管的脆性,引起腦血流的障礙,容易引起腦組織和細胞的損傷,術中短暫的麻醉、缺氧及藥物的刺激易引起認知功能障礙。
本研究老年患者精神障礙均為高齡,同時伴有多種心腦血管疾病,并且術后多發生于術后1 w內。分析可能與手術創傷后患者機體處于應激狀態,神經系統和內分泌調節系統均處于高度興奮,容易出現認知和感覺功能障礙,誘發術后精神障礙。隨著手術時間的延長,神經系統的興奮性逐漸降低,認知障礙的發生也逐漸降低。考慮由于原發病和手術創傷使機體處于應激狀態,而應激可影響神經系統的調節作用, 使患者高度興奮, 易出現精神障礙,隨著應激狀態減弱,患者興奮度減低,精神障礙發病率降低〔10〕。
患者由于對疾病和手術的基本認知缺乏一定的了解,同時手術風險較高,并發癥容易發生,容易引起患者的恐懼、緊張和煩躁,有些甚至極端地抵觸手術的進行。患者常會出現失眠焦慮等現象,進而容易引起抑郁、精神恍惚,甚至出現幻覺等認知和感覺等功能障礙。因此,在術前應積極地與患者溝通,了解患者的心理狀況,及時進行針對性的心理指導,同時應鼓勵患者家屬給予患者積極樂觀的心理支持,從而降低POD的發生率〔5,7〕。
對老年患者POD的處理重在預防。積極治療基礎疾病,調節機體狀態,身體處于平衡和最優狀態時再進行手術,降低神經功能障礙的發生率。在飲食方面,應注意加強營養物質,維生素和蛋白質的攝入和吸收,提高機體的免疫力〔3,4〕。在環境方面,應選擇安靜、舒適,光線良好的病房給予患者休息,保持身心舒暢,從而預防POD的發生。
4 參考文獻
1馬 君,李 民,姜興祿,等.老年患者術后急性精神障礙臨床觀察與護理體會〔J〕.現代生物醫學進展,2011;11(15):2931-4.
2余 雨,王 娟.頸椎術后精神障礙的臨床分析〔J〕.四川醫學,2010;31(3):327-8.
3李 鵬,徐兆萬,李 健,等.頸椎術后合并精神障礙的臨床分析〔J〕.濰坊醫學院學報,2012;34(3):224-6.
4王 娟,余 雨,李志偉.骨科術后精神障礙的臨床分析〔J〕.重慶醫學,2010;39(21):2958-60.
5趙曉燕,詹瑜佳,寧 寧.頸椎術后急性精神障礙的相關因素及護理干預〔J〕.解放軍護理雜志,2010;27(4):289-90.
6陳麗芳.頸椎術后急性精神障礙的相關因素及護理干預〔J〕.臨床護理雜志,2011;10(5):16-9.
7韓 麗,彭德尚.老年患者術后精神障礙分析〔J〕.臨床誤診誤治,2010;23(8):772-3.
8林 圩,楊鎰魟,梁 勇,等.前列腺增生術后精神障礙的相關因素分析〔J〕.檢驗醫學與臨床,2012;9(24):3102-3,3105.
9陳 鵬,谷萬里,李冬青,等.髖關節置換術后認知障礙3例〔J〕.中國老年學雜志,2012;32(21):4787-8.
10張樹梅.老年患者術后精神障礙的原因和處理〔J〕.交通醫學,2009;23(4):414, 417.

