2013年上半年某院臨床分離細(xì)菌耐藥情況分析*
李光榮,向成玉,楊 葵,劉靳波(瀘州醫(yī)學(xué)院附屬醫(yī)院檢驗科,四川瀘州 646000)
廣譜抗菌藥物在臨床上的大量使用,使細(xì)菌的耐藥情況越來越嚴(yán)重,給臨床抗感染治療帶來了極大的壓力。為及時了解本院細(xì)菌的分布和耐藥情況,作者對本院2013年上半年臨床分離3 733株細(xì)菌資料進(jìn)行分析,現(xiàn)將結(jié)果報道如下。
1 材料與方法
1.1 材料
1.1.1 菌株來源 本院臨床各科室于2013年1~6月送檢標(biāo)本中分離獲得的細(xì)菌,標(biāo)本來源主要是呼吸道(33.2%)、血液(25.3%)、尿液(11.2%)和分泌物(8.3%)。剔除同一患者同一部位的重復(fù)菌株,共獲得細(xì)菌3 733株。
1.1.2 主要儀器與試劑 MicroScan WalkAway96全自動微生物鑒定/藥敏測試系統(tǒng)(德國西門子公司),培養(yǎng)平皿(重慶龐通有限公司),頭孢哌酮/舒巴坦藥敏紙片(英國Oxoid公司)。
1.1.3 質(zhì)控菌株 金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853和陰溝腸桿菌ATCC7003232均來自于原衛(wèi)生部臨床檢驗中心。
1.2 方法
1.2.1 細(xì)菌鑒定及藥敏試驗 使用MicroScan WalkAway 96全自動微生物鑒定/藥敏測試系統(tǒng)進(jìn)行菌株鑒定,并通過儀器微量稀釋法進(jìn)行常規(guī)藥物敏感性試驗。頭孢哌酮/舒巴坦采用紙片擴散法進(jìn)行藥物敏感性試驗,試驗操作及藥敏結(jié)果折點判斷標(biāo)準(zhǔn)參照2011年美國臨床實驗室標(biāo)準(zhǔn)化協(xié)會(CLSI)結(jié)果判定。
1.2.2 統(tǒng)計學(xué)方法 采用WHONET 5.4細(xì)菌分析軟件對藥敏結(jié)果進(jìn)行分析。
2 結(jié) 果
2.1 細(xì)菌分布情況 上半年本院共檢出的3 733株細(xì)菌中革蘭陰性菌2 590株,占69.4%;革蘭陰性菌感染的前5位分別是大腸埃希菌(25.6%)、肺炎克雷伯菌(16.1%)、銅綠假單胞菌(8%)、鮑曼不動桿菌和陰溝腸桿菌(5.1%)。革蘭陽性菌1 143株,占30.6%;革蘭陽性菌感染的前5位分別是金黃色葡萄球菌(14.6%)、表皮葡萄球菌(4.3%)、肺炎鏈球菌(3.3%)、糞腸球菌(1.8%)和屎腸球菌(1.7%)。
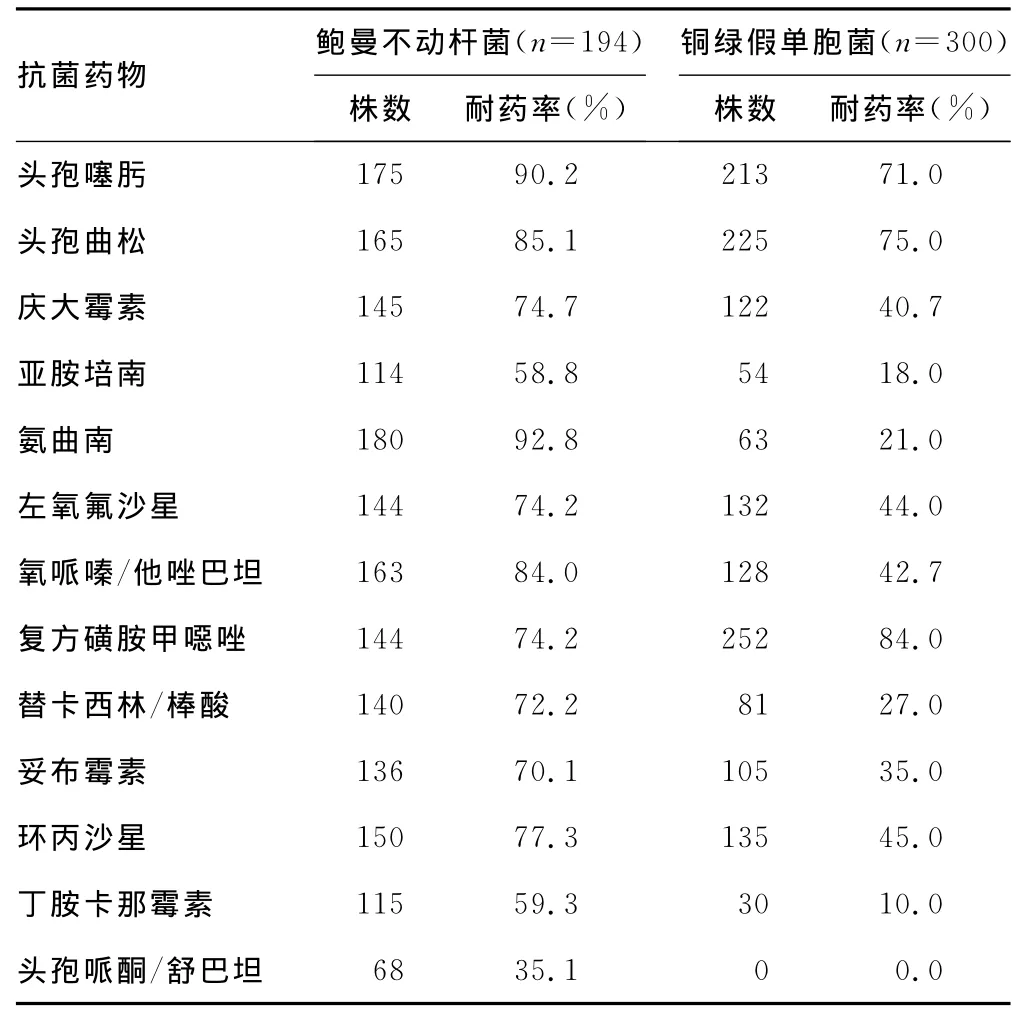
表1 主要非發(fā)酵菌的耐藥情況
2.2 革蘭陰性菌的耐藥情況
2.2.1 主要非發(fā)酵菌的耐藥情況 鮑曼不動桿菌對亞胺培南、頭孢哌酮/舒巴坦、丁胺卡那霉素的耐藥率分別為58.8%、35.1%和59.3%,其余抗菌藥物耐藥率在70.1%~92.8%。銅綠假單胞菌對亞胺培南、氨曲南、替卡西林/棒酸、丁胺卡那霉素和頭孢哌酮/舒巴坦的耐藥率均小于30%,對頭孢噻肟、頭孢曲松和復(fù)方磺胺甲噁唑的耐藥率均在70%以上。具體情況見表1。
2.2.2 腸桿菌科細(xì)菌耐藥率 腸桿菌科細(xì)菌對亞胺培南、丁胺卡那霉素、頭孢哌酮/舒巴坦和氧哌嗪/他唑巴坦均保持較低的耐藥率(<15.2%),大腸埃希菌對左氧氟沙星和環(huán)丙沙星的耐藥率均接近50%。陰溝腸桿菌對左氧氟沙星和妥布霉素的耐藥均小于20%。本次共檢出產(chǎn)超廣譜β-內(nèi)酰胺酶(ESBLs)的大腸埃希菌60%,產(chǎn)ESBLs的肺炎克雷伯菌39%。具體見表2。
2.3 革蘭陽性菌的耐藥情況 545株金黃色葡萄球菌中檢出耐甲氧西林金黃色葡萄球菌(MRSA)229株,檢出率為42%,262株表皮葡萄球菌中檢出耐甲氧西林表皮葡萄球菌(MRSE)223株,檢出率為85.1%。未發(fā)現(xiàn)對萬古霉素耐藥的金黃色葡萄球菌和表皮葡萄球菌。金黃色葡萄球菌和表皮葡萄球菌對利奈唑胺、奎奴普丁/達(dá)福普汀保持較低的耐藥率(<1%)。糞腸球菌和屎腸球菌對克林霉素、環(huán)丙沙星、頭孢唑啉和苯唑青霉素的耐藥率均達(dá)到80%以上,對利奈唑胺和阿莫西林/棒酸耐藥率均小于22.6%,有1株對萬古霉素耐藥的糞腸球菌。主要革蘭陽性菌對常用抗菌藥物的耐藥率見表3。

表2 主要腸桿菌科細(xì)菌耐藥率

表3 主要革蘭陽性菌耐藥率
3 討 論
2013 年上半年本院共檢出細(xì)菌3 733株,細(xì)菌來源主要是呼吸道(33.2%)、血 液 (25.3%)、尿液 (11.2%)和 分 泌 物(8.3%)。其中革蘭陰性菌2 590株,前5位分別是大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌、鮑曼不動桿菌和陰溝腸桿菌;革蘭陽性菌1 143株,前五位分別是金黃色葡萄球菌、表皮葡萄球菌、肺炎鏈球菌、糞腸球菌和屎腸球菌。這與文獻(xiàn)[1]報道基本一致。
革蘭陰性菌感染中非發(fā)酵菌感染主要以銅綠假單胞菌和鮑曼不動桿菌為主。銅綠假單胞菌的感染率和耐藥率呈逐年上升趨勢,多藥耐藥和交叉耐藥等現(xiàn)象普遍存在,耐藥機制相當(dāng)復(fù)雜,給臨床治療帶來困難[2-4]。本次數(shù)據(jù)顯示,銅綠假單胞菌對頭孢噻肟、頭孢曲松和復(fù)方磺胺甲噁唑的耐藥率均在70%以上,臨床在用藥時應(yīng)高度重視。但銅綠假單胞菌對亞胺培南、氨曲南、替卡西林/棒酸、丁胺卡那霉素和頭孢哌酮/舒巴坦的耐藥率均小于30%,臨床對多重耐藥或泛耐藥銅綠假單胞菌感染時可以考慮用以上抗菌藥物治療。鮑曼不動桿菌多重耐藥和泛耐藥的特征決定了它是一種比較難治的致病菌[5]。本次數(shù)據(jù)顯示鮑曼不動桿菌對亞胺培南、丁胺卡那霉素、頭孢哌酮/舒巴坦的耐藥率分別為58.8%、59.3%和35.1%外,高于本院去年的檢測數(shù)據(jù)(57.1%、57.8%、34.1%),對其余臨床常用抗菌藥物的耐藥率也在70%以上,故本院鮑曼不動桿菌耐藥形勢比較嚴(yán)峻,臨床在對鮑曼不動桿菌嚴(yán)重感染應(yīng)嚴(yán)格按照細(xì)菌藥敏用藥,必要時應(yīng)考慮聯(lián)合用藥。
腸桿菌科細(xì)菌檢出率較高的為大腸埃希菌、肺炎克雷伯菌和陰溝腸桿菌。大腸埃希菌和肺炎克雷伯菌ESBLs的檢出率分別為60%和39%,均高于本院去年的檢測數(shù)據(jù)。臨床醫(yī)生應(yīng)根據(jù)患者情況選用碳青霉烯類、加酶抑制劑的β-內(nèi)酰胺復(fù)方制劑、頭霉素類或阿米卡星[6]。本院腸桿菌科細(xì)菌對亞胺培南、丁胺卡那霉素、頭孢哌酮/舒巴坦和氧哌嗪/他唑巴坦均保持較低的耐藥率(<15.2%),低于2011年中國CHINET細(xì)菌耐藥監(jiān)測的數(shù)據(jù)[7],說明以上藥物可以考慮作為對多重耐藥腸桿菌科細(xì)菌治療的選擇。由于喹諾酮類抗菌藥物在臨床腸道感染中的大量使用,大腸埃希菌對喹諾酮類抗菌藥物的耐藥率逐年升高[8]。本院分離的大腸埃希菌對左氧氟沙星和環(huán)丙沙星的耐藥率均接近50%,高于本院去年的檢測數(shù)據(jù)。故臨床醫(yī)生在抗感染治療中不能經(jīng)驗性使用喹諾酮類抗菌藥物,應(yīng)密切結(jié)合細(xì)菌藥敏試驗合理選用抗菌藥物。
革蘭陽性菌感染中,金黃色葡萄球菌和表皮葡萄球菌對利奈唑胺、奎奴普丁/達(dá)福普汀保持較低的耐藥率(<1%),未發(fā)現(xiàn)對萬古霉素耐藥的金黃色葡萄球菌和表皮葡萄球菌。以上3種藥物可作為對革蘭陽性菌嚴(yán)重感染患者的首選藥。金黃色葡萄球菌中MRSA占42%,高于本院去年的分離率(31.4%),表皮葡萄球菌中MRSE占85.1%,高于本院去年的分離率(81.3%),說明本院在控制 MRSA和 MRSE感染中形勢嚴(yán)峻,醫(yī)院應(yīng)引起高度重視。糞腸球菌和屎腸球菌對克林霉素、環(huán)丙沙星、頭孢唑啉和苯唑青霉素的耐藥率均達(dá)到80%以上,對這兩種腸球菌感染患者應(yīng)避免使用以上幾種抗菌藥物。但糞腸球菌和屎腸球菌對利奈唑胺和阿莫西林/棒酸耐藥率均小于22.6%,故對糞腸球菌和屎腸球菌感染可考慮用以上兩種藥物。根據(jù)CHINET資料顯示,近年我國部分醫(yī)院屎腸球菌對萬古霉素的耐藥率已近10%[9]。但本次數(shù)據(jù)僅發(fā)現(xiàn)1株對萬古霉素耐藥的糞腸球菌,未發(fā)現(xiàn)對萬古霉素耐藥的屎腸球菌。
以上結(jié)果表明,本院臨床分離細(xì)菌種類較多,耐藥率較高,臨床醫(yī)生應(yīng)謹(jǐn)慎經(jīng)驗性用藥并及時送檢標(biāo)本進(jìn)行檢查,盡量根據(jù)藥敏試驗合理選擇抗菌藥物,以減少細(xì)菌的耐藥性,提高治愈率,降低患者的醫(yī)療費用。同時應(yīng)采取措施預(yù)防和控制多重耐藥和泛耐藥菌株的傳播。
[1] 穆惠榮,王繼美.2011年住院患者分離病原菌對抗菌藥物耐藥監(jiān)測[J].中華醫(yī)院感染學(xué)雜志,2012,22(23):5383-5385.
[2] 彭定輝,周鐵麗,朱麗青,等.銅綠假單胞菌臨床感染及耐藥特性分析[J].中華醫(yī)院感染學(xué)雜志,2009,19(1):111-113.
[3] 姜梅杰,馮莉,趙書平.多藥耐藥銅綠假單胞菌相關(guān)耐藥基因研究[J].中華醫(yī)院感染學(xué)雜志,2009,19(1):8-12.
[4] 張海英,方翼,李玉珍.銅綠假單胞菌耐藥率與常用抗菌藥物用量的相關(guān)性分析[J].中國藥房,2009,20(35):2752-2754.
[5] 汪復(fù).多重耐藥銅綠假單胞菌與鮑曼不動桿菌嚴(yán)重感染的防治策略[J].中國感染與化療雜志,2007,7(3):230-232.
[6] 陳剛,蔣冬香,王玉春.大腸埃希菌的臨床分布及其耐藥性分析[J].中華醫(yī)院感染學(xué)雜志,2009,19(5):586-588.
[7] 呂媛,王珊.衛(wèi)生部全國細(xì)菌耐藥監(jiān)測網(wǎng)2011年度腸桿菌科細(xì)菌耐藥監(jiān)測[J].中國臨床藥理學(xué)雜志,2012,28(12):937-940.
[8] 羅燕萍,李琴春,葉麗艷,等.104株大腸埃希菌對3種氟喹諾酮類藥物突變抑制濃度的比較研究[J].中華醫(yī)院感染學(xué)雜志,2009,19(17):2242-2244.
[9] 楊青,俞云松,倪語星,等.2007年中國CHINET腸球菌屬耐藥性監(jiān)測[J].中國感染與化療雜志,2009,9(3):175-179.

