小探頭超聲內鏡對140例上消化道隆起性低回聲病變的研究
劉海霞,楊 誠,馬醫安,王鴻軻,徐彩霞,李繼昌
(寶雞市中心醫院消化內科,陜西 寶雞 721008)
?
小探頭超聲內鏡對140例上消化道隆起性低回聲病變的研究
劉海霞※,楊誠,馬醫安,王鴻軻,徐彩霞,李繼昌
(寶雞市中心醫院消化內科,陜西 寶雞 721008)
摘要:目的探討小探頭超聲內鏡(MPS)對上消化道隆起性低回聲病變的診斷價值。方法回顧性分析2009年4月至2012年6月寶雞市中心醫院收治的經MPS檢查發現的140例上消化道隆起性、低回聲病變患者的臨床資料,了解病變的部位、大小、性質、來源及病理結果。結果上消化道低回聲隆起性病變的好發部位依次是胃(47.1%)、食管(45.7%)、十二指腸(7.2%);食管病變以下段好發,中段次之,上段最少;胃部病變好發部位依次為:胃底、胃竇、胃體及胃體竇交界處;十二指腸病變相對較少。病變大小:大部分≤1 cm,占62.9%,以1~3 cm次之,占35.7%;≥3 cm占1.4%,最少。超聲診斷結果,食管病變大部分為平滑肌瘤,而胃、十二指腸均為間質瘤;食管病變中起源于黏膜肌層的42例,起源于固有肌層的22例;胃部病變起源于固有肌層的62例,起源于黏膜肌層的4例;十二指腸病變均起源于固有肌層。從病理資料顯示,食管病變中支持超聲內鏡平滑肌瘤診斷的18例;胃、十二指腸共16例患者中,支持超聲內鏡間質瘤診斷的為12例。結論上消化道隆起性低回聲病變中食管病變多<1 cm,胃及十二指腸病變多<3 cm,食管病變多起源于黏膜肌層,而胃及十二指腸病變多起源于固有肌層。MPS對間質瘤的診斷有重要臨床價值,有助于指導進一步的治療及判斷預后。手術切除是此類病變最有效的治療方法。
關鍵詞:小探頭超聲內鏡;低回聲隆起性病變;上消化道;診斷
常規內鏡檢查及活檢技術可以確診許多消化道黏膜的病變,但對于黏膜深層及黏膜下的病變,常規內鏡檢查往往難以達到滿意的結果。小探頭超聲內鏡(miniprobe sonography,MPS)可以直接通過內鏡活檢孔道進行超聲掃描,無需更換內鏡,患者痛苦小,易于接受。本研究通過總結MPS對上消化道隆起性、低回聲病變患者資料,旨在提高醫師對此類病變超聲內鏡診斷的準確性,從而進一步對其治療提供指導,以利于MPS的臨床普及應用。
1資料與方法
1.1一般資料選擇2009年4月至2012年6月寶雞市中心醫院收治的經MPS檢查提示上消化道隆起性低回聲病變患者140例,男80例、女60例,年齡18~78(53±14)歲。
1.2器械和方法超聲內鏡為Olympus UM-2R和3R,探頭頻率分別為12.5 MHz和20 MHz。超聲小探頭經胃鏡活檢鉗道插入,掃描方式為360°旋轉掃描,先用20 MHz探頭,如病變范圍大,遠場顯示不清時,再換用12.5 MHz微探頭。對MPS顯示病變位于黏膜層至黏膜下層均行病理組織活檢,部分行外科手術的患者,收集其手術資料及病理資料。 檢查前1日晚20:00后禁食、禁水。140例患者MPS檢查前均已行普通電子胃鏡檢查,再行MPS檢查。估計檢查操作時間較長,病變在十二指腸、近賁門食管病變者,可術前給予鹽酸消旋山莨菪堿10 mg肌內注射。檢查時常規左側臥位,固定內鏡在病變附近,抽吸腔內氣體,自胃鏡活檢孔道注入無氣水,然后自活檢孔插入超聲小探頭,使之浸泡于水中,在靠近病變部位進行探查,記錄超聲圖像。檢查過程中可緩慢伸縮超聲探頭且根據病變部位貯水情況反復注水,直到獲得滿意超聲圖像。
1.3術后處理術后密切觀察患者有無嘔血、黑便、胸痛、腹痛,禁食2 h;活檢患者監測呼吸、血壓、脈搏、體溫。
2結果
上消化道低回聲病變的140例患者中,胃部病變66例(47.1%),食管病變64例(45.7%),十二指腸病變10例(47.2%)。
2.1上消化道隆起性病變的起源和大小食管病變起源于黏膜肌層的多于固有肌層,且病灶以≤1 cm為多;胃部病變起源于固有肌層的多于黏膜肌層,病灶以1~3 cm為多,≤1 cm次之;十二指腸病變均起源于固有肌層,病灶大小以1~3 cm居多。病變大小:大部分≤1 cm,占62.9%,以1~3 cm次之,占35.7%;≥3 cm最少占1.4%。見表1。
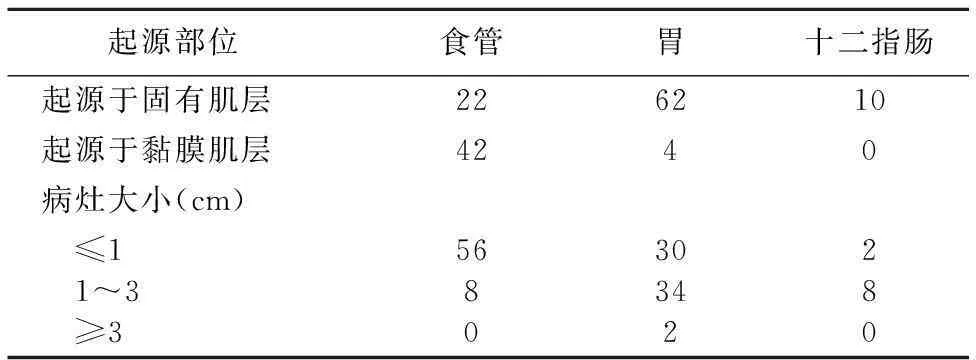
表1 上消化道隆起性病變的黏膜下起源、大小 (例)
2.2消化道隆起性病變的部位分布病變在上消化道的分布情況:食管上段4例,中段16例,下段42例;胃部胃底30例,胃體14例,底體交界4例,胃竇18例;十二指腸病變球降交界6例,降部4例。本組資料顯示,上消化道低回聲隆起性病變的好發部位依次是胃、食管、十二指腸;食管病變以下段好發,中段次之,上段最少;胃部病變好發部位依次為:胃底、胃竇、胃體及胃體竇交界處;十二指腸病變相對較少。
2.3140例胃、食管、十二指腸病變超聲胃鏡診斷及病理超聲胃鏡診斷食管病變大部分為平滑肌瘤;食管黏膜肌層活檢42例,26例有病理結果,失訪16例,其中支持超聲內鏡下平滑肌瘤診斷的有18例,其余8例均為炎性改變(圖1);而胃、十二指腸77例MPS均診斷為間質瘤,其中16例患者接受手術,術后病理支持超聲內鏡間質瘤診斷的為12例,叢狀纖維黏液瘤1例,神經纖維瘤1例,其余2例為慢性炎癥改變。間質瘤回聲不均、邊界不清,病灶較大的均提示高危險度間質瘤可能。見表2,圖2、圖3。

表2 胃、食管、十二指腸病變超聲胃鏡診斷及病理 (例)
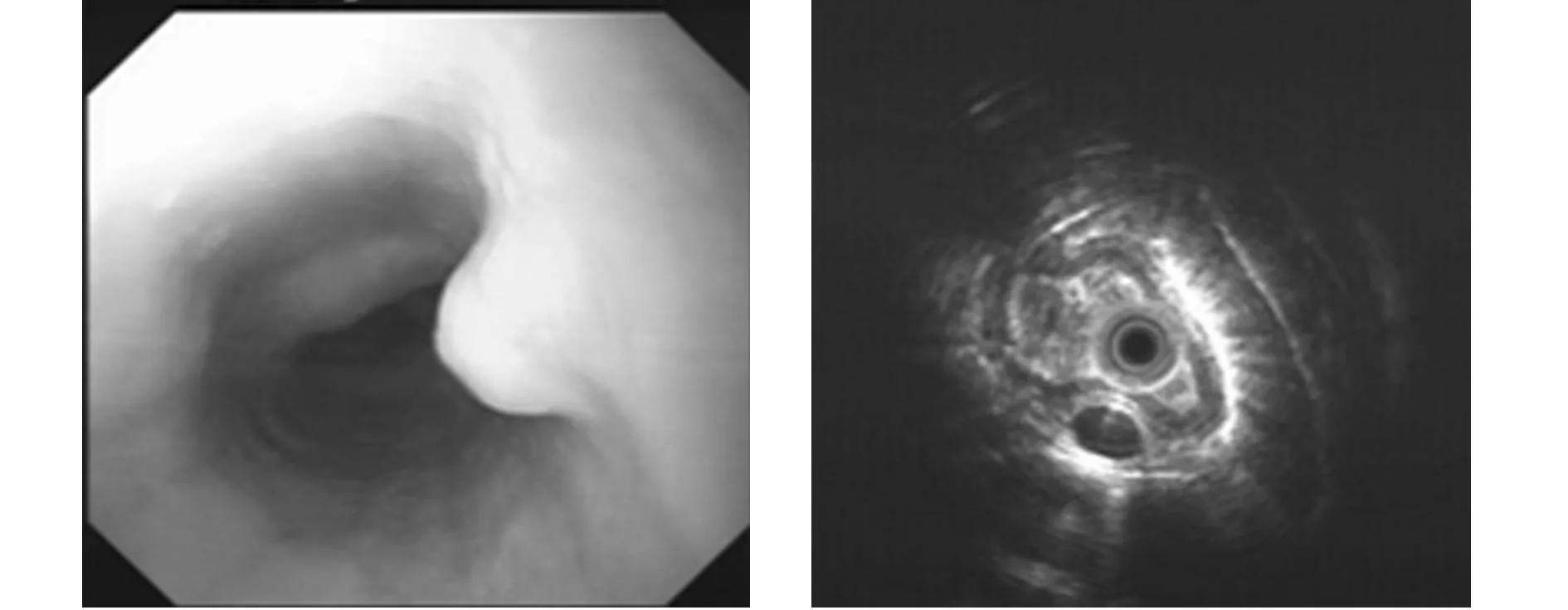
圖1超聲內鏡食管平滑肌瘤 病灶可見0.3 cm×0.2 cm低回聲改變,呈橢園形,向腔內突出,邊界清楚,內部回聲均勻,起源于黏膜肌層
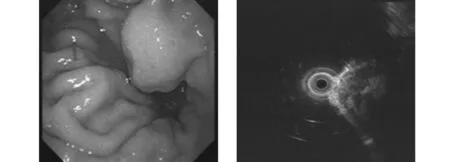
圖2超聲內鏡胃間質瘤 病灶呈中、低回聲,內部回聲不均勻,大小約1.4 cm×1.2 cm,起源于固有肌層,術后病理考慮極低危險度胃間質瘤
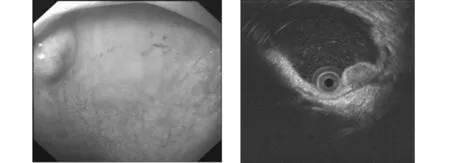
圖3超聲內鏡十二指腸降部間質瘤 病灶可見0.5 cm×0.6 cm低回聲改變,邊界清楚,內部回聲均勻,起源于固有肌層
3討論
目前超聲內鏡已廣泛用于消化道及膽胰病變的診斷及治療。超聲內鏡檢查具有一定的難度,初學者不僅認識圖像有困難,準確將病變顯示更有困難。這就要求術者具有良好的內鏡操作技術,能熟練進行十二指腸插鏡,同時還要具有解剖及超聲知識[1](145)。超聲描述包括病變的形態、大小、邊界、回聲(高低和是否均勻)以及病變的起源,還要包括病變與周圍組織的關系,對惡性病變也包括局部淋巴結的情況[1](186)。超聲內鏡能清晰地顯示消化管壁的5個超聲層次,由內向外依次為:高-低-高-低-高,分別對應于消化管壁的黏膜層-黏膜肌層-黏膜下層-固有肌層-漿膜層[2]。MPS能夠清楚顯示腫物的邊界、大小及包膜,對了解病變的起源、性質,鑒別良惡性,正確區分消化道腔內外的病變有重要臨床價值。特別對表淺或細小病灶的提示,遠優于常規超聲檢查[3]。MPS 的缺點是:對較大病灶的邊界及回聲顯示較差,對于病變>3 cm 及其周圍淋巴結轉移和鄰近臟器受累情況常難以顯示。因此,建議如病變>3 cm,需要行穿刺活檢或需要明確其周圍是否合并淋巴結腫大及是否合并鄰近臟器轉移時,宜選用超聲內鏡[4]。
本研究結果顯示,MPS均為低回聲改變,但病理結果食管病變顯示為平滑肌瘤的可能性大,而胃、十二指腸病變顯示為間質瘤的可能性大。金震東等[1](212)指出,食管間質瘤需要CD34和CD117免疫組織化學染色陽性方能診斷,而滿足此標準的食管間質瘤少見,僅占同期食管間葉源性腫瘤的12.5%~25.0%。由于光鏡或超聲內鏡下不能區分同屬胃腸間葉源性的平滑肌瘤,近年來內鏡下(包括超聲內鏡)診斷的食管間質瘤也包括了平滑肌瘤等間葉性腫瘤。食管平滑肌瘤超聲影像表現為來源于第二層和第四層的低回聲,即相當于黏膜肌層和固有肌層的塊影。胃間質瘤與平滑肌源性腫瘤具有相同的聲像圖表現,一般為低回聲病灶,有的回聲較低,接近于無回聲,也有的回聲稍高,呈中等偏低回聲;內部回聲均勻,偶爾也可出現不均勻回聲或液化區及鈣化灶[1](261)。基于此,同為低回聲病變,病理及免疫組織化學不同,決定其不同的預后與治療手段。消化道間葉源性腫瘤包括平滑肌瘤、脂肪瘤、纖維瘤、神經纖維瘤、平滑肌肉瘤、纖維肉瘤、神經纖維肉瘤、間質瘤等,超聲內鏡檢查時僅脂肪瘤表現為密集強回聲,其余均為低回聲或中等偏低回聲,所以超聲內鏡檢查時要仔細觀察低回聲內部均勻與否,腫物邊界規則與否,有無周圍組織受侵及淋巴結有無轉移等有助于鑒別診斷。
胃腸道間質瘤是胃腸道最常見的間葉源性腫瘤,由突變的c-kit 或血小板源性生長因子受體α基因驅動;組織學上多由梭形細胞、上皮樣細胞、偶或多形性細胞,排列成束狀或彌漫狀圖像,免疫組織化學檢測通常為CD117或鈣調控的氯離子通道蛋白表達陽性[5](836)。據統計,間質瘤有60%~70%發生于胃;20%~30%發生于小腸,<10%發生于食管、結腸和直腸[6]。對于黏膜下間質瘤超聲內鏡有助于分辨其惡性程度,腫瘤直徑>4 cm,回聲不均勻及伴有囊腔,突出于腔壁且形狀不規則都是與高危相關的獨立因素,如上述3種特征具備2種或2種以上,高度惡性診斷敏感性可達到80%以上。腫物大小在3 cm以內,回聲均勻、邊緣整齊則是低度惡性的特征,如果3種特征都具備,低度惡性的可能接近100%[7]。本組病例中,MPS診斷間質瘤77例,而經手術切除16例中,術后病理11例為低危險度間質瘤,僅1例為高危險度間質瘤,1例叢狀纖維黏液瘤為罕見病例,本例特點是形態欠規則,回聲低,但不均勻,起源于固有肌層;1例為神經纖維瘤。
目前MPS雖然公認為胃腸道間質瘤首選診斷方法,但最終的確診手段是病理檢驗和免疫組織化學法。手術切除是胃腸平滑肌腫瘤最有效的治療方法,對平滑肌瘤切緣一般為1.0~1.5 cm;而平滑肌肉瘤須行根治術。因少數平滑肌腫瘤有惡變傾向,即使無癥狀的平滑肌腫瘤亦應積極主張手術治療[8]。中國胃腸間質瘤診斷治療專家共識(2011年版)指出胃腸道間質瘤的手術適應證及急診手術適應證[5](838)是臨床工作應該踐行的指南。
參考文獻
[1]金振東,李兆申.消化超聲內鏡學[M].北京:科學出版社醫藥衛生出版分社,2006:145,168,212,261.
[2]孫明軍,劉曉東,汪旭,等.內鏡超聲檢查對上消化道黏膜下腫瘤的診斷價值[J].中國醫科大學學報,2004,33(3):234-235.
[3]Matsumoto T,Iiad M,Matsui T,etal.A large Brunner′s gland adenoma removed by endoscopic polypectomy[J]. Endoscopy,1990,22(4):192-193.
[4]劉錦濤,余細球.超聲內鏡對內鏡治療上消化道病變的治療價值[J].中國內鏡雜志,2008,14(3):243-245,248.
[5]CSCO胃腸間質瘤專家委員會.中國胃腸間質瘤診斷治療專家共識(2011 年版)[J].臨床腫瘤學雜志,2011,9 (16):836.
[6]葉菲,張澍田.胃腸道間質瘤研究進展[J].臨床消化病雜志,2006,18(3):186-188.
[7]Palazzo L,Landi B,Cellier C,etal.Endosonographic features predictive of benign and malignant gastrointestinal stromal cell tumors[J].Gut,2000,46(1):88-92.
[8]蕭樹東,許國銘.中華胃腸病學[M].北京:人民衛生出版社,2008:549-550.
Study on Endoscopic Miniprobe Sonography in the Diagnosis of 140 Patients with Upper Gastrointestinal Protuberant Hypoechoic Lesions
LIUHai-xia,YANG-Cheng,MAYi-an,WANGHong-ke,XUChai-xia,LIJi-chang.
(DepartmentofGastroenterology,BaojiCentralHospital,Baoji721008,China)
Abstract:ObjectiveTo explore the value of endoscopic miniprobe sonography(MPS) in the diagnosis of upper gastrointestinal protuberant hypoechoic lesions.MethodsClinical data of 140 patients with upper gastrointestinal protuberant hypoechoic lesions admitted in Baoji Central Hospital from Apr.2009 to Jun.2012 was retrospectively analyzed.All the cases were examined by MPS,the location,size,nature,source and pathological results of the lesions were studied.ResultsThe predilection sites of upper gastrointestinal protuberant hypoechoic lesions were stomach(47.1%),esophagus(45.7%),and duodenum(7.2%) successively.The predilection site of esophageal lesions was the lower part,followed by the middle part,and the upper part at least.The predilection sites of gastric lesions were fundus of stomach,gastric antrum,and the junction of gastric body and gastric antrum in order.Duodenal lesions were scarce.Most lesion size was less than 1 cm,accounting for 62.9%;size between 1 cm and 3 cm,accounting for 35.7%;size more than 3 cm,accounting for 1.4%,at least.Results of ultrasound diagnosis showed that esophageal lesions were leiomyoma usually,and gastric and duodenal lesions were stromal tumors.There were 42 cases of esophageal lesions derived from mucosal muscularis,and 22 cases derived from inherent muscularis;there were 62 cases of gastric lesions derived from muscularis propria,and 4 cases derived from mucosal muscularis;duodenal lesions all derived from inherent muscularis.Pathologic results showed,18 cases of esophageal lesions were leiomyoma,supporting the results of endoscopic sonography;and 12 cases of gastric and duodenal lesions were stromal tumors,supporting the results of endoscopic sonography.ConclusionAmong patients with upper gastrointestinal protuberant hypoechoic lesions,esophageal lesions are usually less than 1 cm,gastric and duodenal lesion are usually less than 3 cm,esophageal lesions mainly derive from mucosal muscularis,gastric and duodenal lesions mainly derive from inherent muscularis.MPS has great value in the diagnosis of stromal tumors,it contributes to the guidance for further treatment and prognosis.Surgical resection is the most effective treatment for such lesions.
Key words:Endoscopic miniprobe sonography; Protuberant hypoechoic lesions; Upper gastrointestinal tract; Diagnosis
收稿日期:2013-08-23修回日期:2014-07-15編輯:伊姍
doi:10.3969/j.issn.1006-2084.2015.01.050
中圖分類號:R571; R573
文獻標識碼:A
文章編號:1006-2084(2015)01-0126-03

