不同手術入路內固定融合術治療胸腰段脊柱骨折的效果比較
尹升吉 倫學剛
山東省壽光市人民醫院脊柱創傷外科,山東壽光 262700
胸腰段脊柱骨折屬于骨科常見疾病,近年來隨著交通意外及高處墜落事故的不斷增多,胸腰段脊柱骨折的發病率也呈逐年上升趨勢[1]。與一般壓縮性骨折相比,胸腰段脊柱骨折屬于高能量創傷,脊柱生物力學發生改變,脊髓神經受損病情復雜,嚴重者可危及生命,而要解除因椎管壓迫或椎體移位導致的神經系統損害以及恢復正常的椎體高度、序列及穩定性需要依賴手術治療[2]。隨著現代科技的發展,骨科內固定器械及材料也不斷更新發展,這在一定程度上放寬了胸腰段脊柱骨折的手術適應證,并且大大提高了術后療效,但術后并發癥有增無減[3]。臨床外科治療胸腰段脊柱骨折主要采用前路或后路兩種入路方式,但采取何種手術入路方式治療胸腰段脊柱骨折的效果更加理想,臨床上尚未達成共識[4]。本研究對84例胸腰段脊柱骨折患者采取前路和后路兩種入路方式治療,觀察比較其臨床效果及并發癥,為臨床治療提供依據。
1 資料與方法
1.1 一般資料
選取山東省壽光市人民醫院脊柱創傷外科2013年8月~2015年1月收治的84例胸腰段脊柱骨折患者,所有均符合納入與排除標準。將所有患者隨機分為兩組,前路組和后路組,每組42例。兩組患者性別、平均年齡、發病原因、損傷部位等一般資料比較差異無統計學意義(P>0.05),具有可比性(表 1)。本研究經本院醫學倫理委員會批準,所有入選患者均知情同意參與研究,并簽署知情同意書。

表1 兩組的一般資料情況(n)
1.2 納入標準
①損傷部位為T10~L2;②年齡≥18歲;③受傷時間≤3周;④無惡性腫瘤、傳染病以及血液系統疾病的患者;⑤無嚴重心、肝、腎功能障礙患者;⑥能夠耐受手術并愿意配合醫生接受治療的患者;⑦無認知功能障礙,能正常交流者。
1.3 排除標準
①嚴重的顱腦損傷和(或)胸腹腔損傷患者;②病理性骨折患者以及先天畸形;③嚴重的開放性骨折患者;④合并有下肢原發性神經系統損傷以及膀胱、直腸功能障礙的患者;⑤不愿意配合治療的患者。
1.4 治療方法
1.4.1 前路組 采用前路內固定融合術:患者取仰臥位,常規全身麻醉處理,取左側入路,充分暴露骨折椎體前方及鄰椎,切除骨折椎體中后2/3的骨質及其上下椎間盤組織,對椎管前方采取減壓處理,完全消除后縱韌帶前方的致壓物,將受壓椎體撐開復位后,植入同側髂骨塊并內固定,生理鹽水沖洗,最后逐層關閉切口。
1.4.1 后路組 采用后路內固定融合術:患者取俯臥位,常規全身麻醉處理,懸空下胸、腹部,以患椎為中心做切口,充分暴露骨折椎體及上下鄰椎,置入椎弓根釘;在C型臂X線機下軸向撐開患椎,恢復患椎及椎間隙高度,將固定釘鎖緊,根據椎體損傷程度行自體髂骨關節突間及橫突間植骨融合。生理鹽水沖洗,置負壓引流管一條,最后逐層縫合切口。術后1~2 d拔除引流,臥床2~3個月。
治療后,兩組患者均給予常規的抗生素治療,密切觀察病情。
1.5 觀察指標
觀察并記錄兩組的臨床療效、手術時間、術中出血量、住院時間、運動與觸覺評分以及術后并發癥發生情況。
1.6 療效判定標準[4]
顯效:臨床癥狀、體征明顯消失,X線顯示壓縮椎體高度恢復至正常高度的90%以上,脊柱無畸形,骨折完全愈合,脊柱后凸Cobb角<3°,生活、工作正常無影響;有效:臨床癥狀、體征均有不同程度的消失,腰痛癥狀輕微,X線示壓縮椎體高度恢復至正常高度的60%~90%,脊柱輕度后凸畸形,脊柱后凸Cobb角3°~8°,能夠從事輕體力活動,生活質量得到改善;無效:臨床癥狀、體征無改善,腰痛等癥狀明顯,X線示壓縮椎體高度恢復不到正常高度的60%,脊柱畸形,骨組織愈合差,脊柱后凸Cobb角>8°,幾乎無法從事體力活動。總有效率=(顯效+有效)例數/總例數×100%。采用脊髓損傷神經學分類國際標準(ASIA2011)評估運動與觸覺評分[5]。
1.7 統計學處理
數據采用SPSS 18.0軟件進行分析與處理,計量資料用均數±標準差(±s)表示,采用 t檢驗,計數資料采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床療效的比較
前路組的總有效率為85.71%,后路組為95.24%,兩組比較差異有統計學意義(P<0.05)(表 2)。

表2 兩組患者臨床療效的比較[n(%)]
2.2 兩組患者手術時間、術中出血量、住院時間的比較
后路組的手術時間、住院時間明顯短于前路組,術中出血量明顯少于前路組,差異均有統計學意義(P<0.05)(表 3)。
表3 兩組患者手術時間、術中出血量、住院時間的比較(±s)
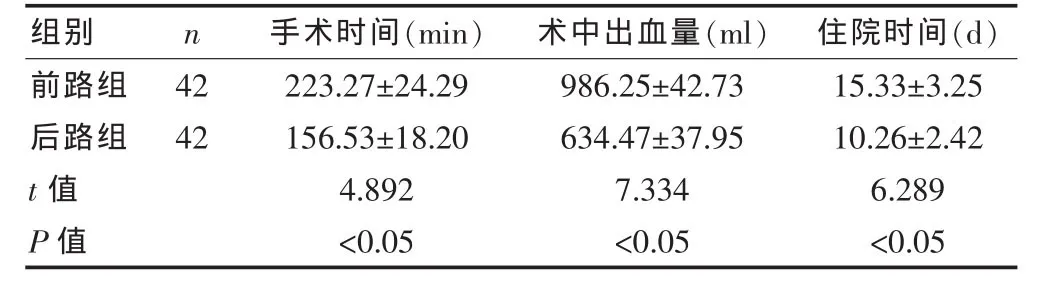
表3 兩組患者手術時間、術中出血量、住院時間的比較(±s)
組別 n 手術時間(min) 術中出血量(ml) 住院時間(d)前路組后路組42 42 t值 P值223.27±24.29 156.53±18.20 4.892<0.05 986.25±42.73 634.47±37.95 7.334<0.05 15.33±3.25 10.26±2.42 6.289<0.05
2.3 兩組患者治療前后運動與觸覺評分的比較
兩組患者治療后的運動與觸覺評分均顯著高于治療前,差異有統計學意義(P<0.05),但兩組治療前后組間比較,差異均無統計學意義(P>0.05)(表 4)。
表4 兩組患者治療前后運動與觸覺評分的比較(分,±s)
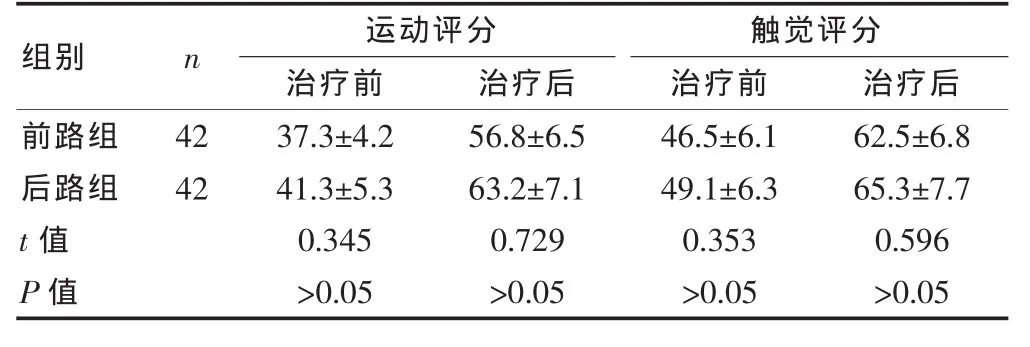
表4 兩組患者治療前后運動與觸覺評分的比較(分,±s)
組別 n 運動評分治療前 治療后觸覺評分治療前 治療后前路組后路組42 42 t值 P值37.3±4.2 41.3±5.3 0.345>0.05 56.8±6.5 63.2±7.1 0.729>0.05 46.5±6.1 49.1±6.3 0.353>0.05 62.5±6.8 65.3±7.7 0.596>0.05
2.4 兩組患者術后并發癥發生率的比較
兩組患者的術后并發癥發生率比較,差異無統計學意義(P>0.05)(表 5)。
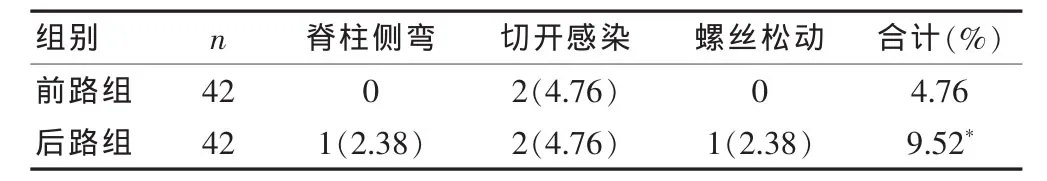
表5 兩組患者術后并發癥發生率的比較[n(%)]
3 討論
胸腰段脊柱是胸椎后突和腰椎前突的重要連接節段,是脊柱相對固定和相對活動的中間部位,此節段是骨折的高發部位[6-8]。胸腰段脊柱骨折能夠壓迫周圍神經組織,損傷患者神經功能,甚者可出現下肢癱瘓,嚴重影響患者的預后,其治療首選外科手術[9-12]。
后路內固定是治療胸腰段脊柱骨折的傳統手術方法,具有操作簡便、創傷小、內固定效果好、手術時間短、術中出血量少、術后恢復快等優點,手術操作過程中要注意血腫務必徹底有效清除,從而減少感染的發生[13]。前路內固定手術操作較為復雜,手術時間較長,術中出血量較多,創傷較大,治療過程中要選擇患側入路,充分考慮到各臟器的阻擋,同時注意減少肋間血管與節段動脈的結扎,避免過度損傷胸膜和神經根,也有利于減少術后并發癥[14-16]。本研究采用前路與后路不同內固定融合術治療胸腰段脊柱骨折,結果顯示,后路組的總有效率明顯高于前路組,手術時間、住院時間明顯短于前路組,術中出血量明顯少于前路組(P<0.05);兩組治療后的運動與觸覺評分均較治療前顯著提高(P<0.05);兩組的術后并發癥發生率差異無統計學意義(P>0.05),提示后路內固定融合術治療胸腰段脊柱骨折的效果明顯優于前路內固定,能明顯縮短手術時間、住院時間,減少術中出血量,值得臨床推廣應用。
[1]田禾,宋玉成,陳江濤,等.前路與后路內固定治療成人胸腰段脊柱骨折的系統評價[J].中華外科雜志,2008,46(20):1562-1567.
[2]張兆川,馬超,吳德慧,等.椎弓根螺釘椎旁肌間隙與后正中入路內固定修復胸腰椎骨折:穩定性比較[J].中國組織工程研究,2014,18(40):6451-6458.
[3]方向前,胡志軍,范順武,等.胸腰段骨折經肌間隙入路與傳統入路內固定的比較研究[J].中華骨科雜志,2009,29(4):315-319.
[4]寧凱,張浩沙強,李坤,等.AF內固定系統和TSRH內固定系統治療胸腰段脊柱骨折[J].中華創傷雜志,2013,29(3):267-268.
[5]Vaccaro AR,Lim MR,Hurlbert RJ,et al.Surgical decision making for unstable thoracolumbar spine injuries:results of a consensus panel review by the Spine Trauma Study Group[J].Spine Trauma Study Group) Spinal Disord Tech,2006,19(1):1-10.
[6]Charles YP,Steib JP.Management of thoracolumbar spine fractures with neurologic disorder[J].Orthop Traumatol Surg Res,2015,101(1 Suppl):S31-S40.
[7]黃善武,歐陽永生.前路與后路內固定治療成人胸腰段脊柱骨折療效觀察[J].現代中西醫結合雜志,2014,23(10):1104-1105.
[8]劉忠,張紹文,溫劍濤,等.前路減壓植骨內固定治療胸腰椎骨折[J].蘭州大學學報·醫學版,2008,34(3):78-80.
[9]李磊.后路內固定治療胸腰椎骨折術后矯正角度丟失隨訪分析[D].徐州:徐州醫學院,2005.
[10]麻文謙,張少成.硬脊膜減張術在陳舊性胸腰段脊柱骨折并脊髓損傷治療中的應用意義[J].中華臨床醫師雜志(電子版),2012,6(13):115-117.
[11]馬勝忠,侯鐵勝,趙杰,等.胸腰段脊柱骨折后路內固定手術失敗原因分析[J].中國矯形外科雜志,2005,13(4):249-251.
[12]曾忠友,張建喬,金才益,等.胸腰段脊柱骨折不同固定方式療效對比分析[J].中華創傷雜志,2012,28(2):149-154.
[13]唐天駟,錢邦平.胸腰段脊柱骨折的分類和治療[J].中華創傷骨科雜志,2002,4(1):56-57.
[14]楊勇,鄧曉強.傷椎置釘固定結合椎體內植骨治療胸腰段脊柱骨折的進展[J].中國醫藥導報,2014,11(14):154-156.
[15]王端勛,閆小磊,朱光,等.101例胸腰段脊柱骨折合并脊髓損傷手術治療[J].中國實用神經疾病雜志,2014,17(5):91-92.
[16]楊維權,劉大雄,孫榮華,等.胸腰段脊柱骨折的手術適應證和術式選擇[J].中國骨與關節損傷雜志,2006,21(12):948-950.

