大病醫保體系內的制度差異及其公平和效率評價
周 晉, 金 昊
(1.復旦大學 管理學院, 上海 200433; 2.上海財經大學 公共經濟與管理學院, 上海 200434)
大病醫保體系內的制度差異及其公平和效率評價
周 晉1, 金 昊2
(1.復旦大學 管理學院, 上海 200433; 2.上海財經大學 公共經濟與管理學院, 上海 200434)
我國大病醫保體系具有明顯的“碎片化”特征,且體系內存在較多制度上的差異,這可能造成不公平和低效率的問題。針對該問題,文章建立相關模型采用基尼系數描述大病醫保資金分配的公平狀況、使用邊際效用描述大病醫保體系的資金使用效率,并就大病醫保體系內的相關制度差異進行了分析。研究結果表明:在參保人數、可報銷資金量和報銷起付點相同的大病醫保體系中,界定“大病”的無病種限制方案在公平性和經濟效率上要優于有病種限制方案;擴大病種范圍或調低報銷起付點可使更多參保人納入報銷范圍,從而改善體系的公平性和經濟效率。文章進一步指出:在參保人能夠承擔大病費用自付部分的條件下上述結論成立;參保人獲得更多效用的根本辦法在于增加大病醫保報銷資金數額和實行更加公平的分配。
大病醫保; 公平; 效率; 制度差異
隨著醫療保險制度的持續改革和完善,我國逐步建立了覆蓋城鄉居民和職工的多層次全民醫保體系。截止到2014年底,參加兩項基本醫療保險人數超過了5.97億人。其中城鎮職工基本醫療保險人數達到2.83億人,城鄉居民基本醫療保險參保人數為3.15億人[1]。但我國醫療保險制度還存在制度不健全、保障水平較低等問題,參保居民在患大病時還存在“因病致貧、因病返貧”現象。針對這種情況,2012年8月30日國家發改委、衛生部、人力資源和社會保障部等6部委聯合發布《關于開展城鄉居民大病保險工作的指導意見》(下文簡稱為《指導意見》),在此指引下各地陸續展開大病醫療保險(下面簡稱為大病醫保)的試點及推廣。
中國共產黨第十八次全國代表會之后,隨著我國戶籍制度改革,戶籍壁壘逐步取消,各地正在開展城鎮居民基本醫療保險與新農合新型農村合作醫療保險(下面簡稱為新農合)的整合,但“三保合一”暫時還做不到,醫療保險制度的“碎片化”仍將存在[2]。這就造成醫保體系內不同類型的參保人所承擔的義務和享受的保障權益出現差異,其中可能會產生的公平和效率問題成為學者們關注的焦點。值得注意的是,我國的大病醫保依托于基本醫療保險制度,是增強對大病患者保障的一項制度性安排,因此也形成了事實上的制度“碎片化”。同時,各地在大病醫保運營中形成了多種具有“地方特色”的大病醫保運營模式。因此,在制度“碎片化”和“地方特色”的雙重影響下參保人員可能面臨不公平或低效率的問題。本文針對上述問題,分析了國內外大病醫保模式,總結了我國大病醫保體系內的制度差異,采用數學模型對大病醫保的公平和效率問題進行評估和分析。
一、國內外大病醫療保險
1.“大病”的定義
在各國實踐中,“大病”的定義存在較大差異[3]。在我國,大病一般是指醫療支付超過統籌基金支付最高限額(當地社會年平均工資的4倍)以上的疾病[4]。在國外的研究中,往往是通過認定是否為“災難性衛生支出”來確定大病的范疇。在所搜集的文獻中,“災難性衛生支出”存在不同的定義方式:其一,是從臨床醫學角度看,醫治重癥疾病所需支付的費用往往是“災難性”的,因此可按疾病種類來定義這類衛生支出;其二,是從支出角度來看,在某一時期內,若家庭的衛生支出超出了預設的閾值,就可認定為災難性衛生支出;其三是從收入角度來看,當醫療衛生支出占家庭的收入或支出超過一定比重時,就可認定該家庭存在災難性衛生支出[5]。世界衛生組織認為如果衛生服務費用占家庭有效支付能力(家庭有效支付能力可以用家庭收入扣除生活必需支出后剩余部分來衡量)的40%以上,則可定義為“災難性衛生支出”,該組織建議不同的國家和地區可酌情采取不同的比例標準[6]。在具體實踐中,我國政策制定部門也參考了該定義。
2.國外大病醫保概述
為了避免大病對個人及家庭造成災害性的影響,大多數發達國家都建立了大病醫保制度。在此過程中,Rose提出的福利多元組合理論產生了重要的影響[7]。該理論認為家庭、市場和國家是組成整合社會福利的重要三方,即“福利三角”。在各國的社會醫療保險模式實踐中,其籌資和保障方式也存在許多差異。具體而言,絕大部分發達國家都以醫療費用支出為依據,對“大病”個人及家庭給予保障,如德國[8]、瑞典[9]等,其顯著的特征就是個人及家庭在“大病”中僅需承擔有限的支出責任,其余則由政府、商業保險或兩者混合來承擔。孫嘉尉和顧海對6個發達國家的醫療保障制度進行了比較,并把大病保障的支出補償分為超額補償和自付封頂兩個模式,并指出各國主要基于其國情選擇了不同的模式[10]。而在我國的大病醫保實踐中,各地根據自身情況不同選擇了不同的大病醫保模式。
3.我國大病醫保及其實現模式
對于我國大病醫保,學者們一般持有兩種觀點:一部分學者認為大病醫保是建立在基本醫療保險制度之上的補充保險[11],但大部分學者則認為大病醫保是基本醫療保險的延伸[12][13]。無論哪種觀點,學者們都認為基本醫療保險與大病醫保有著緊密的聯系。即便在整合為“城鄉居民基本醫療保險”之后,仍然與城鎮職工基本醫療保險形成兩套不同的醫療保險制度,相對應的大病醫保也無法有效整合。
(1)城鎮職工大病醫保
對城鎮職工參保人員而言,和基本醫療保險相應的大病醫保在實踐中通常有三種形式:一是城鎮職工基本醫療保險中的住院報銷制度,即在住院期間的醫療費用超過起付線后,城鎮職工基本醫療保險的參保人員可通過基本醫療保險獲得一定比例的報銷補償,但每年累計報銷存在封頂線;二是部分省市制定的專門城鎮職工大病醫療保險,如江西省制定了《江西省城鎮職工大病醫療保險暫行辦法》(贛人社發[2011]49號),其中規定大病醫保由單位投保,并設置了年度給付上限;三是商業補充醫療保險,一般按病種投保,需要由個人承擔全部或者部分保費。一般而言,城鎮職工的“大病”保險被稱為“補充醫療保險”。
(2)城鄉居民大病醫保
根據《指導意見》,大病醫保制度已經先于基本醫療保險的整合在我國城鎮居民與農村中進行試點與推廣。截至2013年底,居民大病保險在全國25個省的144個統籌地區全面推開,覆蓋人口3.6億 (保監會,2014),截至2014 年5月底,農村居民大病保險試點工作已覆蓋全國50%以上的縣、市、區(衛計委,2014)[14]。目前大病醫保不需要參保人員增加繳費,僅從基本醫保賬戶結余部分籌資,因此,也被視為基本醫保制度的延伸。
4.大病醫保體系內的制度差異
在我國大病醫保的實踐中,既存在城鎮職工與城鄉居民的根本制度性差異,同時城鄉居民大病醫保制度由于各地政府的原因,在籌資模式及標準、保障范圍、保障水平、經辦方式還存在諸多差異[12]。
籌資標準差異:一方面,由于各地經濟發展水平和居民收入水平存在差異,大病醫保籌資標準差異也較大;但另一方面,對于城鄉居民而言,大部分省市縣采取了統一的籌資標準,如湖北、廣西等。而部分省市縣則采取農村略低于城市居民的差別籌資標準,如遼寧、安徽、吉林[12]。
保障范圍差異:由于《指導意見》對保障范圍提出了以病種或費用兩種方式來劃分的建議,因此,部分省市縣存在按病種開展居民大病醫保的情況,如四川、山東兩省;但大部分省市縣則直接采取按支出費用標準給予保障的方式,只是對“合規醫療費用”各地結合自身情況做出了一些限定[12]。
保障水平差異:對于參保人員的二次報銷標準,各地差異較大,體現在起付線、封頂線及個人自付比例等這些具體政策參數上。甘肅、青海等部分內地省市縣的起付線為定額方式,而廣東、浙江等省市縣則根據上一年度城鄉居民收入情況來確定;少數地區,如山東、山西,還規定了二次報銷的封頂線。對于個人自付比例,許多地區都采取了分段確定的方式,來確保補貼更傾向于大額的醫療費用支出,一般在較少的醫療費用支出時,自付比例都在50%左右,而達到最高醫療費用支出標準以上,則自付比例可減少至15%~20%[12]。
經辦方式的差異:在居民大病醫保的實踐中,形成了由商業保險機構經辦的承保模式,如太倉模式[15];和以社保機構經辦的承保模式,如常熟[16]、杭州[17]等。
筆者認為造成上述制度差異可歸結為“大病”界定方法的差異以及其他制度設計差異這兩方面。
(1)“大病”界定方法差異
界定“大病”的方法決定了大病醫保體系內的參保人是否有報銷的權利。在我國各地的實踐中,界定是否屬于報銷范圍的“大病”一般有兩種方法:一種直接確定大病保險的起付標準,只要參保人的醫療費用超過該起付點即可認定他患有“大病”(并不事先規定哪些疾病為“大病”),參保人即可按照規定進行報銷。另一種方式是直接按照疾病的病種劃分,即指定若干類別的疾病為“大病”,若參保人患有上述“大病”且醫療費用超出起付點,則他可在大病醫保體系內報銷而獲得保障,據此標準,參保人可享受的大病醫保與其所患病種是緊密掛鉤的。這種按照病種進行劃分的方法是否公平就成為學者們爭議的焦點。從搜集的文獻來看,學者們針對該問題主要進行理論闡述,鮮見運用數理模型進行評估,因此也難以驗證這兩種方法的利弊。
(2)其他制度設計差異
從籌資角度看,城鎮職工大病醫保費用是由企業或單位負擔,而城鄉居民的相應費用或由政府直接補貼或由基本醫療保險基金共同支付,往往個人無須負擔。顯然,在大病醫保體系中城鎮職工和城鄉居民有著不同的繳費義務。從報銷額度來看,有些地區的大病醫保是有報銷起付點和最高封頂線的限制,有些則有起付點、卻沒有最高封頂線,而有些則是由當地政府確定自付比例。就算是起付點和最高封頂線,各個地區的相關標準也是千差萬別。由此可見,不同地區的報銷制度有著較大差異。除此之外,各地大病醫保的經辦機構也有所不同,這也可能對參保人員的權利保障造成一定的影響。
上述制度上的諸多差異都有可能造成大病醫保體系內的不公平和低效率的現象,這正是本文希望通過建立數理模型來進行深入分析的問題。
5.我國對大病醫保制度公平性及研究方法的探討
正因為大病醫保體系內的上述制度差異,不同的參保群體在所承擔的義務和享受的權利上都可能存在一定區別,因而容易產生公平性問題,這已經引起了學者們的關注。沈煥根、王偉在理論闡述后認為我國部分地區實行的大病保險按病種劃分的做法缺乏公平性[18]。高小莉、仇雨臨、朱曉文等都認為按“費用”來劃分保障范圍更為公平[19][20][21]。
此外,也有學者針對現有醫療保險體系,采用一些實證方法來評價其公平性。如盧建龍、徐曉程等總結了國內外從垂直公平和水平公平的角度對醫療衛生籌資公平性進行評價的方法,他們比較了集中基尼系數(Gini coefficient)和集中系數(Index of concentration)、洛倫茨曲線(Lorenz curve)、kakwanj指數、泰爾指數(Theil Index,TI)、再分配效應(Redistributive Effect,RE)、PII指數(Preorderd Inequity Index,PII)以及家庭災難性衛生支出等7種方法的計算方法、適用范圍、所需數據、結果價值、評價效果等[22]。趙奕鈞通過計量經濟學模型對我國醫療保險公平性進行了實證研究,其研究結果表明醫療保險不同區域之間存在公平性差距[23]。還有很多學者對新農合的公平和效率問題展開了深入研究,這里就不贅述。
從所搜集的文獻來看,已有研究成果主要以理論闡述為主,較為缺乏有針對性的數理分析及模型支撐。本文主要針對大病醫保體系內制度差異建立數學模型進行評估,就相關公平或效率問題展開分析并得到相應的結論,具有一定創新意義。
二、模型評價
1.公平和效率的度量
“公平”有著豐富內涵,它包含了起點公平(機會公平)、過程公平和結果公平等內容。針對不同情況下的公平問題,學者們提出了不同的度量方法。其中,基尼系數是基于洛倫茨(Lorenz)曲線進行定義的,它通常被用來評價收入分配公平的程度。在相關社會福利和衛生籌資的公平性研究中,基尼系數(Gini Coefficient)常被用來作為公平性的分析和評價指標,有時又被稱作集中指數(Concentrate Index)[22]。因此,針對大病醫保公平性問題,本文采用基尼系數來描述參保人從大病醫保體系獲得補償的公平狀況。此時,若基尼系數越小,這意味著大病醫保體系對更廣泛的參保人群進行了更為平均的補償;反之,則意味著大病醫保體系對較少參保人群進行了保障,而其他參保人的大病保險需求未得到滿足,而這可能帶來公平性問題。此外,在討論不同籌資模式的公平性時,本文主要關注參保人在繳費義務上的差異所帶來的公平問題。若把大病醫保繳費理解為參保人的投入,而把居民的報銷補償看成產出,則可從投入產出的角度對參保人的起點公平(機會公平)進行分析。
在探討社會福利問題時,帕累托最優準則常常被用來衡量社會福利的最優狀態。雖然帕累托對“有效率”的含義進行了解釋,但帕累托最優準則仍然受到了學者們的諸多質疑。事實上,本文并不關心經辦機構執行效率等其他效率問題,著重關注大病醫保資金在體系內報銷以及分配的效率問題,即當資金投入到大病醫保體系中時是否產生更多的效用。基于上述思路,本文采用邊際效用來度量增量醫保資金在大病醫保體系內分配所產生的效用狀況,進而刻畫出在不同方案下醫保資金所產生的總效用,并通過比較總效用的大小來闡述不同方案的經濟效率優劣。
2.建立模型與評估
如前所述,大病醫保體系內的制度細節差異較多,采用數學模型進行完整描述存在較大困難。因此,本文僅針對前面所述的若干制度差異建立模型并就其公平和效率問題進行分析,即分別針對是否按照病種界定“大病”、費用籌資方式、報銷起付點等問題進行探討。建模分析的思路是:假設存在兩個封閉的大病醫保體系(兩者在上述細節問題上實行不同的制度方案,而其他基本情況則相同),通過數學建模方法來比較兩個體系的公平和效率狀況。在討論具體問題時,本文將合理簡化其他因素和條件。注意到這樣一個事實:一時間段內供大病醫保體系報銷的資金是有限的。這是考慮大病醫保公平和效率問題的重要約束條件,同時也是大病醫保需要對報銷設置種種限制、拓展籌資渠道的重要原因。也正因為如此,探討大病醫保資金使用的公平和效率問題才顯得極其必要。下面就對上述列出的制度差異進行探討。
(1)不同的“大病”界定及其報銷方法
首先考慮無病種限制方案,即當醫療費用超過報銷起付點時參保人就開始享有報銷的權利。不妨假設一大病醫保體系中有參保人數為H,可供大病報銷的醫保資金量為M,而大病報銷的起付點為x0。當醫療費用超過起付點時,參保人可對超出部分在大病醫保內按規定比例報銷。設超出起付點x0有報銷權利的參保人數為n(nH),不妨設有報銷權利的參保人序數集合為Ω,即若第i個參保人有報銷權利,則i∈Ω;反之亦然。該第i個參保人超出的醫療費用記為xi(xi為隨機變量且i∈Ω),他可在大病醫保體系內報銷得到βxi,本人需要自付(1-β)xi(β為報銷比例)。考慮第i個參保人自付x1對其產生的負面效用,這里記為f(xi),不妨假設其函數關系為。當他自付的醫療費用增大時,相應負面效用會加速增大,因此函數f(xi)應具有下凸性質,即α>1。當報銷獲得βxi后,參保人的負面效用減少到f((1-β)xi),因此報銷βxi產生的效用應是參保人因報銷而減少的負面效用,即為。因此,滿足報銷條件的n人所獲得的總效用為:
(1)

本文并不考慮醫保基金在報銷后的盈虧結余頭寸,因此不妨假設大病醫保可報銷資金量M應全部用于參保人的報銷。此時,參保人報銷獲得的資金總和應滿足:
∑iβxi=M
(2)
再考慮有病種限制方案,即當參保人患有指定為“大病”的若干種類疾病、且其醫療費用超過起付點時,他就享有報銷權利。假設該大病醫保體系的其他基本條件與無病種限制方案中的條件相同,則該醫保體系參保人數為H人,可供大病報銷的醫保資金量為M,大病報銷的起付點為仍為x0。設有報銷權利的參保人有m人,不妨設該方案中有報銷權利的參保人序數集合為Ω′,即若第j個參保人有報銷權利,則j∈Ω′;反之亦然。考慮到在該方案中報銷權利的認定增加了患有指定類別疾病的條件,因此有報銷權利的參保人應為無病種限制方案中有報銷權利參保人的子集,即為Ω′?Ω,必有mn。不妨考慮第j個參保人醫療費用超出x0,其超出部分記為xj,則他可在大病醫保內報銷得到β′xj,本人自付(1-β′)xj(β′為報銷比例)。根據前面的討論,有報銷權利的m人因報銷所獲得的總效用為:
(3)
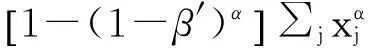
∑jβ′xj=M。
(4)

β′≥β。
(5)
下面就通過基尼系數來比較兩種方案的公平狀況,首先考慮無病種限制方案的洛倫茨曲線。在該方案的參保人員H人中,n人有報銷權利,其中第i個參保人預期可報銷得到Eβxi,不妨設Exi=X,則他預期可得到βX。因此,可把該大病醫保體系的H人分成兩部分,第一部分是無報銷權利的H-n人,第二部分是有報銷權利的n人,且其預期報銷得到βX,這樣就可得到無病種限制方案的洛倫茨曲線。同樣的,不妨設有病種限制方案中第j個參保人預期報銷得到Eβ′xj=β′X′,則同樣得到有病種限制方案的洛倫茨曲線。上述兩個洛倫茨曲線如圖1所示。

圖1 兩個方案的洛倫茨曲線
根據洛倫茨曲線計算得到無病種限制方案的基尼系數G1=(H-n)/H,有病種限制方案的基尼系數G2=(H-m)/H。根據前面的闡述,在參保人數、可報銷資金量和報銷起付點相同的情況下,因為有病種限制方案對報銷資格增加了病種限制,因此有n≥m,即無病種限制方案的報銷人數可能更多,此時應有G1G2,這意味著無病種限制方案中的大病醫保體系補償了更多的參保人。而有病種限制方案把一部分醫療費用超過起付點、但未患有指定病種的參保人排除在報銷范圍外,使得這部分參保人失去報銷權利。因此,從獲得大病補償的公平性角度看,無病種限制方案可以使得參保人享有更好的公平性,這與很多學者的理論觀點是一致的[18][19][20][21]。
針對有病種限制方案,可以對該方案的公平狀況進行改進。在參保人數、可報銷資金量相同的情況下,若有病種限制方案擴大“大病”病種范圍或調低報銷起付點x0,這都會增加有報銷權利的參保人數m,則該方案的公平狀況會得到提高,可能達到甚至超過無病種限制方案的情況。上述方法本質上就是減少病種限制、降低報銷起付點來增加報銷人數,從而改善大病醫保體系內的公平狀況。同時,這也會降低個人報銷比率,相應個人報銷數額就會同時減少。可以說,不同的“大病”界定方法并不會必然使得大病醫保體系不公平,在其他條件相同的情況下其公平狀況主要取決于體系內的可報銷人數的多少。
再考慮上述兩方案的經濟效率。如前所述,本文采用邊際效用來衡量醫保增量資金在大病醫保體系內產生的效用狀況,即在可報銷資金增加ΔM時比較其在不同方案中所帶來的效用。對于無病種限制方案,當可報銷資金增加時,為滿足(2)式大病醫保體系可提高報銷比例β,即滿足Δβ∑ixi=ΔM,由此可得:

(6)
把可報銷資金在該方案中產生的效用記為ΔU,根據(1)式,則有:
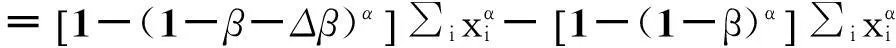
把(1-β-Δβ)α按照泰勒公式展開,則上式可為:
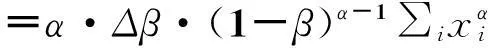
=α·ΔM·(1-β)α-1。
(7)
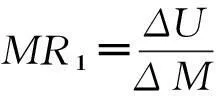
(8)
由式(5)知β′≥β,再根據式(8)可得到MR1≥MR2。這意味著在其他條件相同的大病醫保體系內,醫保資金M在無病種限制方案中產生更高的邊際效用。由MR1的定義可知ΔU=MR1·ΔM,醫保資金M在無病種限制方案的大病醫保體系內產生的總效用為:
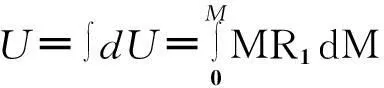
(9)
同樣的,可以得到:

(10)
注意到MR1≥MR2,結合式(9)和(10)可知U≥U′,即同樣的醫保資金M在無病種限制的大病醫保體系內產生更大的總效用。因此,從醫保資金轉化為效用的效率角度來看,醫保資金在無病種限制方案中的經濟效率要優于有病種限制方案的經濟效率。
有病種限制方案能否改善其經濟效率,回答是肯定的。如果增加該方案中有報銷權利的參保人數m,則β′會相應下降,根據式(8)MR2會接近甚至超過MR1。對比式(9)和式(10)可知,醫保資金在該方案中產生的總效用可能會更多,則有病種限制方案有更好的經濟效率。
(2)不同的籌資模式
城鎮職工的大病醫保費用雖然是由職工所在企業或單位負擔,但其費用屬于用工成本,最終仍由職工本人間接承擔[24];而城鄉居民的相應費用由政府補貼或基本醫療保險基金支付,參保個人無須負擔。上述籌資模式上的差異是否會對大病醫保體系的公平和效率產生影響,仍然采用前述模型考察籌資模式的差異,從結果公平的角度來看該差異對大病醫保資金在體系內分配的公平性不會產生影響,同時也不會對其效率產生影響。
若從投入產出角度考慮該問題的起點公平(機會公平),在大病醫保體系內城鎮職工投入了繳費成本,享受了大病保險,其邊際收益是有限的;而城鄉居民不需另外投入其他成本,就可享受大病保險,其邊際收益是無窮的。這就意味著,上述籌資模式的差異從制度上造成了城鎮職工、城鄉居民這兩類群體在享受大病保險時的起點(機會)不公平。綜上所述,上述籌資模式的差異不會對大病醫保體系內的結果公平產生影響,但可能會造成不同參保人員在起點(機會)上的不公平狀況。
(3)不同的起付點以及其他制度差異
根據前面的模型分析不難得到,設置較低的起付點可以增加有報銷權利的參保人數(同時不得不降低了個人的報銷比例),這可以擴大享受大病補償的群體。根據前面的分析,這不僅可以改善大病醫保體系的公平狀況,同時提高醫保資金所產生的總效用,從而提高其經濟效率。除此之外,本文的模型還可用于評估其他制度差異所引起的公平和效率問題。
三、結 論
我國大病醫保體系呈現出較為明顯的“碎片化”和“地方特色”的制度特征,并形成較多的制度上的差異。這些制度差異主要包括“大病”界定方法差異和籌資模式、報銷準則等其他制度差異,而這些制度差異可能會造成大病醫保體系內不公平和低效率的現象。本文針對上述制度差異建立數學模型,深入分析了無病種限制方案和有病種限制方案下大病醫保體系的公平和經濟效率狀況,回答了這兩個方案有關公平和效率的重要問題。
本文的研究結果表明:在參保人數、可報銷資金量和報銷起付點相同的大病醫保體系中,無病種限制方案讓更多參保人擁有報銷權利,從獲得大病補償的公平性角度看無病種限制方案優于有病種限制方案,這與較多學者的觀點是吻合的;在同樣的大病醫保體系中,同樣的醫保資金在無病種限制方案中產生的總效用要大于在有病種限制方案中所產生的總效用。從資金轉化為效用的角度來看,無病種限制方案的經濟效率要優于有病種限制方案的經濟效率。從上述兩個方面看,無病種限制方案要優于有病種限制方案,這也證明了我國各地區主要采用無病種限制方案是合理的選擇。本文還進一步指出,實行有病種限制方案的大病醫保體系可以通過擴大病種范圍或調低報銷起付點的方法,把更多參保人納入到可報銷的范圍內,可以改善其公平狀況,同時改善其經濟效率;參保的城鄉居民無須自付大病醫保繳費成本,這不會影響報銷資金分配的結果公平和經濟效率,但這可能會造成不同參保人群的起點(機會)不公平。
需要說明的是,本文的研究結論并不意味著把所有人納入報銷范圍可以帶來更好的公平性和經濟效率。事實上,在大病醫保可報銷資金有限的條件下,參保人獲得的補償也是有限的。如果這種補償并不足以讓參保人擺脫“因病致貧”的情況,此時把更多人納入報銷范圍反而會降低參保人既有的補償,使得已經“因病致貧”的參保人的經濟狀況再度惡化,大病醫保體系的總體效用反而可能會隨之減少,其公平性也就無從談起。因此,在參保人能夠承擔大病費用自付部分的條件下,把更多人納入報銷范圍才能改善大病醫保體系的公平性和經濟效率,無病種限制方案才會優于有病種限制方案。同時,這種改善更多是醫保資金在大病體系內實行不同分配方式所帶來的結果,事實上,讓整體參保人獲得更多總效用的根本辦法在于充實大病醫保基金、提高可報銷資金數額,以及實行更加公平的分配。
[1] 中華人民共和國人力資源和社會保障部. 2014年全國社會保險情況[EB/OL]. http://www.mohrss.gov.cn/gkml/xxgk/201507/t20150702_213521.htm,2015-07-02.
[2] 王曉慧,陳巖鵬. 城鎮居民和新農合年內合并,社保碎片化始“縫合”[EB/OL].http://www.chinatimes.cc/article/47405.html,2015-03-12.
[3] 劉穎,任苒. 大病衛生支出及其影響[J]. 中國衛生經濟,2013,29(3):37-39
[4] 國務院. 國務院關于建立城鎮職工基本醫療保險制度的決定[EB/OL]. http://www.gov.cn/banshi/2005-08/04/content_20256.htm, 1998-12-14.
[5] World Bank. Chile Health Insurance Issues: Old Age and Catastrophic Health Costs[M]. New York:World Bank, 2000.
[6] 方豪. 衛生籌資公平性研究——家庭災難性衛生支出分析[J]. 中國衛生經濟,2003,22(6):5-7.
[7] ROSE R. Common Goals but Different Roles: The State’s Contribution to the Welfare Mix[M]. New York:Oxford University Press,1986.13-39.
[8] THOMSON S,OSBORN R,SQUIRES D,etal. International Profiles of Health Care Systems[M]. New York:The Common Wealth Fund,2011.112-144.
[9] ANELL A. Swedish healthcare under pressure[J]. Health Economics,2005,14(1):237-254.
[10] 孫嘉尉,顧海. 國外大病保障模式分析及啟示[J]. 蘭州學刊,2014,(1):79-84.
[11] 賈洪波,劉瑋瑋,丁淑娟. 再論補充醫療保險制度的涵義和分類[J]. 中國衛生經濟,2012,31(11):22-24.
[12] 王婉. 大病保險籌資機制與保障政策探討——基于全國25 省《大病保險實施方案》的比較[J]. 華中師范大學學報(人文社會科學版),2014,(3):16-22.
[13] 朱銘來. 融資模式和補償條件決定了大病保險的性質[J]. 中國醫療保險,2013,(8):46-46.
[14] 宋占軍. 城鄉居民大病保險運行評析[J]. 保險研究, 2014,(10):98-107.
[15] 鄭秉文,張興文. 一個具有生命力的制度創新:大病保險“太倉模式”分析[J]. 行政管理改革,2013,(6):21-29.
[16] 張英. 常熟市開展大病補充醫療保險的情況報告[J]. 港澳經濟,2014,(11):51.
[17] 仇雨臨,黃國武. 大病保險運行機制研究:基于國內外的經驗[J]. 中州學刊,2014,(1):61-66.
[18] 沈煥根,王偉. 大病保險按病種劃分公平嗎[J]. 中國醫療保險,2013,(4):12-13.
[19] 高小莉.“大病”以醫療費用為判定標準相對公平[J]. 中國醫療保險,2013,(6):43-44.
[20] 仇雨臨.“大病保險”終歸是一個醫療費用的概念[J]. 中國醫療保險,2013,(6):44.
[21] 朱曉文. 按費用確定“大病”保障范圍更趨公平[J]. 中國醫療保險,2013,(6):45.
[22] 盧建龍,徐曉程,張倩,等. 衛生籌資公平性研究方法綜述[J]. 中國衛生資源,2012,15(4):302-305.
[23] 趙奕鈞. 基于收入分配差異模型的我國醫療保險公平性實證研究[J]. 統計與決策,2012,(20):101-105.
[24] 黃丙志,李濤. 我國社會保障繳費、支出與勞動力比較優勢研究[J]. 大連理工大學學報(社會科學版),2013,34(1):73-77.
Institutional Difference inside Critical Illness Insurance Program and Its Evaluation of Equality and Efficiency
ZHOU Jin1, JIN Hao2
( 1.School of Management, Fudan University, Shanghai 200433, China;2.School of Public Economics and Administration, Shanghai University of Finance and Economics, Shanghai 200434, China )
Our critical illness insurance program has the obvious characteristics of fragmentation and there is also much institutional difference inside it. In this paper we used Gini coefficient to describe the equality of distribution of the fund and marginal utility to describe the efficiency of using the fund in this program. Then we evaluated the institutional difference building mathematical models. The research shows that: based on similar quantity of insured persons, insurance fund and pay line of reimbursement, the solution without the restriction of critical illness has better equality and efficiency than that solution with the restriction of critical illness; increasing the domain of critical illness or decreasing the pay line of reimbursement could let more insured persons have the right for reimbursement, so it will improve the level of equality and efficiency in this program. It was further indicated that the above conclusions will be right when insured persons are able to afford their part of medical expenses for critical illness; and the basic way of getting more utilities for insured persons is to increase the fund for reimbursement and perform more equitable allocation.
critical illness insurance program; equality; efficiency; institutional difference
2015-06-11;
2015-07-20
教育部人文社會科學青年基金項目:“社會保障體系的社會、經濟影響分析和平衡發展路徑研究”(12YJC840065)
周晉(1977-),男,江蘇丹陽人,復旦大學管理學院博士研究生,主要從事社會保障、金融工程研究;金昊(1978- ),女,江蘇無錫人,上海工程技術大學講師,上海財經大學公共經濟與管理學院博士研究生,主要從事社會保障、公共經濟研究,E-mail:julialily_king@163.com。
C913.7
A
1008-407X(2016)01-0083-07

