微創顱內血腫清除術治療老年高血壓腦出血的療效觀察
魏棟輝
陜西渭南市中心醫院神經外科 渭南 714000
?
微創顱內血腫清除術治療老年高血壓腦出血的療效觀察
魏棟輝
陜西渭南市中心醫院神經外科渭南714000
【摘要】目的觀察微創顱內血腫清除術對老年高血壓腦出血(hypertensive cerebral hemorrhage,HICH)的臨床療效及安全性,為老年HICH的臨床治療提供依據。方法選取我院收治的老年HICH患者272例,按照隨機數字表分為微創組及開顱組各136例,分別實施微創顱內血腫清除術和開顱血腫清除術,比較2組療效、神經功能缺損程度評分(CSS)和并發癥情況,并分析其治療3個月后Glasgow結果評分(GOS)及日常生活活動能力(ADL)分級,比較其預后。結果2組治療后CSS評分均顯著降低,微創組降低程度更顯著(P<0.05);微創組總有效率90.4%,開顱組總有效率69.9%,微創組療效顯著優于開顱組;微創組共出現并發癥發生率30.1%,顯著低于開顱組的40.4%,差異有統計學意義(P<0.05);微創組GOS評分(4.3±0.5)分,開顱組GOS評分為(4.1±0.9)分,差異無統計學意義(t=1.017,P>0.05);微創組ADL預后良好率為41.9%(57/136),顯著高于開顱組的31.6%(43/136),差異有統計學意義(P<0.05)。結論微創顱內血腫清除術具有治療及時、操作方便、創傷較小等多種優勢,能夠在發病早期清除患者顱內血腫,有效避免腦組織損害的加重,且并發癥率較低,安全性較好,有助于老年HICH患者日常生活功能的恢復,值得臨床推廣應用。
【關鍵詞】微創;顱內血腫清除術;老年;高血壓腦出血
高血壓腦出血(hypertensive cerebral hemorrhage,HICH)是由高血壓動脈粥樣硬化所致腦實質出血,該病起病急、病情危重、病死率極高,是目前老年人致死率較高的疾病[1]。過往針對HICH多以開顱手術為主要方式,在清除血腫、改善神經功能方面具有良好效果,但老年人機體耐受度較低,術后恢復慢,開顱手術較大的創傷易帶來更多的并發癥及較差的預后。隨著微創醫學的發展,近年來,針對HICH的微創顱內血腫清除術得到了廣泛關注[2]。為探討其確切臨床療效及安全性,選取我院2011-09—2013-09收治的272例老年HICH患者進行對照研究,現報道如下。
1資料與方法
1.1臨床資料我院2011-09—2013-09收治272例老年HICH患者,納入標準:(1)頭部CT掃描可見腦實質出血,且出血量≥30 mL;(2)既往有高血壓病史。排除標準:(1)合并顱內高壓危象或腦疝;(2)格拉斯哥昏迷評分(GCS)>5分。所有患者或其家屬均簽署知情同意書。按照隨機數字表將272例患者分為微創組及開顱組。微創組136例,男74例,女62例,年齡64~81歲,平均(71.9±6.3)歲,出血量34~46 mL,平均(38.8±3.7)mL,GCS評分7~10分,平均(8.9±1.2)分,發病原因:高血壓病51例,腦血管畸形71例,藥物致病14例;出血部位:腦葉37例,丘腦13例,基底節86例。開顱組136例,男78例,女58例,年齡63~85歲,平均(72.4±7.0)歲,出血量32~49 mL,平均(39.1±3.5)mL,GCS評分7~11分,平均(9.1±1.4)分,發病原因:高血壓病49例,腦血管畸形73例,藥物致病14例;出血部位:腦葉41例,丘腦15例,基底節80例。2組年齡、性別、發病原因、出血部位、GCS評分及出血量等指標差異無統計學意義(P>0.05),具有可比性。
1.2治療方法
1.2.1急救處理:患者入院后均接受常規內科急救治療,治療措施包括吸氧、清除呼吸道異物、脫水、降壓等,并按照患者實際情況給予支持治療和并發癥預防。
1.2.2開顱血腫清除術:開顱組患者接受該術式治療。行氣管插管,全身麻醉,按照患者臨床特點實施去骨瓣減壓血腫清除術或小骨窗血腫清除術[3],若患者血腫破入腦室內,則給予側腦室外引流。
1.2.3微創顱內血腫清除術:微創組患者接受該術式治療。按照頭顱CT檢查結果確定出血量最高且距離顱骨平面最近的位置作為穿刺點,并計算出所需YL-1型血腫穿刺針長度。常規消毒,行局麻,使用手電鉆將顱骨鉆透,拔出鉆芯,置入鈍頭針芯,確認針芯頭部與血腫內部接觸后,可將頂口封閉。于側引流管使用注射器緩慢吸出20%~30%血腫后,將針芯再次向內推進,注入生理鹽水3~5 mL,將血凝塊沖碎后引出,重復上述操作直至引流液為淡紅色。最后自穿刺針向病灶區域注入2~5 mL生理鹽水(含尿激酶2萬~4萬 U),暫時關閉引流管,待血凝塊完全液化后再次打開,排出引流物。
1.2.4術后處理:2組術后均接受常規對癥治療,并給予高壓氧輔助治療[4]。
1.3觀察指標(1)參照全國腦血管學術會議1996年制定的神經功能缺損程度評分(CSS)[5]對2組治療前、治療后1周及治療后2周CSS進行比較;(2)按照CSS降低百分比評價患者臨床療效:基本痊愈:CSS降低≥91%;顯著進步:CSS降低46%~90%,病殘1~3度;進步:CSS降低18%~45%;無變化:CSS降低<18%或升高<18%;惡化:CSS升高≥18%或死亡。總有效率=基本痊愈率+顯著進步率+有效率;(3)觀察2組并發癥情況,其中主要并發癥包括肺部感染、中樞性高熱、應激性潰瘍、電解質紊亂和術后血腫等[6]。
1.4隨訪對2組進行3~6個月隨訪,隨訪中記錄其Glasgow結果評分(GOS)及日常生活活動能力(ADL)分級,比較其預后,其中ADL Ⅰ~Ⅲ級為預后良好,ADL Ⅳ~Ⅴ為預后不良。

2結果
2.12組治療前后CSS變化比較2組治療后CSS評分均顯著降低,微創組降低程度更為顯著(P<0.05)。見表1。
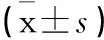
表1 2組治療前后CSS變化
注:與治療前比較,aP<0.05;與治療1周后比較,bP<0.05
2.22組臨床療效比較微創組基本痊愈37例,顯著進步61例,進步25例,無變化6例,總有效率90.4%。開顱組基本痊愈19例,顯著進步43例,進步33例,無變化8例,總有效率69.9%。微創組療效顯著優于開顱組(χ2=12.901,P<0.05)。
2.32組并發癥比較微創組共出現并發癥41例,發生率30.1%,開顱組共出現并發癥55例,發生率40.4%,微創組并發癥發生率顯著低于開顱組(χ2=8.252,P<0.05)。
2.4預后比較微創組GOS評分為(4.3±0.5)分,開顱組GOS評分為(4.1±0.9)分,2組術后GOS評分差異無統計學意義(t=1.017,P>0.05);微創組ADL預后良好率41.9%(57/136),開顱組為31.6%(43/136),微創組預后良好率顯著高于開顱組(χ2=8.853,P<0.05)。

表2 2組手術3個月后ADL分級比較 [n(%)]
注:組間比較,u=13.275,P<0.05
3討論
臨床對于出血量不足30 mL的HICH一般采取保守治療,即應用對癥藥物以減輕患者臨床癥狀,一般可取得較好的效果,然而,出血量超過30 mL的HICH患者保守治療生存率較低且預后較差,研究認為,此時行外科手術在提高生存率和改善預后方面具有重要效果,能夠及時減輕顱內血腫占位導致的腦組織受壓狀態,在改善局部循環、促進腦組織復位等環節發揮了主要作用[7]。
傳統清除HICH患者顱內血腫的方式為開顱手術,但該術式創傷大、恢復慢,且多數老年患者家屬對該術式持反對態度,造成了該術式應用率較低,然而,其直視下徹底清除壞死腦組織和血腫的優勢仍被大多數臨床醫師廣泛認可[8]。近年來,隨著頭顱CT定位設備的發展和微創醫學的不斷進步,微創顱內血腫清除術在HICH的治療中亦得到了廣泛關注。本研究顯示,微創組總有效率90.4%,顯著優于開顱組的69.9%。由于老年HICH患者機體耐受度較低,而開顱手術需實施全身麻醉,在HICH的基礎上進一步加大了對腦組織的損傷,易加劇腦水腫引發,使血細胞分解的毒性物質不斷增加,對手術的安全性造成較大威脅。本文微創組出現并發癥41例,開顱組55例,其原因在于:(1)微創手術置入的引流管管徑較小,不需要打開骨窗,避免了對腦組織的二次損傷,降低了再出血的風險;(2)引流管具有良好的穩定性,且頭顱CT掃描可保證置入過程中避開重要血管及神經,因此,術中對上述結構的影響極小,不會導致血管破裂、神經受損導致的繼發性感染等并發癥;(3)術中應用血腫液化技術,能夠保證血凝塊較高引流速度,在避免腦組織進一步損傷、保證患者生存率方面發揮了重要作用[9];(4)CT下準確定位能夠保證手術操作時間的縮短,可有效降低顱內壓,避免顱壓波動對患者預后造成的不良影響。隨訪中我們發現,微創組預后良好率顯著高于開顱組,說明微創顱內血腫清除術更利于患者神經功能和日常生活功能的恢復,在降低患者恢復時間的同時,對其神經損傷的修復亦具有促進作用。研究指出,HICH的血腫形成多于出血量20~30 mL時,至發病約6 h后即進入加重期,并逐漸出現腦組織壞死等不可逆性繼發損害[10],特別是對于機體功能大幅下降的老年患者,其機體代償期更短,因此,應注重超早期手術實施,而微創顱內血腫清除術較開顱手術手術準備時間更短,并避免了麻醉和手術應激對患者生理狀態的干擾,在改善患者預后方面具有更好效果。
綜上所述,微創顱內血腫清除術具有治療及時、操作方便、創傷較小等多種優勢,能夠在發病早期清除患者顱內血腫,有效避免腦組織損害的加重,且并發癥率較低,安全性較好,有助于老年HICH患者日常生活功能的恢復,值得臨床推廣應用。
4參考文獻
[1]Mould WA,Carhuapoma JR,Muschelli J,et al.Minimally invasive surgery plus recombinant tissue-type plasminogen activator for intracerebral hemorrhage evacuation decreases perihematomal edema[J].Stroke,2013,44(3):627-634.
[2]Morgenstern LB,Hemphill JC,Anderson C,et al.Guidelines for the Management of Spontaneous Intracerebral Hemorrhage A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association[J].Stroke,2010,41(9):2 108-2 129.
[3]胡濤,林勇,吳春平,等.超早期小骨窗微創腦出血清除術治療高血壓腦出血臨床觀察 [J].中外醫學研究,2011,9(12):33-34.
[4]Newell DW,Shah MM,Wilcox R,et al.Minimally invasive evacuation of spontaneous intracerebral hemorrhage using sonothrombolysis:Clinical article[J].Journal of neurosurgery,2011,115(3):592-601.
[5]吳全理,湯華,鄧峰,等.超早期微創穿刺引流術治療高血壓腦出血[J].中國實用神經疾病雜志,2010,13(1):9-11.
[6]肖淳文,周宏花.軟通道技術-微創血腫穿刺液化引流術治療高血壓腦出血體會[J].中國臨床神經外科雜志,2010,15(2):108-109.
[7]Elliott J,Smith M.The acute management of intracerebral hemorrhage:a clinical review[J].Anesthesia & Analgesia,2010,110(5):1 419-1 427.
[8]Rincon F,Mayer SA.Intracerebral hemorrhage:getting ready for effective treatments[J].Current opinion in neurology,2010,23(1):59-64.
[9]陳祎招,徐如祥,賽力克,等.高血壓腦出血神經內鏡微創手術與開顱血腫清除術的臨床比較分析[J].中國神經精神疾病雜志,2010,36(10):616-619.
[10]蓋延廷,賈丕豐,賀子建,等.小骨窗血腫清除術與微創血腫穿刺術治療高血壓腦出血的療效比較[J].中華腦血管病雜志 (電子版),2010,4(5):21-24.
(收稿 2015-04-11)
【中圖分類號】R651.1+2
【文獻標識碼】A
【文章編號】1673-5110(2016)08-0057-02

