經鼻雙水平通氣在治療新生兒呼吸窘迫39例中的應用
傅欽祥 徐清輝 李巧特
【摘 要】 目的:觀察經鼻雙水平(N-BiPAP)通氣在治療新生兒呼吸窘迫(RDS)中的作用。方法:選取患有新生兒呼吸窘迫綜合征的患兒78例,依據治療方式不同將78例患兒分為實驗組與對照組,每組各39例。對照組接受經鼻持續氣道(NCPAP)通氣治療,實驗組接受經鼻雙水平(N-BiPAP)通氣治療,同時給予兩組患兒豬肺磷脂注射液及基礎支持治療。觀察治療前后新生兒血氣分析變化情況,比較兩組患兒通氣時間、住院時間、住院費用及并發癥發生率。結果:經鼻雙水平通氣可以有效改善新生兒呼吸窘迫狀況,能降低pH、增加血氧分壓同時降低血二氧化碳分壓,兩組比較差異具有統計學意義(P<0.05)。在治療情況方面,能減少通氣時間,住院時間及住院花費,并發癥發生率也較低,兩組比較差異具有統計學意義(P<0.05)。結論:經鼻雙水平通氣可以有效緩解新生兒呼吸窘迫綜合征,治療周期短、費用和并發癥發生率也較低,可在臨床推廣應用。
【關鍵詞】 新生兒呼吸窘迫;經鼻雙水平通氣;血氣分析
【中圖分類號】R272.1 【文獻標志碼】 A【文章編號】1007-8517(2016)11-0082-01
新生兒呼吸窘迫綜合征(neonatal respiratory distress syndrome,NRDS)多發生于孕婦37周以前分娩的早產兒,是由于胎兒肺表面活性物質(PS)缺乏及肺組織發育不良導致[1]。早產兒多表現為面部青紫、呼吸困難、呼吸衰竭,嚴重者可以發展為腦室出血甚至死亡。新生兒呼吸窘迫綜合征作為新生兒重癥監護室常見危重癥疾病,臨床上采用無創呼吸支持治療,主要有三種呼吸支持即經鼻雙水平通氣、經鼻持續氣道通氣、同步雙水平氣道正壓通氣。經鼻雙水平通氣主要針對存在自主呼吸但自主呼吸不足的無創正壓通氣,可以單獨調節吸氣相正壓(IPAP)和呼吸氣道正壓(EPAP)。本研究觀察了經鼻雙水平通氣在新生兒呼吸窘迫綜合征的療效,現報道如下。
1 資料與方法
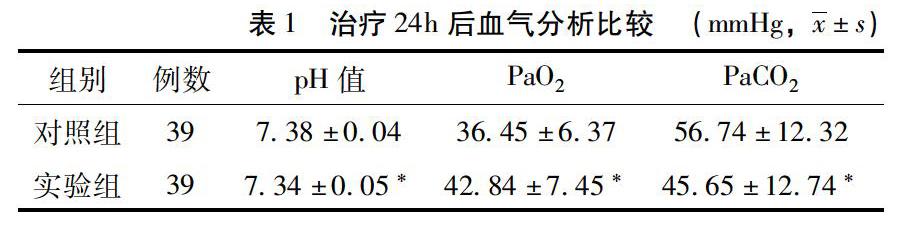
1.1 一般資料 選取2014年4月至2015年4月在我院兒科住院的RDS患兒78例,所有患兒均滿足RDS診斷標準[2],臨床上表現有呼吸困難:即呼吸急促,呼吸頻率大于60次/min,伴有呼氣性呻吟,吸氣三凹征,肺野透亮度降低,可有支氣管充氣征。排除由感染及胎糞與羊水吸入造成的RDS;排除先天性心臟病、遺傳性疾病、貧血、嚴重的先天性畸形。其中嚴重感染指標為:胸片提示肺炎,血白細胞大于30×109/L,貧血指標為血紅蛋白小于90g/L。收治入院后給予豬磷脂注射液后RDS仍未緩解,符合立即使用氣管插管機械通氣等緊急情況,向家屬告知相關風險并簽署知情同意書。依據治療方式不同分為對照組與實驗組各39例。對照組患兒,男22例,女17例,入院年齡(6.14±3.22)h,胎齡(33.24±3.21)周,1min Apgar評分(6.34±2.14)分,5min Apgar評分(9.2±1.52)分。實驗組患兒,男24例,女15例,入院年齡(5.98±4.02)h,胎齡(32.45±4.06)周,1min Apgar評分(6.87±2.53)分,5min Apgar評分(9.1±1.36)分。兩組胎兒入院年齡、胎齡、性別等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法 對照組患兒接受經鼻持續通氣(NCPAP)治療,使用史蒂芬新生兒呼吸機。氣流初調參數:吸入氧濃度(FiO2)40%~60%,流量6~8L/min,呼氣末正壓(PEEP)4~6cm H2O,溫度36.5~37.3℃。治療過程中依據血氣分析可及時調整參數。實驗組患兒接受經鼻雙水平通氣,使用史蒂芬新生兒呼吸機,選擇雙通氣模式,將同步感應裝置置于患兒腹部,初始參數調整:呼吸頻率20~30次/,min,氣道峰值13~16cm H2O。吸入氧濃度(FiO2)40%~60%,流量8~10L/min,PEEP4~6cm H2O,依據血氣分析及時調整參數。患兒通過肺氣管插管滴入肺表面活性物質PS,PS先預熱至37°,經氣管插管吸凈氣管內分泌物后取仰臥位滴入。
1.3 觀察指標 觀察治療后24h血氣分析情況:(pH、血氧分壓(PaO2)、二氧化碳分壓(PaCO2))以及兩組患兒通氣時間、住院時間、住院費用以及并發癥的發生率。
1.4 統計學分析 所有數據均通過SPSS19.0分析,計量資料以均數加減標準差(x±s)表示,采用t檢驗,計數資料采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 兩組血氣分析比較 實驗組經治療24h后pH值、PaO2和PaCO2均低于對照組,差異有統計學意義(P<0.05)。見表1
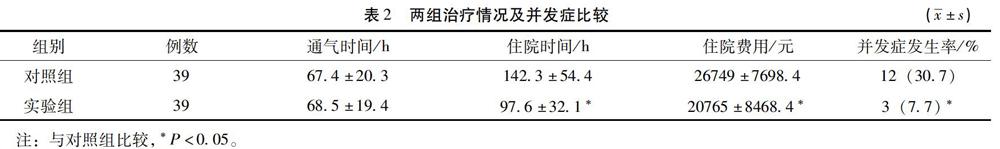
2.2 兩組治療情況及并發癥比較 實驗組與對照組通氣時間比較差異無統計學意義(P>0.05),而實驗組的住院時間、住院費用少于對照組,并發癥發生率低于對照組,兩組比較差異具有統計學意義(P<0.05)。見表2。
3 討論
新生兒呼吸窘迫(RDS)主要是由于肺表面活性物質PS合成或者分泌不足而致,是早產兒最常見的呼吸危重癥之一,占早產兒死亡率的21%[3]。隨著產前激素如地塞米松的使用,該病死亡率有所下降。新生兒呼吸窘迫病理生理變化是肺通氣與肺換氣不足,造成機體缺氧、二氧化碳潴留,最終發展為呼吸衰竭。臨床上治療RDS主要是通過促進肺發育及呼吸支持,傳統機械通氣聯合肺表面活性物質治療RDS可以有效降低新生兒的死亡率及提高治愈率,但可增加呼吸機相關肺炎、動脈導管未閉、持續肺動脈高壓、氣胸等并發癥的發生率。新生兒呼吸窘迫的治療主要包括產前預防、產后PS預防及呼吸支持治療。其中呼吸支持治療主要依靠無創通氣,因有創通氣會增加并發癥的發生,而并發癥的發生不僅增加了患兒的死亡率,還增加住院時間與住院費用,給患兒家庭與醫療造成了很大的負擔,故除了重癥新生兒呼吸窘迫必須采用有創通氣外,平時應盡量避免使用[4]。
使用無創通氣呼吸支持模式可以降低氣管插管率、降低總供養時間,減少相關呼吸機損傷。本研究主要觀察經鼻雙水平通氣對新生兒呼吸窘迫的療效。N-BiPAP模式是由美國偉康公司首先使用的無創呼吸模式,實際上是壓力支持通氣(PSV)和呼氣末正壓(PEEP),分別在呼氣與吸氣時給予不同的氣道壓力。經鼻通氣具有無創性,即無需切開氣管,可以保護新生兒氣道通暢性,避免醫源性傷害,還可避免新生兒在呼吸治療過程中出現煩躁不安等情況,以提高治愈率[5]。本研究中,實驗組采用經鼻雙水平通氣治療可有效降低血pH,提高血氧分壓,同時降低血二氧化碳分壓,與對照組比較差異具有統計學意義(P<0.05)。且在治療情況方面,實驗組住院時間、住院費用均少于對照組。對照組共發生并發癥12例,其中氣胸3例,腹脹5例,呼吸機相關肺炎3例,顱內出血1例。實驗組僅有3例發生并發癥,且均為腹脹。兩組比較差異具有統計學意義(P<0.05)。
綜上所述,經鼻雙水平通氣在新生兒呼吸窘迫治療中有較好效果、且治療周期短、費用低、并發癥發生率低,值得在臨床推廣應用。
參考文獻
[1]陳明雙.經鼻雙水平通氣在治療新生兒呼吸窘迫中的作用[J]. 臨床肺科雜志, 2014, 19(2):259-261.
[2]匡鳳梧,許峰.新生兒呼吸窘迫綜合征的診斷和治療[J].中國實用婦科與產科雜志,2003,19(6):335-337.
[3]高存嬌.經鼻雙水平正壓通氣與持續正壓通氣治療新生兒呼吸窘迫綜合征的比較[J].中國醫學創新, 2015, (3):63-66.
[4]孔令凱.雙水平正壓通氣和經鼻持續正壓通氣在早產新生兒呼吸窘迫綜合征應用的比較[D].上海:第二軍醫大學, 2013.
[5]孔令凱,孔祥永,李麗華,等.雙水平正壓通氣和經鼻持續呼吸道正壓通氣在早產兒呼吸窘迫綜合征撤機后應用的比較[J].中華實用兒科臨床雜志,2013,28(18):1376-1379.
(收稿日期:2016.03.20)

