宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠比較
陳曉霞
(河南省三門峽市中心醫院婦科,河南 三門峽 472000)
宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠比較
陳曉霞
(河南省三門峽市中心醫院婦科,河南 三門峽 472000)
目的 觀察宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠效果。方法 選取2012年4月~2015年8月我院治療的剖宮產術后子宮瘢痕妊娠患者68例為研究對象,隨機對照組與研究組,各34例。對照組采用子宮動脈栓塞術介入治療,術后1天行清宮術,觀察組采用宮腹腔鏡聯合下行病灶清除術與子宮修補術治療。比較兩組手術出血量、術后并發癥、住院時間及月經恢復時間。結果 觀察組手術出血量和術后并發癥低于對照組,住院時間與月經恢復時間短于對照組,差異有統計學意義(P<0.05)。結論 采用宮腹腔鏡聯合下行病灶清除術與子宮修補術治療瘢痕部位妊娠,具有康復快、手術并發癥少、創傷小等優點,值得臨床推廣應用。
宮腔鏡;腹腔鏡;子宮動脈栓塞;瘢痕部位妊娠
子宮瘢痕妊娠是一種剖宮產術后遠期并發癥,屬于異位妊娠范疇。當今剖宮產比率不斷增高,瘢痕部位妊娠也呈上升趨勢[1],如出現漏診或處理不當,則會嚴重影響孕婦生命健康,有效的治療瘢痕部位妊娠成為臨床重要任務,為探究宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠臨床效果,我院選取剖宮產術后子宮瘢痕妊娠患者68例,分組分析,現報道如下。
1 資料與方法
1.1一般資料
選取2012年4月~2015年8月我院治療的剖宮產術后子宮瘢痕妊娠患者68例為研究對象,隨機對照組與研究組,各34例。對照組年齡23~43歲,平均年齡(31.2±4.3)歲,剖宮產次數1次32例,2次及以上2例;觀察組年齡24~43歲,平均年齡(30.5±4.5)歲,剖宮產次數1次33例,2次及以上1例。兩組年齡、剖宮產次數比較,差異無統計學意義(P>0.05)。
1.2治療方法
兩組患者手術均選用同組醫護人員,對照組采用子宮動脈栓塞術介入治療,術后1天行清宮術,患者取仰臥位,常規麻醉下,穿刺右側股動脈,進行雙側髂內動脈數字間影血管造影,將導管插入左側子宮動脈,經導管向左側子宮動脈內灌注明膠海綿顆粒等,再進行造影顯示子宮動脈與末梢閉塞,右側子宮動脈栓塞方法同左側,1周后行清宮術;觀察組采用宮腹腔鏡聯合下病灶清除術與子宮修補術治療,取膀胱截石位,全身麻醉,腹腔鏡下結扎阻斷子宮動脈血供,切開紫藍色凸起部位,清除病灶組織,腹腔鏡監視下同時應用宮腔鏡行吸宮術,妊娠組織被徹底去除后,縫合子宮肌肉層,關閉膀胱腹膜返折。
1.3觀察指標
比較兩組手術出血量、術后并發癥、住院時間及月經恢復時間。
1.4統計學方法
應用SPSS 16.0統計學軟件對數據進行分析處理。計數資料以例數(n)、百分數(%)表示,采用x2檢驗;計量資料以“±s”表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1兩組手術出血量、住院時間及月經恢復時間比較
觀察組手術出血量低于對照組,住院時間與月經恢復時間短于對照組,差異均有統計學意義(P<0.05)。見表1。
表1 兩組手術出血量、住院時間及月經恢復時間比較(±s)
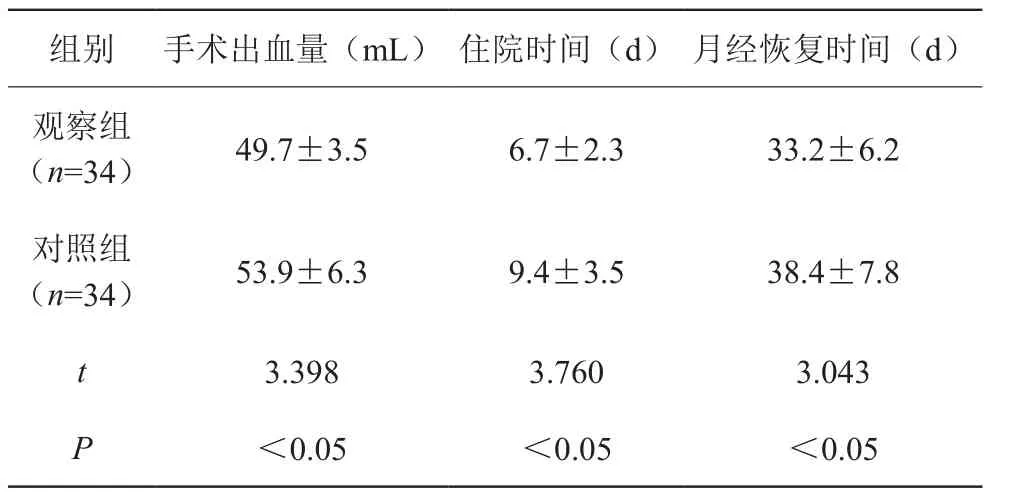
表1 兩組手術出血量、住院時間及月經恢復時間比較(±s)
組別手術出血量(mL)住院時間(d)月經恢復時間(d)觀察組(n=34)49.7±3.56.7±2.333.2±6.2對照組(n=34)53.9±6.39.4±3.538.4±7.8 3.3983.7603.043 P<0.05<0.05<0.05 t
2.2兩組術后并發癥比較
觀察組患者出現發熱1例,無一例中轉開腹手術,并發癥比率為2.9%;對照組出現下腹痛3例,發熱4例,并發癥比率為20.6%,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后并發癥比較 [n(%)]
3 討論
瘢痕部位妊娠發生機制尚未明確,劉琴等研究[2]認為,主要因手術所致子宮內膜損傷導致,如子宮肌瘤剔除術、剖宮產術和反復刮宮而使子宮內膜遭受損傷,會形成微小裂隙,以致再次妊娠時受精卵通過在瘢痕部位著床。
瘢痕部位妊娠傳統治療方法主要為彩超引導下行清宮術,但術中出血量大、風險高,甚至需要開腹手術止血或子宮切除。隨著醫學技術的不斷發展,子宮動脈栓塞術具有安全性高、創傷小等特點被廣泛運用[3-4],主要原理為通過介入技術,經皮股動脈插管,引導導管至子宮動脈,采用明膠海綿顆粒灌注于子宮動脈內,阻斷子宮主要血液供給,雙側子宮動脈阻斷后子宮血流停止,子宮血管動脈壓及血流量明顯降低,從而使手術出血減少,并可顯著減少子宮血供,從而改善患者月經異常。但應用該手術子宮周圍血供未被完全阻斷,因此仍會產生出血量較大,術后疼痛等并發癥。
徐躍勛等研究[5]顯示,宮腹腔鏡聯合下行病灶清除術與子宮修補術治療,具有手術出血量小,并發癥少等優點。本研究結果顯示,觀察組手術出血量和術后并發癥低于對照組,住院時間與月經恢復時間短于對照組,差異均有統計學意義(P<0.05)。表明宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠,具有康復快、并發癥少、創傷小等優點。主要原因為腹腔鏡監視下結扎子宮動脈,可顯著降低術中出血量,切開子宮瘢痕時觀察更清晰,宮腔鏡下清除妊娠組織,腹腔鏡下去除種植入肌層組織,從而使妊娠滋養細胞徹底去除,原子宮解剖結構和生理功能迅速恢復。韓麗萍研究[6]報道應用宮腹腔鏡聯合下行病灶清除術與子宮修補術治療患者手術出血量、住院時間中位數分別為(50.8±3.5)mL、6.8天,顯著低于采用子宮動脈栓塞術介入治療,術后1天行清宮術的患者,與本研究結果相近,有力佐證了宮腹腔鏡聯合下行病灶清除術與子宮修補術治療方法的可行性和有效性。
綜上所述,采用宮腹腔鏡聯合下行病灶清除術與子宮修補術治療瘢痕部位妊娠,患者康復快、手術創傷小、并發癥少,值得臨床推廣。
[1]高洪波,肖 琳,楊亞南.宮腔鏡聯合子宮動脈栓塞術診治子宮瘢痕妊娠臨床分析[J].西南國防醫藥,2015,25(7):727-729.
[2]劉 琴,肖 遐.子宮動脈栓塞聯合宮腔鏡治療剖宮產瘢痕妊娠的臨床分析[J].湖南師范大學學報:醫學版,2012,9(1):53-55.
[3]楊 浩,吳 海.應用子宮動脈栓塞術聯合宮腔鏡下清宮術治療剖宮產瘢痕部位妊娠的效果分析[J].當代醫藥論叢,2014,16(21):248-249.
[4]黃 霽,吳成亮,杜玉丹,陳洲芳,張文瑾.子宮動脈栓塞術聯合宮腔鏡治療剖宮產瘢痕部妊娠的臨床療效[J].中國醫師進修雜志,2012,35(18):10-12.
[5]徐躍勛,陳桂桂.宮腹腔鏡聯合與子宮動脈栓塞治療瘢痕部位妊娠對比分析[J].臨床醫學,2015,7(6):24-25.
[6]韓麗萍,胡慶紅,Hada,等.子宮動脈栓塞術后宮腹腔鏡聯合治療瘢痕妊娠的臨床研究[J].中國婦幼保健,2016,31(4):874-876.
本文編輯:劉帥帥
R714.22
B
ISSN.2095-8803.2016.11.197.02

