不同麻醉方式對老年肺癌根治術患者術后認知功能的影響
李洋,衛(wèi)木根,陳玉華
(浙江綠城心血管病醫(yī)院麻醉科,杭州 310012)
·臨床研究·
不同麻醉方式對老年肺癌根治術患者術后認知功能的影響
李洋,衛(wèi)木根,陳玉華
(浙江綠城心血管病醫(yī)院麻醉科,杭州 310012)
目的 比較超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉與全身麻醉對老年肺癌根治術患者術后認知功能的影響。方法 選擇需行肺癌根治術老年患者72例入選本研究,均符合肺癌診斷標準及手術指征。72例患者按照數(shù)字隨機法分為2組,每組36例。對照組采取氣管插管全身麻醉,觀察組采取超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉。比較兩組患者術中不同時刻平均動脈壓(MAP)及心率(HR)水平,并均于術前1 d、術后1 d及術后7 d采取簡易智能精神狀態(tài)檢查量表(MMSE)評分,評估術后認知功能障礙發(fā)生情況及并發(fā)癥發(fā)生率。結果 觀察組全身麻醉前及切皮時、手術30 min的HR及全身麻醉前、切皮時的MAP指標,均低于對照組同時點同一指標的水平(P<0.05),與其術前比較,差異無統(tǒng)計學意義(P>0.05)。對照組切皮時、手術30 min的HR及全身麻醉前、切皮時的MAP指標,均高于其術前(P<0.05)。觀察組術后1 d及術后7 d MMSE評分均高于對照組組(均P<0.05)。觀察組術后認知功能障礙及并發(fā)癥發(fā)生率均低于對照組(P<0.05)。結論 超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉對老年肺癌根治術患者血流動力學平穩(wěn),且術后認知功能障礙及并發(fā)癥發(fā)生率低,臨床應用安全。
麻醉/副作用;肺切除術;麻醉,全身;麻醉,傳導;認知障礙;老年人
開胸手術創(chuàng)傷大,術后疼痛劇烈[1-2]。有研究[3-4]報道,全身麻醉后部分患者可出現(xiàn)神經(jīng)系統(tǒng)的相關并發(fā)癥,如認知能力、記憶及睡眠等均可發(fā)生顯著性變化,尤以老年患者表現(xiàn)更為明顯。目前,對老年患者認知功能相關研究已成為臨床研究熱點[5-6]。超聲引導下行椎旁神經(jīng)阻滯應用于老年肺癌根治術患者愈加受到臨床歡迎,患者血流動力學平穩(wěn),鎮(zhèn)痛充分,但其對術后認知功能的影響較為少見相關文獻報道。本研究旨在比較不同麻醉方式的影響。
1 對象與方法
1.1 研究對象 選擇本院于2016年1~10月?lián)衿谛蟹伟└涡g老年患者72例,均經(jīng)患者及家屬知情同意,且符合本院倫理委員會要求。72例患者按照配對分組法分為兩組,每組36例。觀察組患者,男24例,女12例;年齡61~79歲,平均(66.8±5.7)歲;手術時間125~184 min,平均時間(136.5±34.6)min;體質量指數(shù)(22.8±2.9)kg/m2;合并疾病分析:合并高血壓14例,高血脂13例,糖尿病3例。對照組患者,男22例,女14例;年齡60~78歲,平均(69.4±5.9)歲;手術時間118~165 min,平均時間(137.3±34.9)min;體質量指數(shù)(22.9±3.1)kg/m2;合并疾病分析:合并高血壓16例,高血脂12例,糖尿病2例。經(jīng)分析,兩組患者性別構成、年齡等一般資料比較,差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 納入標準 (1)患者年齡≥60歲,且<80歲;(2)均符合肺癌根治術手術指征,且均無手術禁忌證;(3)患者ASA分級I~III級;(4)均簽署知情同意;(5)均有一定文化水平,可簡易智能精神狀態(tài)檢查量表。
1.3 排除標準 (1)患者年齡<60歲,或者≥80歲;(2)合并先天性心臟病、嚴重肝腎功能不全等患者均排除;(3)合并其他臟器腫瘤等患者均排除;(4)對本研究所用藥物過敏及對麻醉藥物過敏者。
1.4 方法 患者入室后均連接監(jiān)護儀行生命體征監(jiān)測,并建立外周靜脈通道,均作頸內靜脈穿刺連接壓力傳感器行中心靜脈壓監(jiān)測,并均行橈動脈穿刺行動脈血壓監(jiān)測。觀察組:行超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉。① 椎旁神經(jīng)阻滯:患者側臥,切口側向上,選擇T4和T8水平行椎旁神經(jīng)阻滯,于中線旁應用超聲探頭作旁矢狀面切面掃描,明確解剖結構后,使用穿刺套件中穿刺針經(jīng)兩個橫突中間進入椎旁間隙,于超聲下確認針頭位置,保持針頭末端至肋橫突韌帶深面胸內頸膜前面,然后向頭側置入導管。連接鎮(zhèn)痛泵,經(jīng)椎旁間隙阻滯留置導管泵入0.2%羅哌卡因100 mL,速度2 mL /h,自控2.5 mL /次,自控時間間隔15 min。手術結束前10 min,經(jīng)椎旁間隙阻滯留置導管給予負荷劑量0.2%羅哌卡因15 mL。② 全身麻醉:予咪達唑侖0.04 mg/kg,芬太尼4 μg/kg,丙泊酚2.0 mg/kg、維庫溴銨0.1 mg/kg行麻醉誘導。待肌松滿意后行氣管插管,連接麻醉機行機械通氣。以丙泊酚、芬太尼、維庫溴銨維持麻醉深入,監(jiān)測BIS值,控制于40~60。對照組:行全身麻醉,方法同觀察組。
1.5 觀察指標 (1)觀察兩組患者不同時刻血流動力學相關指標如心率(HR)、平均動脈壓(MAP),分別于術前、全身麻醉前、切皮時、手術30 min、手術結束即刻、拔管后進行觀察;(2)比較兩組術后認知功能情況,均于術前1 d、術后1 d及術后7 d采取簡易智能精神狀態(tài)檢查量表(MMSE)評分[7];(3)比較兩組術后并發(fā)癥發(fā)生率,如低血壓、惡心嘔吐及認知功能障礙等。

2 結果
2.1 兩組患者不同時刻血流動力學相關指標比較
經(jīng)整體分析(兩因素重復測量方差分析),HR及MAP指標在組間、時間及交互作用均差異有統(tǒng)計學意義(P<0.05)。兩兩比較并結合主要數(shù)據(jù)來看:觀察組全身麻醉前及切皮時、手術30 min的HR及全身麻醉前、切皮時的MAP指標,均低于對照組同時點同一指標的水平(P<0.05),與其術前比較,差異無統(tǒng)計學意義(P>0.05)。對照組切皮時、手術30 min的HR及全身麻醉前、切皮時的MAP指標,均高于其術前(P<0.05)。見表1,2。
2.2 兩組術后認知功能情況比較 整體分析顯示,組間時間及交互作用均顯著(P<0.05),兩兩比較并結合主要數(shù)據(jù)分析:觀察組術后1 d及術后7 d MMSE評分均高于對照組(均P<0.05)。見表3。
2.3 兩組患者術后不良反應發(fā)生率比較 觀察組術后認知功能障礙及并發(fā)癥(不良反應)發(fā)生率均低于對照組,其中不良反應差異有統(tǒng)計學意義(P<0.05)。見表4。
3 討論
老年患者術后認知功能障礙的發(fā)生,可對患者造成嚴重影響。本研究結果表明,對照組采取氣管插管全身麻醉后,術后出現(xiàn)5例(13.9%)術后認知功能障礙,而觀察組發(fā)生率顯著降低,可見超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉可顯著降低其發(fā)生率。椎旁神經(jīng)阻滯用于術后鎮(zhèn)痛已有較長歷史,解剖學分析,胸段椎旁間隙為位于脊柱兩側的空間,其與硬膜外腔相連通,間隙前面及側面均有胸膜壁層包裹,空間內包含脂肪組織、神經(jīng)及血管[8-9]。以往,臨床采取椎旁間隙組織多為根據(jù)形態(tài)學測量及間接證據(jù)判斷椎旁間隙位置,然后給予椎盤間隙阻滯進行術后鎮(zhèn)痛,部分患者并未取得較為滿意效果。目前,隨著超聲的應用,臨床醫(yī)生于實時超聲顯像指導下放置導管于椎旁間隙,可經(jīng)脊椎橫突、胸膜壁層超聲掃描而得到超聲聲像圖,進而得到準確的椎旁間隙深度,為進針提供理論依據(jù)[10-11]。相關研究[12-13]表明,超聲引導下進行椎旁間隙阻滯安全、可靠,將局部麻醉藥物注入椎旁間隙,可取得較為滿意的鎮(zhèn)痛效果。但單純局部麻醉存在對神經(jīng)阻滯不全的問題。本研究中觀察組患者經(jīng)局部麻醉聯(lián)合全身麻醉,圍術期HR及MAP等生命體征指標均得到良好控制,術后并發(fā)癥發(fā)生率低于對照組(P<0.05)。分析這一結果,筆者認為,觀察組患者全身麻醉之前經(jīng)局部神經(jīng)阻滯麻醉,其獲得的手術條件更好,且因局部麻醉而將減少全身麻醉用藥總劑量,所以降低了因全身麻醉可能引發(fā)的術后并發(fā)癥發(fā)生率。另外,比較兩組患者術后的MMSE評分,結果發(fā)現(xiàn),觀察組術后1 d及術后7 d MMSE評分均高于對照組(均P<0.05)。這一結果表明,觀察組術后的認知功能障礙發(fā)生率更低。如上因局部麻醉而減少了全身麻醉用藥總劑量的可能因素,可能也是觀察組術后認知功能障礙發(fā)生率較低的原因。
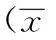
表1 兩組患者不同時刻血HR比較±s,次/分)
注:整體分析為兩因素重復測量方差分析:HF系數(shù)為0.9116,組間比較的F=18.545、P=0.000,時間比較的F=33.734、P=0.000,交互作用的F=15.238、P=0.000;時間精細比較為差值t檢驗:與術前比較,aP<0.05;組間精細比較為LSD-t檢驗:與對照組比較,bP<0.05

表2 兩組患者不同時刻MAP比較
注:整體分析為兩因素重復測量方差分析,HF系數(shù)為0.8889,組間比較的F=22.193、P=0.000,時間比較的F=24.010、P=0.000,交互作用的F=15.072、P=0.000;時間精細比較為差值t檢驗,與術前比較,aP<0.05;組間精細比較為LSD-t檢驗;與對照組比較,bP<0.05

表3 兩組患者MMSE評分比較,分)
注:整體分析為兩因素重復測量方差分析,HF系數(shù):0.8489,組間比較的F=13.576、P=0.000,時間比較的F=23.553、P=0.000,交互作用的F=12.771、P=0.000;時間精細比較為差值t檢驗,與術前比較,aP<0.05;組間精細比較為LSD-t檢驗;與對照組比較,bP<0.05

表4 兩組患者術后不良反應發(fā)生率比較[例(%)]
注:常規(guī)或校正χ2檢驗
總之,超聲引導下椎旁神經(jīng)阻滯聯(lián)合全身麻醉與全身麻醉對老年肺癌根治術患者血流動力學平穩(wěn),且術后認知功能障礙及并發(fā)癥發(fā)生率低,臨床應用安全。
[1] KINNEY MA,HOOTEN WM,CASSIVI SD,et al.Chronic postthoracotomy pain and health-related quality of life[J].Ann Thorac Surg,2012,93(4):1242-1247.
[2] 雷鵬飛,王凱,鞏繼平.神經(jīng)刺激儀引導胸椎旁神經(jīng)阻滯復合全身麻醉在小切口肺癌手術中的應用[J].中國實用醫(yī)刊,2014,41(21):8-10.
[3] MCGREEVY K,BOTTROS MM,RAJA SN.Preventing chronic pain following acute pain:risk factors,preventive strategies,and their efficacy[J].Eur J Pain Suppl,2011,5(2):365-372.
[4] 陳冀衡,張云宵,李萍.胸椎旁神經(jīng)阻滯或肋間神經(jīng)阻滯復合全身麻醉對胸腔鏡手術患者術后鎮(zhèn)痛的影響[J].臨床麻醉學雜志,2014,30(5):444-447.
[5] 胡曉鋒.右美托咪啶用于宮頸癌根治術麻醉后對患者早期認知功能影響[J].吉林醫(yī)學,2014,35(34):7654-7655.
[6] RAMASWAMY AH,SHAIKH SI.Comparison of dexmedetomidine-propofol versus fentanyl-propofol for insertion of laryngeal mask airway[J].J Anaesthesiol Clin Pharmacol,2015,31(2):217-220.
[7] 章蔚,李娟,耿擎天.單點或多點胸椎旁神經(jīng)阻滯在胸腔鏡肺葉切除患者術后鎮(zhèn)痛的臨床研究[J].臨床麻醉學雜志,2014,30(2):109-113.
[8] 張蔚青,萬政佐,周蓉.神經(jīng)刺激器引導連續(xù)胸椎旁神經(jīng)阻滯在腎切除患者術后鎮(zhèn)痛中的應用[J].中華醫(yī)學雜志,2014,11(23):1812-1814.
[9] KANAZI GE,AYOUB CM,AOUAD M,et al.Subpleural block is less effective than thoracic epidural analgesia for post-thoracotomy pain:a randomised controlled study[J].Eur J Anaesthesiol,2012,29(4): 186-191.
[10] 何建華,馬曙亮,顧連兵.超聲引導椎旁神經(jīng)阻滯在開胸手術中的應用[J].臨床麻醉學雜志,2013,29(1):31-34.
[11] 孫立新,張明泳,潘巍巍.雙側胸椎旁神經(jīng)阻滯與術后鎮(zhèn)痛對非體外循環(huán)冠狀動脈搭橋術患者應激反應的影響[J].中華臨床醫(yī)師雜志:電子版,2014,8(14):68-71.
[12] 鐘世虎.開胸術后肺不張的原因分析及應對[J].齊齊哈爾醫(yī)學院學報,2014,35(8): 1134-1135.
[13] 袁從旺,陸麗娟,駱漩,等.比較術前和術中靜脈注射帕瑞昔布鈉對開胸術后芬太尼靜脈自控鎮(zhèn)痛的影響[J].臨床麻醉學雜志,2011,27(3):262-263.
浙江省醫(yī)藥衛(wèi)生一般研究計劃(2015KYB335)
李洋,主治醫(yī)師,Email:sunrainlani@163.com
R614.1
A
10.3969/J.issn.1672-6790.2017.03.025
2017-03-10)

