老年前列腺汽化術(shù)采用全身麻醉與腰硬聯(lián)合阻滯麻醉的對(duì)照研究
巫浩彬?陳偉元

[摘要] 目的 探討分析老年前列腺汽化術(shù)采用全身麻醉與腰硬聯(lián)合阻滯麻醉的效果以及對(duì)患者的影響。方法 選取2013年1月~2016年3月間在我院行前列腺汽化術(shù)的80例老年患者,隨機(jī)將其分為A組與B組各40例,A組采用全身麻醉,B組采用腰硬聯(lián)合阻滯麻醉,除麻醉方式外的其他治療處理均相同。對(duì)兩組患者的麻醉藥(芬太尼、異丙酚)用量、實(shí)施麻醉之前以及手術(shù)后不同時(shí)間點(diǎn)(術(shù)后6、24、72h)簡(jiǎn)易智力狀態(tài)檢查量表(MMSE)評(píng)分、術(shù)后認(rèn)知障礙(POCD)發(fā)生率進(jìn)行對(duì)比分析。結(jié)果 兩組患者麻醉藥的用量并無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05);兩組患者的麻醉前MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),而術(shù)后6、24h的MMSE評(píng)分與本組麻醉前相比存在統(tǒng)計(jì)學(xué)差異(P<0.05),兩組患者術(shù)后72h的MMSE評(píng)分與麻醉前相比均無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),術(shù)后72h兩組MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),但B組患者術(shù)后6、24h的MMSE評(píng)分明顯高于A組(P<0.05);術(shù)后6h A組POCD發(fā)生率明顯高于B組(P<0.05),術(shù)后24、72h兩組POCD發(fā)生率無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05)。結(jié)論 與全身麻醉相比,老年前列腺汽化術(shù)采用腰硬聯(lián)合阻滯麻醉不增加麻醉藥用量,而引起術(shù)后認(rèn)知障礙的幾率小,更有利于術(shù)后恢復(fù)。
[關(guān)鍵詞] 老年;前列腺汽化術(shù);全身麻醉;腰硬聯(lián)合阻滯麻醉;術(shù)后認(rèn)知障礙
[中圖分類號(hào)] R614.2 [文獻(xiàn)標(biāo)識(shí)碼] A [文章編號(hào)] 2095-0616(2017)16-97-04
Comparison of general anesthesia and spinal-epidural anesthesia on the aged patients after transurethral electro-vaporization
WU Haobin CHEN Weiyuan
Anesthesia Department Ward II, Meizhou People's Hospital, Meizhou 514031, China
[Abstract] Objective To explore the effect of general anesthesia and spinal-epidural anesthesia on the aged patients after transurethral electro-vaporization. Methods 80 cases patients with transurethral electro-vaporization from Jan. 2013 to Mar. 2016 were selected and divided into group A(n=40) and group B(n=40) randomly. The cases in group A were taken general anesthesia, and cases in group B were taken spinal-epidural anesthesia. The mini-mental state examination(MMSE) scale was adopted to compare and evaluate the postoperative cognitive dysfunction(POCD) of the patients in two groups after surgery in 4 hours, 8 hours, 1 day and 4 days. Results There was no significant difference on the dosage of anesthetic and MMSE score preanesthesia(P>0.05). There was significant difference on MMSE score in two groups after surgery in 6 hours, 24 hours and preanesthesia(P<0.05). There was no significant difference on MMSE score between after surgery in 72h and preanesthesia(P>0.05). There was no significant difference on MMSE score after surgery in 72h in the two groups(P>0.05). The MMSE score in group B after surgery in 6 hours and 24 hours was higher than that in group A(P<0.05). The occurrence rate of POCD in group A was higher than that in group B(P<0.05). There was no significant difference on occurrence rate of POCD in the two groups(P>0.05). Conclusion Spinal-epidural anesthesia on the aged patients after transurethral electro-vaporization can improve the quality of life postoperatively better
[Key words] Aged person; Transurethral electro-vaporization; General anesthesia; Spinal-epidural anesthesia; Postoperative cognitive dysfunctionendprint
前列腺增生癥是老年群體中的常見(jiàn)疾病,前列腺汽化術(shù)是其常用治療手段。在實(shí)施手術(shù)前,要對(duì)患者進(jìn)行麻醉,但由于老年人對(duì)麻醉和手術(shù)的耐受較差,采取哪種麻醉方法更有利于手術(shù)的進(jìn)行和術(shù)后恢復(fù),是一個(gè)值得深入探討的話題。麻醉所用的藥物對(duì)于術(shù)后認(rèn)知功能可產(chǎn)生不同程度的影響,患者術(shù)后一定時(shí)間內(nèi)的思維理解能力和記憶力等等都可出現(xiàn)障礙,嚴(yán)重者可危害其行為能力、人格等方面[1-3],此類并發(fā)癥對(duì)于術(shù)后恢復(fù)是十分不利的。本文主要探討分析老年前列腺汽化術(shù)采用全身麻醉與腰硬聯(lián)合阻滯麻醉的效果以及對(duì)患者的影響,報(bào)告如下。
1 資料與方法
1.1 一般資料
選取2013年1月~2016年3月間在我院行前列腺汽化術(shù)的80例老年患者,納入標(biāo)準(zhǔn):年齡>60歲,均確診為前列腺增生癥,無(wú)手術(shù)禁忌癥,所有患者對(duì)本研究知情同意并能配合完成治療。隨機(jī)將其分為A組與B組各40例,均為男性,排除神經(jīng)系統(tǒng)疾病和精神病史患者、代謝性疾病患者、心肺功能障礙患者、長(zhǎng)期應(yīng)用鎮(zhèn)靜類藥物者、嚴(yán)重的術(shù)前焦慮緊張患者等。A組患者年齡在63~80歲,平均(70.4±7.5)歲,平均病程(2.3±1.5)年;B組患者年齡在61~81歲,平均(706±8.1)歲,平均病程(2.4±1.8)年。兩組患者一般資料經(jīng)統(tǒng)計(jì)學(xué)分析,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 麻醉方法
1.2.1 A組麻醉方法 麻醉前用藥:阿托品(河南潤(rùn)弘制藥股份有限公司,H41020324)0.5mg,苯巴比妥鈉(廣東邦民制藥有限公司,H44021888)100mg肌肉注射。然后用芬太尼(人福藥業(yè),XF20000322)4μg/kg和異丙酚(廣東嘉博制藥有限公司,H20133360)2mg/kg進(jìn)行麻醉誘導(dǎo),A組所有患者均行氣管插管,然后連接麻醉機(jī)吸入七氟醚(上海恒瑞醫(yī)藥有限公司,H20070172)進(jìn)行麻醉維持,依據(jù)腦電雙頻指數(shù)調(diào)整氨氟醚的吸入濃度,在手術(shù)實(shí)施過(guò)程中根據(jù)患者情況,可間斷性追加芬太尼。
1.2.2 B組麻醉方法 硬膜外穿刺置管成功后,給予1%利多卡因3mL,再使用芬太尼4?g/kg和異丙酚2mg/kg進(jìn)行持續(xù)泵注麻醉。
1.3 觀察項(xiàng)目
對(duì)兩組患者的麻醉藥(芬太尼、異丙酚)用量、實(shí)施麻醉之前以及手術(shù)后不同時(shí)間點(diǎn)(術(shù)后6、24、72h)簡(jiǎn)易智力狀態(tài)檢查量表(minimum mental state examination,MMSE)評(píng)分、術(shù)后認(rèn)知障礙(post operative cognitive dysfunction,POCD)發(fā)生率進(jìn)行對(duì)比分析。MMSE量表評(píng)分簡(jiǎn)單易行,被國(guó)內(nèi)外所廣泛采用,具有較好的可信度[4-5],MMSE量表包括了七大方面共30個(gè)題目,每個(gè)題目正確作答得1分,答錯(cuò)或不答得0分,得分范圍在0~30分之間,一般認(rèn)為得分27~30分為正常,21~26分為輕度認(rèn)知功能障礙,10~20分為中度認(rèn)知功能障礙,0~9分為重度認(rèn)知功能障礙。POCD的診斷參照美國(guó)精神病學(xué)會(huì)(American Psychiatric Association,APA)的標(biāo)準(zhǔn)[6-7]進(jìn)行:(1)對(duì)環(huán)境的意識(shí)減退且發(fā)生轉(zhuǎn)移,集中和保持環(huán)境刺激的注意力下降;(2)至少出現(xiàn)下列4條中的2條:①知覺(jué)障礙,②語(yǔ)言不連貫,③睡眠清醒節(jié)律失凋,④神經(jīng)運(yùn)動(dòng)性活動(dòng)增加或減少;(3)定向失調(diào)和記憶減退;(4)上述表現(xiàn)持續(xù)數(shù)小時(shí)至數(shù)日不等,有時(shí)一天之內(nèi)亦有波動(dòng);(5)手術(shù)麻醉史。
1.4 統(tǒng)計(jì)學(xué)方法
使用SPSS17.0軟件,兩組患者麻醉藥用量、MMSE評(píng)分均以()形式表示,組間采用t檢驗(yàn);POCD發(fā)生率以[n(%)]形式表示,組間采用χ2檢驗(yàn),P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組患者麻醉藥用量比較
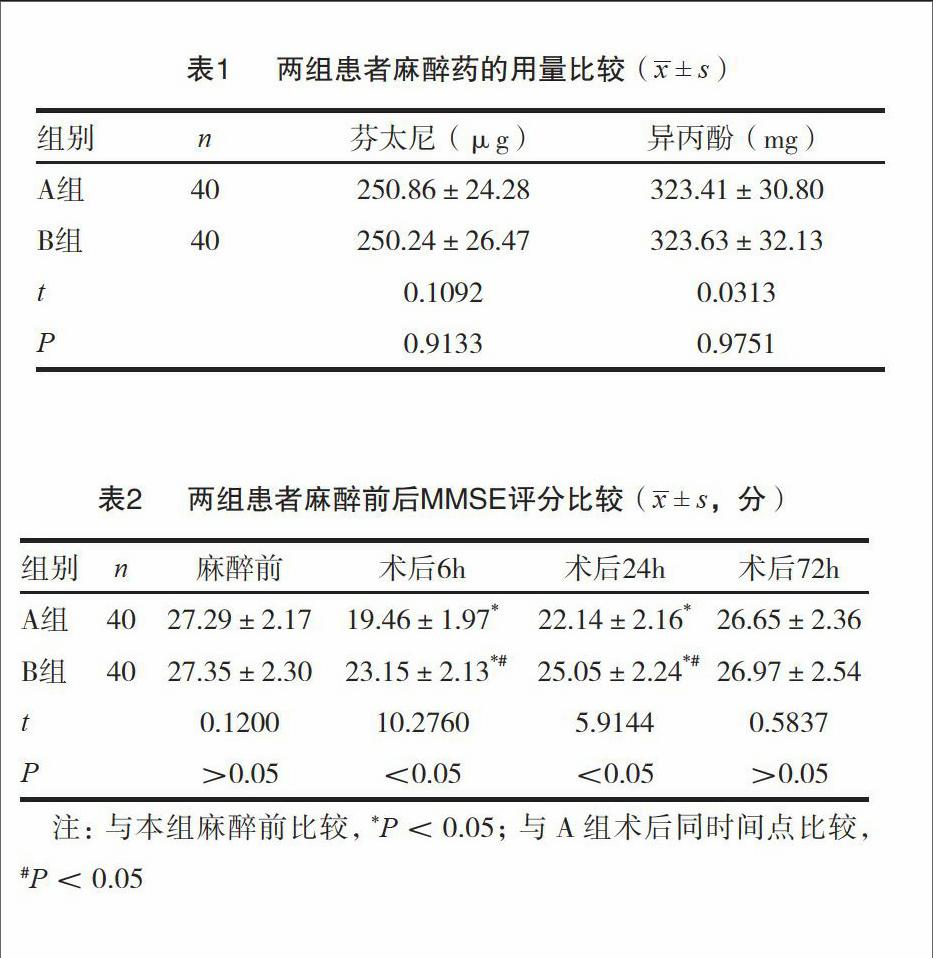
兩組患者麻醉藥的用量(芬太尼、異丙酚)差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),詳見(jiàn)表1。
2.2 兩組患者麻醉前后MMSE評(píng)分比較
兩組患者的麻醉前MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),而術(shù)后6、24h的MMSE評(píng)分與本組麻醉前相比存在統(tǒng)計(jì)學(xué)差異(P<0.05),兩組患者術(shù)后72h的MMSE評(píng)分與麻醉前相比均無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),術(shù)后72h兩組MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),但B組患者術(shù)后6、24h的MMSE評(píng)分明顯高于A組(P<0.05)。詳見(jiàn)表2。
2.3 兩組患者POCD發(fā)生情況比較
術(shù)后6h,A組POCD發(fā)生率為47.5%(19/40),明顯高于B組的25.0%(10/40),差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。術(shù)后24、72h兩組POCD發(fā)生率無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05)。詳見(jiàn)表3。
3 討論
目前臨床常用的麻醉方式包括全身麻醉、腰硬聯(lián)合阻滯麻醉等。全身麻醉又簡(jiǎn)稱為全麻,是指麻醉藥經(jīng)呼吸道吸入、靜脈或肌肉注射進(jìn)入體內(nèi)后對(duì)中樞神經(jīng)系統(tǒng)產(chǎn)生暫時(shí)性抑制,使患者達(dá)到神志消失、遺忘、全身無(wú)痛覺(jué)、抑制反射與松弛骨骼肌等目的。全麻對(duì)于中樞神經(jīng)系統(tǒng)的抑制程度與血藥濃度密切相關(guān),這種抑制一般是可調(diào)、可控、可逆性的,患者體內(nèi)的藥物逐漸被代謝、從體內(nèi)排出之后,神志和各種反射會(huì)逐漸地得以恢復(fù)。腰硬聯(lián)合阻滯麻醉即硬膜外間隙阻滯麻醉,是將麻醉藥注入硬膜外腔使脊神經(jīng)根阻滯,使其所支配區(qū)域發(fā)生麻痹的麻醉方式,腰硬聯(lián)合阻滯麻醉可在不同程度上減輕機(jī)體所產(chǎn)生的應(yīng)激反應(yīng),另外還能夠有效抑制各類傷害性刺激傳導(dǎo)至中樞,與全身麻醉相比,腰硬聯(lián)合阻滯麻醉費(fèi)用較低,能夠減輕患者的經(jīng)濟(jì)負(fù)擔(dān)[8-9],而且文獻(xiàn)資料報(bào)道[10-12] 腰硬聯(lián)合阻滯麻醉手術(shù)后患者疾病恢復(fù)更快,所以腰硬聯(lián)合阻滯麻醉逐漸成為現(xiàn)在臨床上很多手術(shù)麻醉的首選。采用腰硬聯(lián)合阻滯麻醉方式,可實(shí)現(xiàn)手術(shù)中運(yùn)動(dòng)與感覺(jué)的分離,而且據(jù)研究報(bào)告指出,與單純硬膜外阻滯麻醉相比,腰硬聯(lián)合阻滯麻醉可明顯縮短起效時(shí)間、運(yùn)動(dòng)阻滯恢復(fù)時(shí)間以及最大阻滯時(shí)間,從而使麻醉效果明顯提高。endprint
POCD即手術(shù)后認(rèn)知功能障礙,研究資料顯示,麻醉手術(shù)后出現(xiàn)POCD并不罕見(jiàn),而且老年人更容易發(fā)生POCD[13]。POCD的發(fā)生往往是多方面因素協(xié)同作用的結(jié)果,風(fēng)險(xiǎn)因素往往包括高齡、長(zhǎng)期服用某些藥物、酗酒、感官缺陷、營(yíng)養(yǎng)不良、心理因素等;其誘發(fā)因素主要是應(yīng)激反應(yīng)、手術(shù)創(chuàng)傷、術(shù)中出血和輸血、腦血流降低、腦血管微栓子形成、低血壓、術(shù)后低氧血癥、電解質(zhì)紊亂以及術(shù)后疼痛等等。POCD是老年患者麻醉手術(shù)后常見(jiàn)的神經(jīng)系統(tǒng)并發(fā)癥,對(duì)其發(fā)生機(jī)制尚存疑問(wèn),主要涉及到中樞神經(jīng)系統(tǒng)、內(nèi)分泌和免疫系統(tǒng)的紊亂,一般認(rèn)為,老年P(guān)OCD是在其中樞神經(jīng)系統(tǒng)退化的基礎(chǔ)上,由多種因素造成中樞神經(jīng)遞質(zhì)系統(tǒng)的進(jìn)一步紊亂所引起的急性精神紊亂綜合征[14]。POCD可直接影響到老年前列腺汽化術(shù)患者的術(shù)后正常生活,對(duì)于疾病的恢復(fù)有害[15]。
本研究抽取了2013年到2016年間在我院行前列腺汽化術(shù)的80例老年患者,采取隨機(jī)分組對(duì)照研究,其中A組40例患者采用全身麻醉,B組40例患者采用腰硬聯(lián)合阻滯麻醉,除麻醉方式外的其他治療處理均相同。本研究結(jié)果表明:兩組患者麻醉藥的用量并無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05);兩組患者的麻醉前MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),而術(shù)后6、24h的MMSE評(píng)分與本組麻醉前相比存在統(tǒng)計(jì)學(xué)差異(P<0.05),兩組患者術(shù)后72h的MMSE評(píng)分與麻醉前相比均無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),術(shù)后72h兩組MMSE評(píng)分無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05),但B組患者術(shù)后6、24h的MMSE評(píng)分明顯高于A組(P<0.05);術(shù)后6h A組POCD發(fā)生率明顯高于B組(P<0.05),術(shù)后24h、72h兩組POCD發(fā)生率無(wú)統(tǒng)計(jì)學(xué)差異(P>0.05)。由上述結(jié)果應(yīng)可得出的結(jié)論是:與全身麻醉相比,老年前列腺汽化術(shù)采用腰硬聯(lián)合阻滯麻醉在不增加麻醉藥用量的基礎(chǔ)上,可降低術(shù)后認(rèn)知障礙的發(fā)生幾率,對(duì)于老年患者術(shù)后恢復(fù)是具有明顯積極意義的。
[參考文獻(xiàn)]
[1] 李寶永,張樹(shù)波,陳晨.腰麻—硬膜外腔聯(lián)合阻滯對(duì)老年前列腺增生患者術(shù)后神經(jīng)認(rèn)知功能的影響[J].山東醫(yī)藥,2014,60(35):51-53.
[2] 馮昌盛,張玉龍,涂發(fā)平.兩種不同麻醉方式對(duì)老年前列腺汽化術(shù)患者術(shù)后認(rèn)知功能的影響[J].重慶醫(yī)學(xué),2012,41(32):3389-3390
[3] 陸群英,濮健峰,黃迅.不同麻醉方式用于老年患者術(shù)后認(rèn)知功能障礙發(fā)生的比較[J].中國(guó)醫(yī)學(xué)工程,2015,14(9):158-158.
[4] 李艷,劉玉伶,曹雪峰,等.運(yùn)用兩種心理學(xué)量表評(píng)估老年病人術(shù)后早期認(rèn)知功能的比較研究[J].承德醫(yī)學(xué)院學(xué)報(bào),2016,33(3):192-194.
[5] 汪惠文,楊麗芳,熊利澤,等.不同量表評(píng)估全麻后老年病人早期認(rèn)知功能意義的比較[J].臨床軍醫(yī)雜志,2011,39(3):459-461.
[6] 方開(kāi)云,何祥,朱焱,等.三種評(píng)判標(biāo)準(zhǔn)對(duì)非心臟手術(shù)患者術(shù)后認(rèn)知功能障礙評(píng)估的比較[J].臨床麻醉學(xué)雜志,2014,30(6):564-567.
[7] 郭安梅,張萬(wàn)江,等.術(shù)后認(rèn)知功能障礙的評(píng)判方法與評(píng)判標(biāo)準(zhǔn)[J].國(guó)際麻醉學(xué)與復(fù)蘇雜志,2012,33(1):46-48,61.
[8] 曹銘輝,陳亞進(jìn),彭書凌,等.腹腔鏡膽囊切除術(shù)的硬膜外和全身麻醉比較(500例隨機(jī)對(duì)照研究)[J].中國(guó)微創(chuàng)外科雜志,2004,4(2):123-125.
[9] 羅力.全身麻醉與全身麻醉聯(lián)合硬膜外麻醉在腹腔鏡膽囊切除患者中的比較觀察[J].臨床合理用藥雜志,2015,8(11):111-112.
[10] 王敏.不同麻醉方式對(duì)老年骨科患者術(shù)后短期認(rèn)知功能的影響[J].數(shù)理醫(yī)藥學(xué)雜志,2015,28(4):507-508.
[11] 朱巧愛(ài),張忠,蔣聿瑛,等.護(hù)理干預(yù)對(duì)經(jīng)尿道前列腺電切術(shù)后認(rèn)知功能的影響及療效觀察[J].中國(guó)現(xiàn)代醫(yī)生, 2014, 52(11):82-84
[12] 蘇晗,張潔兩種不同麻醉方式對(duì)老年骨科患者術(shù)后短期認(rèn)知功能的影響比較研究[J].中華全科醫(yī)學(xué),2013,11(9):1354-1421.
[13] 疏樹(shù)華,方才,潘建輝,等.老年病人全麻術(shù)后顱內(nèi)興奮性氨基酸水平與術(shù)后認(rèn)知功能障礙的關(guān)系[J].中華麻醉學(xué)雜志,2010,30(3):290.
[14] 莊心良,曾因明,陳伯鑾.現(xiàn)代麻醉學(xué)[M].第3版.北京:人民衛(wèi)生出版社,2010:936-1041.
[15] 劉志峰.全身麻醉方式老年前列腺汽化術(shù)患者術(shù)后認(rèn)知功能的影響[J].中國(guó)醫(yī)學(xué)雜志,2010,12(8):234.
(收稿日期:2017-03-16)endprint

