疏肝健脾升陽湯治療腹瀉型腸易激綜合征的臨床觀察*
張科
(南京中醫藥大學附屬武進中醫院江蘇南京213161)
疏肝健脾升陽湯治療腹瀉型腸易激綜合征的臨床觀察*
張科
(南京中醫藥大學附屬武進中醫院江蘇南京213161)
目的:觀察疏肝健脾升陽湯對腹瀉型腸易激綜合征的治療效果。方法:將60例腹瀉型腸易激綜合征患者隨機分組,觀察組30例運用疏肝健脾升陽湯治療,對照組30例運用援生力維治療,觀察兩組患者臨床癥狀緩解以及治療效果情況。結果:觀察組腹痛緩解24例、腹瀉緩解27例,對照組腹痛緩解22例、腹瀉緩解19例,腹瀉癥狀緩解差異有統計學意義(P=0.03);兩組治療后顯效率比較有顯著差異(P=0.035),有效率、痊愈率、總有效率比較無顯著差異。結論:運用疏肝健脾升陽湯治療腹瀉型腸易激綜合征,能夠有效緩解臨床癥狀以及提高治療效果。
腹瀉型腸易激綜合征;疏肝健脾升陽湯;療效觀察
腸易激綜合征(Irritable BowelSyndrome,IBS)是一種功能性腸病,以腹痛、腹脹、腹瀉或腹部不適為主要癥狀,排便后癥狀多改善,常伴有排便習慣的改變,屬于臨床常規檢查難以解釋這些癥狀的器質性疾病。我國普通人群IBS總體患病率為6.5%[1],其中以腹瀉型(Irritable Bowel Syndrome with Diarrhea,IBS-D)較為多見[2]。其發病與多種因素有關,其中精神心理因素被認為與IBS發病密切相關[3~4]。本文主要觀察疏肝健脾升陽湯治療腹瀉型腸易激綜合征的臨床效果。
1 資料與方法
1.1 一般資料選擇2016年1~12月在武進中醫
院脾胃病科門診及住院治療的腹瀉型腸易激綜合征患者60例作為研究對象,采用隨機數字分組法將其分為觀察組與對照組各30例。兩組一般資料比較無明顯差異,具有可比性。
1.2 診斷標準參照羅馬Ⅲ的相關診斷標準。
1.3 治療方法觀察組給予疏肝健脾升陽湯,組方:黨參10 g、黃芪10 g、炒白術10 g、茯苓10 g、炒薏仁20 g、蒼術10 g、法半夏10 g、陳皮6 g、柴胡10 g、炒白芍10 g、佛手6 g、仙鶴草15 g、煨葛根10 g、升麻6 g、炙甘草6 g,每日1劑,水煎服,分兩次溫服;對照組給予援生力維(國藥準字H20000388)0.2 g/次,3次/d。兩組療程均為2周。
1.4 療效評定標準參照《中藥新藥臨床研究指導原則》中的證候療效判定標準。臨床痊愈:患者大便次數、量以及大便性狀均恢復正常,并且伴隨癥狀和體征均消失,證候積分減少≥95%;顯效:大便次數減少,每天2~3次,大便成形或稀便1次,伴隨癥狀及體征明顯緩解,證候積分減少≥70%;有效:大便次數及性狀稍有好轉,伴隨癥狀及體征稍減少,證候積分減少≥30%;無效:癥狀、體征均無改善,或加重,證候積分減少不足30%。治療總有效率=(痊愈+顯效+有效)/總例數×100%。
1.5 統計學方法采用SPSS22.0統計軟件進行統計處理。計數資料應用卡方檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療后癥狀緩解情況比較治療后觀察組腹瀉緩解例數較對照組更高,差異有統計學意義(χ2=5.963,P=0.03);兩組患者治療后腹痛緩解情況比較無顯著差異(χ2=0.373,P=0.761)。見表1。
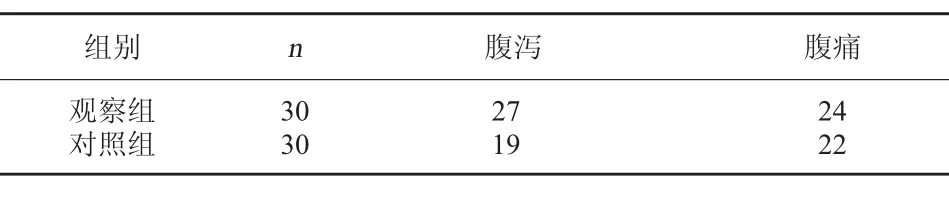
表1 兩組治療后癥狀緩解情況比較(例)
2.2 兩組患者治療效果比較兩組患者治療后顯效率比較有顯著差異(χ2=5.554,P=0.035),有效率比較無顯著差異(χ2=4.593,P=0.06),痊愈率比較無顯著差異(χ2=0.741,P=0.671),總有效率比較無顯著差異(χ2=1.456,P=0.424)。見表2。

表2 兩組治療效果比較
3 討論
腸易激綜合征臨床為包括腹瀉型、便秘型和腹瀉便秘交替型,以腹瀉型(IBS-D)最為常見。其病因一般認為與腸道炎癥、腸道動力紊亂、精神緊張焦慮[5~6]、內臟高敏感性、遺傳等很多因素有關。臨床以對癥治療為主,常用藥物有曲美布汀、匹維溴銨等。
IBS-D屬于中醫“泄瀉、腹痛”病范疇,肝郁脾虛是IBS-D發病主要病機。《景岳全書》提出:“凡遇怒氣便作泄瀉者,必先以怒時夾食,致傷脾胃,但有所犯隨觸而發,此肝脾兩臟之病也。”國醫大師徐景藩教授認為IBS-D的發病以肝郁為標,脾虛為本,肝郁脾虛相互影響,互為因果[7]。患者肝氣郁結、脾胃虛弱,脾陽上升無力,致中焦氣機升降失司,脾失升清,則精微內滯,水濕內蘊,胃失降濁,則糟粕內停,水濕內停,終則清濁不分,水谷合濕而下,大便清稀而成泄瀉。其病位主要在肝、脾胃。治宜疏肝健脾、升清降濁、化濕止瀉。方中黨參、黃芪、炒白術、甘草健脾益氣、升舉脾陽,健脾則清陽自升,可加速水濕吸收;柴胡、炒白芍、佛手疏肝理氣;葛根、升麻升陽止瀉;仙鶴草、茯苓、炒薏仁、蒼術、半夏、陳皮除濕化痰。諸藥合用,共奏疏肝理氣、益氣健脾、升清降濁、化濕止瀉之效。本方以痛瀉要方[8~9]、六君子湯為基礎方,進行方藥加減。特色之一在于加用了葛根、升麻,其性辛、味甘、偏涼,能升陽醒脾,助肝之條達,以達到勝濕止瀉之功;特色之二在于運用仙鶴草,其性平、味苦澀,取其止瀉、補虛之效,能促進恢復腸吸收功能。
本研究結果顯示,雖然兩組患者在治療后總有效率差異方面無顯著差異,但是在腹瀉癥狀緩解和顯效率差異方面均有統計學意義。本研究通過運用疏肝健脾升陽法治療IBS-D,有效減輕了臨床癥狀,提高了治療效果,值得進一步研究其藥理作用,以便于今后臨床推廣應用。
[1]LovellRM,Ford AC.Globalprevalence ofand risk factors forirritable bowel syndrome:a meta-analysis[J].Clin Gastroenterol Hepatol, 2012,10(7):712-721
[2]Tang YR,Yang WW,Wang YL,etal.Sex differences in the symptoms and psychological factors that influence quality of life in patients with irritable bowel syndrome[J].Eur J Gastroenterol Hepatol, 2012,24(6):702-707
[3]Graff LA,Walker JR,Bernstein CN.Depression and anxiety in inflammatory bowel disease:a review of comorbidity and management[J].Inflamm Bowel Dis,2009,15(7):1105-1118
[4]鄭長青.馬來酸曲美布汀治療功能性消化不良與腸易激綜合征療效觀察[J].現代中西醫結合雜志,2009,18(27):3343-3344
[5]中華醫學會消化病學分會胃腸動力學組.腸易激綜合征診斷和治療的共識意見(2007,長沙)[J].中華消化雜志,2008,28(1):38-40
[6]黃丹,梁列新,方秀才,等.精神心理因素對腹瀉型腸易激綜合征患者生命質量的影響[J].中華消化雜志,2015,35(9):599-605
[7]葉柏,陳靜.國醫大師徐景藩教授治療腸易激綜合征臨床經驗[J].中華中醫藥雜志,2013,28(6):1746-1748
[8]張濤,潘峰,徐建軍.痛瀉要方干預脾虛肝郁型大鼠腸易激綜合征的實驗研究[J].中成藥,2011,33(4):687-689
[9]李冬華,白霞,謝小磊,等.從腦腸互動的角度研究痛瀉要方治療腸易激綜合征的作用機制[J].中國實驗方劑學雜志,2010,16(12): 118-121
R574.4
B
10.13638/j.issn.1671-4040.2017.08.007
2017-05-09)
江蘇省常州市武進科技計劃項目(編號:WS201325)

