美國的處方藥利益管理
2017-09-27 03:22:48李明強
中國衛生
2017年4期
文/李明強
在美國的健康保險和藥品供應領域,有一個名詞近年來越來越多被提及,即處方藥利益管理(Pharmacy Benefit Management 簡稱PBM)。
什么是“處方藥利益管理”
在美國的醫療制度中,PBM是連接醫保支付和處方藥供應的中介。具有四位一體的功能:負責制定和管理醫保的藥品目錄;與藥店簽定供應合約;與藥廠談判以獲得折扣;同時經辦保險受益人的處方藥報銷。一般而言,PBM不承擔風險,只是作為經辦機構將保險支付的藥費過手交給零售藥店。美國加入健康保險的人一般會收到兩張卡片,一張是醫療保險卡,另一張是處方藥保險卡,處方藥保險卡是與醫保簽約的PBM發出的。醫生開具處方后,被保險人需要拿著這張處方藥保險卡到藥房取藥(這里談的處方藥不包括住院用藥)。
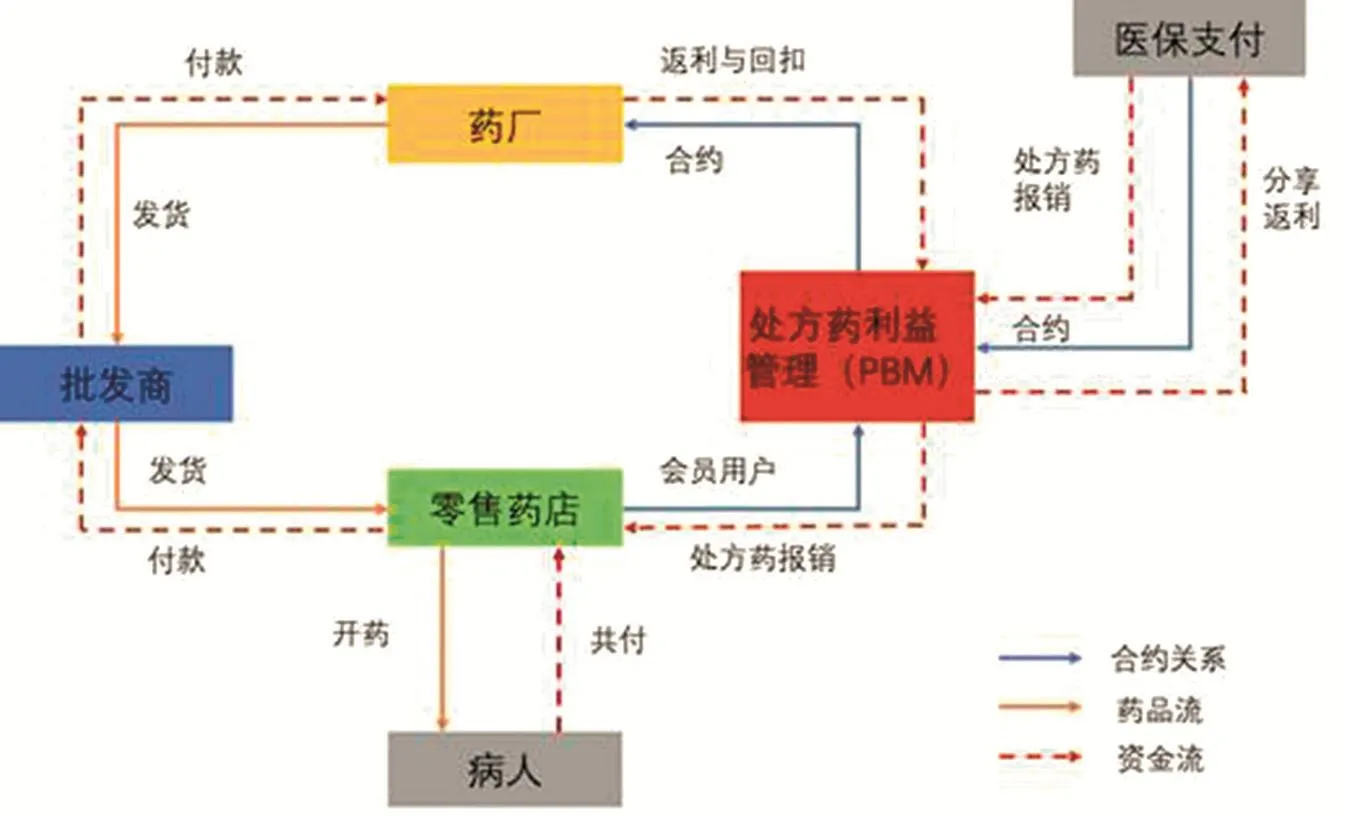
美國的藥品流通和報銷體系
美國的商業保險巨頭之所以如此重視PBM,是因為PBM的巨大市場影響力。目前,美國三大PBM(Express Scripts, UnitedHealth Group的OptumRx和 CVS的 Caremark)各自都有超過10億個處方的市場規模,三大公司占總市場規模的3/4。市場規模是PBM與藥廠談判返利的關鍵。在福布斯500強企業中,這些企業都是排頭兵。
作用受到爭議
PBM最主要的利潤來源是藥廠的返利與回扣(Rebate),其他方面還包括醫保支付的管理費和藥品零售價的折扣。藥廠對PBM的返利比例不等,少則5%,多則35%。這個比例非常不透明,但毫無疑問在4000億美元處方藥的市場規模上,總額十分巨大。PBM能夠獲得巨額返利的最重要原因是能夠制定自己的目錄(Formulary),不在目錄內的處方藥,保險會拒絕支付。……
登錄APP查看全文
猜你喜歡
中國合理用藥探索(2022年1期)2022-11-26 00:22:32
今日農業(2022年15期)2022-09-20 06:56:20
建材發展導向(2019年10期)2019-08-24 06:26:30
建材發展導向(2019年10期)2019-08-24 06:26:20
小學生優秀作文(低年級)(2018年6期)2018-05-19 01:54:28
中國衛生(2016年5期)2016-11-12 13:25:28
雜文月刊(2016年1期)2016-02-11 10:35:51
中國衛生(2015年9期)2015-11-10 03:11:14
中國衛生(2015年5期)2015-11-08 12:09:48
現代企業(2015年8期)2015-02-28 18:54:47

