超早期小骨窗血腫清除術與延期開顱血腫清除術治療重癥高血壓腦出血效果比較
段小兵 王冠軍 趙中甫 胡國超
(許昌市中心醫院 神經外科二病區 河南 許昌 451000)
超早期小骨窗血腫清除術與延期開顱血腫清除術治療重癥高血壓腦出血效果比較
段小兵 王冠軍 趙中甫 胡國超
(許昌市中心醫院 神經外科二病區 河南 許昌 451000)
目的觀察超早期小骨窗血腫清除術與延期開顱血腫清除術治療重癥高血壓腦出血的效果。方法選取2013年7月至2016年6月許昌市中心醫院重癥高血壓腦出血患者90例,根據手術時機分為觀察組(超早期,出血時間≤7 h)、對照組(延期,出血時間>24 h),各45例。對照組行延期開顱血腫清除術治療,觀察組行超早期小骨窗血腫清除術治療。對比兩組手術治療效果及并發癥發生情況,評估手術前后兩組神經功能缺損情況。結果術后隨訪3個月,觀察組治療總有效率高于對照組,神經功能缺損評分、并發癥發生率低于對照組,差異均有統計學意義(P<0.05)。結論與延期開顱血腫清除術相比,超早期小骨窗血腫清除術治療高血壓腦出血可提高手術治療效果,恢復患者神經功能,且安全性高。
小骨窗血腫清除術;延期開顱血腫清除術;高血壓;腦出血
高血壓腦出血為高血壓疾病嚴重并發癥,指長期高血壓引起腦動脈血管病變,受情緒激動、體力勞動及過度腦力等因素影響,血壓急劇升高,引起病變血管破裂出血。高血壓腦出血多發于50~70歲男性,起病迅速,主要表現為惡心嘔吐、劇烈頭痛,血腫擴大會引起顱內壓增高,易產生呼吸障礙,致殘、致死率較高。臨床治療以降低顱內壓、清除血腫為目標。開顱血腫清除術為高血壓腦出血常用手術方法,清除血腫效果較好,但易出現并發癥,不利于患者神經功能恢復。本研究選取重癥高血壓腦出血患者90例,觀察對比超早期小骨窗血腫清除術與延期開顱血腫清除術治療重癥高血壓腦出血的臨床效果。
1 資料與方法
1.1一般資料選取2013年7月至2016年6月許昌市中心醫院重癥高血壓腦出血患者90例,根據手術時機分組,各45例。對照組男27例,女18例;年齡為46~75歲,平均(60.48±3.62)歲;高血壓病史為1~14 a,平均(7.48±1.17)a。觀察組男28例,女17例;年齡為47~74歲,平均(60.55±3.69)歲;高血壓病史為1~15 a,平均(7.62±1.23)a。兩組基線資料比較,差異無統計學意義(P>0.05)。本研究經許昌市中心醫院倫理委員會批準。
1.2納入及排除標準納入標準:原發性高血壓;出血量>30 ml;發病時間≤72 h;經頭顱CT檢查顯示腦部出血;符合全國第四屆腦血管病學術會議制定的相關診斷標準[1];兩組均知情并簽署同意書。排除標準:動脈瘤;腦疝;外傷性顱內出血。
1.3治療方法兩組均予以血壓控制、降低顱內壓、維持水電解質平衡等常規治療。
1.3.1對照組 行延期開顱血腫清除術,常規消毒鋪巾,取平臥位,予以全身麻醉,選取血腫側顳頂或額顳骨瓣開顱,切開硬腦膜,于顳中回做2 cm左右切口,清除血腫,并去骨瓣減壓,電凝止血,縫合傷口。
1.3.2觀察組 行超早期小骨窗血腫清除術,常規消毒鋪巾,取平臥位,予以全身麻醉,頭顱CT定位下于血腫淺表處做約3 cm直切口,乳突撐開器撐開頭皮,開直徑約2.5 cm小骨窗,懸吊硬腦膜,在硬腦膜剪小口,抽出小部分血腫,降低顱內壓,再切開硬腦膜,清除血腫,進行電凝止血,縫合傷口。兩組術后均隨訪3個月。
1.4療效判定與觀察指標①參照格拉斯哥預后評分(GOS)評估兩組手術治療效果。恢復良好:可以正常生活,存在輕度缺陷;輕度殘疾:存在殘疾,生活可自理,在保護下能進行工作;重度殘疾:意識清醒,存在殘疾,在他人照料下生活;植物生存:存在微弱反應,如眼睛能睜開;死亡。總有效率=(恢復良好+輕度殘疾)例數/總例數×100%。②采用全國第四屆腦血管病學術會議制定的神經功能缺損評分評估對比兩組神經功能缺損情況[2],評分越低,神經功能缺損程度越輕。③統計對比兩組并發癥發生率。
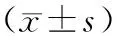
2 結果
2.1治療效果術后隨訪3個月,觀察組治療總有效率高于對照組,差異有統計學意義(χ2=4.114,P<0.05)。見表1。

表1 兩組手術治療效果比較(n,%)
2.2神經功能缺損評分術前觀察組神經功能缺損評分為(43.17±3.32)分,對照組為(43.62±3.46)分,組間差異無統計學意義(t=0.630,P=0.531);術后隨訪3個月,觀察組神經功能缺損評分為(11.21±4.48)分,低于對照組的(18.72±4.15)分,差異有統計學意義(t=8.250,P=0.000)。
2.3術后并發癥發生率術后隨訪3個月,觀察組出現再出血2例,血腫擴大1例,副損傷1例,肺部感染1例,并發癥發生率為11.11%,對照組出現再出血2例,副損傷2例,應激性潰瘍5例,肺部感染4例,并發癥發生率為28.89%。觀察組并發癥發生率低于對照組,差異有統計學意義(χ2=4.444,P=0.035)。
3 討論
高血壓腦出血主要是由于長期高血壓導致腦底動脈出現纖維樣或玻璃樣變性,血管彈力降低,局部血管出現動脈瘤,血壓短時間快速升高造成動脈瘤破裂,從而引起腦動脈出血。高血壓還可造成腦底小動脈痙攣,遠端腦組織因缺氧、缺血發生壞死,形成出血。腦出血會發生顱內占位,導致顱內壓增高,壓迫腦組織,進而造成患者殘疾甚至死亡[3]。
臨床常通過手術清除顱內血腫,降低顱內壓,以恢復受損神經功能。傳統開顱血腫清除術、小骨窗血腫清除術均能有效清除血腫,恢復部分神經功能。曾令洲等[4]研究發現,出血量>30 ml的高血壓腦出血患者行小骨窗血腫清除術治療效果優于開顱血腫清除術,且預后較好。高血壓腦出血發病約0.5 h可形成血腫,腦組織發生海綿樣改變,并隨時間推移逐步擴大,加重占位效應,約6 h后腦組織開始發生壞死。血腫清除越遲,對腦組織造成的損傷越嚴重,致殘、致死率越高。因此,盡早清除血腫可提高治療效果,減少殘疾或死亡。超早期小骨窗血腫清除術手術創傷較小、手術時間較短,還能盡早清除血腫,減輕血腫占位對腦組織造成的損害,減少術后并發癥。本研究結果顯示,術后隨訪3個月,觀察組治療總有效率高于對照組,神經功能缺損評分、并發癥發生率低于對照組,差異均有統計學意義(P<0.05)。綜上,與延期開顱血腫清除術相比,超早期小骨窗血腫清除術治療重癥高血壓腦出血,可提高手術治療效果,恢復患者神經功能,且安全性高。
[1] 中華醫學會全國第四屆腦血管病學術會議.各類腦血管疾病診斷[J].中華神經科雜志,1996,29(6):379.
[2] 全國第四屆腦血管病學術會議.腦卒中患者臨床神經功能缺損程度評分標準(1995)[J].中華神經科雜志,1996,29(6):381-383.
[3] 沈健,楊華.不同手術時機小骨窗顯微手術治療高血壓腦出血與日常生活活動能力量表、格拉斯哥預后評分的相關性[J].中國老年學雜志,2017,37(2):354-356.
[4] 曾令洲,許安榮,李玉斌,等.小骨窗開顱血腫清除術與傳統大骨瓣開顱血腫清除術治療高血壓腦出血的療效比較[J].神經損傷與功能重建,2016,11(5):436-438.
R 651.1
10.3969/j.issn.1004-437X.2017.19.071
2017-02-23)

