圍術期強化胰島素治療對乳腺癌合并糖尿病患者術后康復的效果
王濱+張愛芳
[摘要] 目的 探究圍術期強化胰島素治療對乳腺癌合并糖尿病患者術后康復的效果。方法 從該院2016年4月—2017年4月收治的乳腺癌合并糖尿病的手術患者中選取60例作為研究對象,分為觀察組和對照組,分別給予對照組常規胰島素治療,觀察組患者進行強化胰島素治療,對兩組患者的治療效果進行觀察。 結果 觀察組的胸壁引流量(278.03±49.56)mL明顯多于對照組,觀察組的切口愈合時間為(9.68±2.36)h明顯短于對照組(P<0.05);觀察組出現發熱、切口感染、低血糖、皮下積液等總并發癥情況明顯少于對照組(P<0.05)。 結論 給予乳腺癌合并糖尿病患者使用強化胰島素治療,有利于患者切口的愈合,減少出現并發癥情況。
[關鍵詞] 乳腺癌合并糖尿病;強化胰島素治療;圍術期;治療效果
[中圖分類號] R587 [文獻標識碼] A [文章編號] 1672-4062(2017)09(b)-0025-02
Effect of Intensive Insulin Therapy during the Perioperative Period on the Postoperative Recovery of Patients with Breast Cancer and Diabetes
WANG Bin, ZHANG Ai-fang
Department of Surgery, Zibo Seventh Peoples Hospital, Zibo, Shandong Province, 255000 China
[Abstract] Objective To study the effect of intensive insulin therapy during the perioperative period on the postoperative recovery of patients with breast cancer and diabetes. Methods 60 cases of patients with breast cancer and diabetes surgery in our hospital from April 2016 to April 2017 were selected as the research objects and divided into two groups, respectively treated with routine insulin and intensive insulin, and the treatment effect of the two groups was observed. Results The chest wall drainage volume in the observation group was (278.03±49.56)mL, which was obviously more than that in the control group, and the incision healing time in the observation group was (9.68±2.36)h, which was obviously shorter than that in the control group(P<0.05), and the occurrence of total complications such as fever, incision infection, hypoglycemia and seroma in the observation group were obviously lower than those in the control group(P<0.05). Conclusion The intensive insulin treatment for patients with breast cancer and diabetes is conducive to incision healing and reducing the occurrence of complications.
[Key words] Breast cancer and diabetes; Intensive insulin therapy; During the perioperative period; Treatment effect
患者進行乳腺癌改良根治術會產生較大的創面,乳腺癌合并糖尿病患者會因為血糖高而對毛細血管內皮的生長產生影響,延遲切口的愈合,而糖尿病患者的細胞免疫力較低,淋巴細胞轉化較差,吞噬殺菌能力下降,造成術后出現多種并發癥,影響患者康復[1-3]。該文選取2016年4月—2017年4月收治的60例患者為研究對象,旨在研究給予圍術期的乳腺癌合并糖尿病患者進行強化胰島素治療對術后康復的影響,現報道如下。
1 資料與方法
1.1 一般資料
從該院接收治療的乳腺癌合并糖尿病手術患者中選取60例作為研究對象,按照不同的治療方法分為對照組和觀察組。其中對照組30例,年齡34~62歲,平均年齡(48.46±7.39)歲;Ⅰ型糖尿病19例,2型糖尿病11例;病程為1~8年,平均病程為(5.11±1.37)年。觀察組30例,年齡33~79歲,平均年齡(57.18±12.65)歲;Ⅰ型糖尿病20例,2型糖尿病10例;病程為1~9年,平均病程為(5.32±1.24)年。將兩組患者的基本情況進行比較,患者在年齡、病情等方面,比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組患者在術前停止使用降糖藥物,治療期間,做好相關的血糖監測工作,根據檢查情況調整劑量,避免出現低血糖。觀察組患者進行強化胰島素治療,在圍術期中,使用胰島素泵將患者的血糖值控制在6.1 mmol/L以下。給予對照組常規胰島素治療,在圍術期中,餐前通過皮下注射將胰島素,將血糖值控制在6.1~11.1 mmol/L。endprint
1.3 觀察指標
觀察記錄兩組患者術后的胸壁引流情況、切口愈合時間,比較患者出現的發熱、切口感染、低血糖、皮下積液等并發癥情況。
1.4 統計方法
采用SPSS 20.0統計學軟件進行數據統計分析,以均數±標準差(x±s)表示計量資料,比較采用t檢驗,計數資料以(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
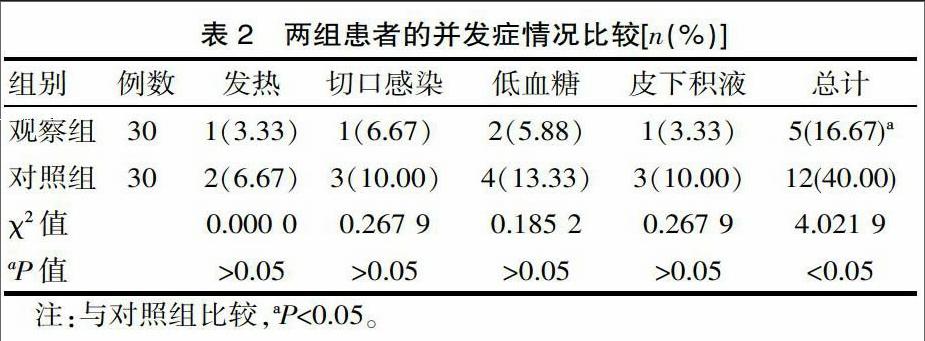
2.1 兩組的胸壁引流情況、切口愈合時間比較
觀察組的胸壁引流量明顯多于對照組,觀察組的切口愈合時間明顯短于對照組(P<0.05),見表1。
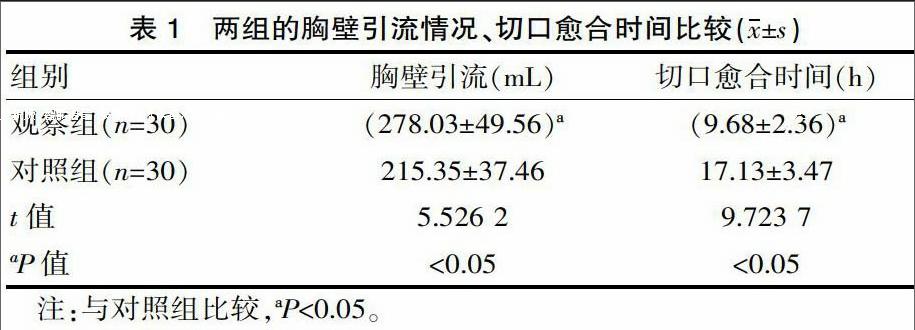
2.2 兩組的并發癥情況比較
觀察組總并發癥情況明顯少于對照組(P<0.05),見表2。
3 討論
糖尿病作為一種常見的全身代謝性疾病,具有較高發病率,會對手術產生較大的負面影響[4]。長期處于高血糖,使得細胞免疫功能下降,減弱下班的吞噬功能,患者在進行乳腺癌改良根治術時,患者機體為應激狀態,血糖上升,患者的手術耐受性差,術后感染的風險增加[5-6]。血糖較高時抑制毛細血管內皮生長,切口愈合速度減慢。因此,需要重視乳腺癌合并糖尿病的手術患者的血糖控制。
通過調查研究發現,給予對照組常規胰島素治療,觀察組患者進行強化胰島素治療,結果顯示,觀察組的胸壁引流量(278.03±49.56)mL明顯多于對照組,觀察組的切口愈合時間為(9.68±2.36)h明顯短于對照組。常規胰島素治療是在手術前3 d進行胰島素注入,容易使患者的血糖出現忽高忽低的情況,患者在手術前后禁止進食,導致血糖出現明顯波動。血糖較高時,抑制了毛細血管內皮生長,影響了切口的愈合。強化胰島素治療通過使用胰島素泵進行持續的輸注胰島素,注射位置變化較少,血糖吸收差異小,胰島素的抵抗較小,血糖得到較好的控制。觀察組出現發熱、切口感染、低血糖、皮下積液等總并發癥情況明顯少于對照組。糖尿病患者出現創傷時,較高的血糖水平導致傷口附近的炎癥細胞趨化及聚集會出現延遲,修復絲分裂作用減弱,產生膠原和肉芽組織功能降低,患者延遲愈合或出現感染的可能性增加。強化胰島素治療可以較好的控制患者體內的血糖,患者出現發熱、切口感染、低血糖、皮下積液等并發癥情況較少。受到樣本數量、時間等因素的限制,研究圍術期強化胰島素治療對乳腺癌合并糖尿病患者術后康復的效果還存在不足之處,有待臨床進一步深入驗證。
綜上所述,對乳腺癌合并糖尿病的手術患者應用強化胰島素治療,具有較好的治療效果,患者的血糖水平情況得到較好的控制,有利于乳腺癌改良根治術后患者切口的恢復,患者的并發癥發生情況較少,具有較高的臨床應用價值。
[參考文獻]
[1] 蔡潮深.強化胰島素治療在綜合性ICU中的療效分析[J].中國醫藥科學,2016,6(20):177-180.
[2] 王海燕.圍術期強化胰島素治療對乳腺癌合并糖尿病患者術后康復的效果分析[J].中國社區醫師,2016,32(29):41-42.
[3] 楊彩嫻,黃啟亞,鐘國權,等.新診斷2型糖尿病患者早期胰島素強化治療后續治療方案的隨訪研究[J].中國糖尿病雜志,2017,25(5):397-402.
[4] 黃清芳.骨折伴糖尿病患者圍術期行胰島素強化治療的護理研究[J].實用臨床醫藥雜志,2016,20(4):174-175.
[5] 楊中良,楊秀云,黃飛華,等.重型腦外傷患者強化胰島素治療對神經功能預后影響的Meta分析[J].中國醫刊,2016,51(2):87-91.
[6] 劉西鳳,張家慶,王勇,等.糖尿病患者圍手術期使用胰島素泵強化治療效果分析[J].安徽醫學,2015,36(12):1504-1506.endprint

