中老年糖尿病眼底病變患者白內障術后的黃斑水腫和視力
史柏青+賈潤華+孫馨馨+孫莎+鄒蘊

[摘要] 目的 研究并分析糖尿病眼底病變患者經白內障術后的黃斑水腫與視力改變情況。方法 采用回顧性分析方法選擇2015年5月—2017年2月期間該院收診的40例糖尿病眼底病變患者,設置為研究組,同時選擇同期該院就診的非糖尿病眼底病變50例患者作為對照組。所有患者都進行白內障手術治療,采用相同的手術方法與術后處理措施。術后都采用潑尼松龍滴眼液,3次/d,劑量為5.0 g/(L·次),連續用藥≥3周;聯合應用雙氯芬酸鈉滴眼液,3次/d,劑量1.0 g/(L·次),連續用藥3周。術后對兩組患者血糖水平、視力變化狀況、術后滲漏狀況、黃斑水腫狀況進行比較分析。結果 研究組患者空腹血糖、餐后3 h血糖顯著高于對照組,觀察組患者在術后治療1周、6周、6個月是視力矯正情況都顯著次于對照組,白內障術后對照組患者滲漏狀況顯著優于觀察組,并且黃斑中心凹厚度顯著小于觀察組,組間數據比較差異有統計學意義(P<0.05)。 結論 中老年糖尿病眼底病變患者采用白內障手術治療以后,黃斑水腫發生率很高,對患者術后視力恢復情況會產生很大的影響。術后對采用患者雙氯芬酸鈉滴眼液與潑尼松龍滴眼液或聯合方法,對術后治療效果起到正效作用,能夠緩解黃斑水腫癥狀,以防患者視功能紊亂與病情發展,并強化患眼康復質量與視力恢復效果。
[關鍵詞] 糖尿病眼底病變;白內障術;黃斑水腫;視力
[中圖分類號] R5774 [文獻標識碼] A [文章編號] 1672-4062(2017)08(b)-0181-02
絕大數糖尿病患者胰腺功能會出現不同程度的損傷,這樣胰島素分泌量不足,無法對血糖水平進行有效調節,最后使多類進而器官功能受損,特別是眼的功能[1]。若糖尿病患者視網膜發生病理性改變,那么個體視力就會受到影響,例如出現青光眼等視力障礙,上述眼部癥狀一般很難治愈,只有在借助手術治療手段癥狀才有可能減輕。常用的手術方法是白內障囊外摘除,臨床實踐研究已經證實該種手段在糖尿病眼底病變患者臨床治療期間的應用,所取得的效果是極為可觀的,但是該種治療手段應用期間也存有一些潛在性不足。例如糖尿病眼底病變患者接受白內障手術治療以后,可能會出現一些并發癥或者后遺癥,其中黃斑水腫是較為嚴重的一種,同時該種癥狀對術后患者的視力恢復情況產生負面影響[2]。此外,其他多種因素也有可能對糖尿病眼底病變患者白內障術后的預后情況造成干擾。故此,該文選取2015年5月—2017年2月,40例糖尿病患者對該入住該院的數例糖尿病眼底病變患者白內障術后的恢復情況進行探討,希望能夠為我國糖尿病眼底病變患者術后治療方案的編制提供參考,現報道如下。
1 資料與方法
1.1 一般資料
選擇該院收診并接受白內障手術治療的糖尿病眼底病變的40例(43只患眼)患者為研究組,所有患者經整體檢查都確診為糖尿病診斷標準與眼底病變診斷標準,自愿參與該次研究并簽署《知情同意書》。其中男性18例,女性22例;年齡54~73歲,中位年齡(62.3±4.78)歲;病程0.8~15年,平均(8.71±3.19)年;左眼23只,右眼20只。選擇同期該院收診的50例非糖尿病眼底病變患者(52只患眼)為對照組,男性22例,女性28例。年齡55~78歲,中位年齡( 65.4±4.89)歲。病程1.1~16年,平均(9.8±4.22)年;左眼35只,右眼27只。兩組患者在性別、年齡、病程等一般資料比較上,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
所有患者都接受白內障囊外摘除術與人工晶狀體植入術進行治療,手術都由同一主刀組醫生進行。手術治療后使用潑尼松龍滴眼液,3次/d,劑量為5.0 g/(L·次),連續用藥≥3周;聯合使用雙氯芬酸鈉滴眼液,3次/d,劑量為1.0 g/(L·次),連續用藥3周。分別在治療前后1周、6周、6個月檢測患者視力矯正情況。應用紅光眼底照相系統對所有患者的眼底進行拍照分析。
1.3 觀察指標
血糖水平( 空腹血糖、餐后3 h血糖),視力改變情況( 治療前裸眼視力、治療 1周、6周、6 個月矯正視力), 術后滲漏狀況、黃斑水腫狀況、并發癥情況(切口愈合不良、前房出血、角膜腫脹、虹膜后粘連)。
1.4 評價標準
白內障術后患者滲漏狀況的評估標準:①囊性水腫型滲透。患眼存有雙板彌漫性水腫,于眼底黃斑區域出現花瓣狀或蜂房樣熒光素滲漏現象,可單獨出現。②局限性滲漏。黃斑區域某個或成簇的微血管瘤,也可能是某一段擴張的毛細血管,滲漏現象只存在黃斑區域局部。③彌漫性滲漏。視網膜或脈絡膜的毛細血管是熒光素滲漏的原始位置,眼底黃斑區內可能會存有大面積的熒光素滲漏現象,范圍可能囊括整個黃斑區域。
1.5 統計方法
采用SPPS 21.0統計學軟件包對該次研究中所涉及的數據進行統計分析,(x±s)表示計量資料,進行t檢驗;[n(%)]表示計數資料,進行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者血糖水平比較
研究組患者空腹血糖、餐后3 h血糖分別為(8.0±1.4)、(12.6±2.6)mmol/L,顯著高于對照組(5.3±0.8)、(7.2±1.1)mmol/L,組間數據差異有統計學意義(χ2=5.214 6,P<0.05)。
2.2 兩組患者術后滲漏狀況比較
對照組患者術后滲漏情況顯著優于,對照組彌漫性、局限性為0例,彌漫性+局限性滲漏有2例,而研究組分別為4例,6例,5例。兩組患者在滲漏情況比較上,差異有統計學意義(P<0.05)。
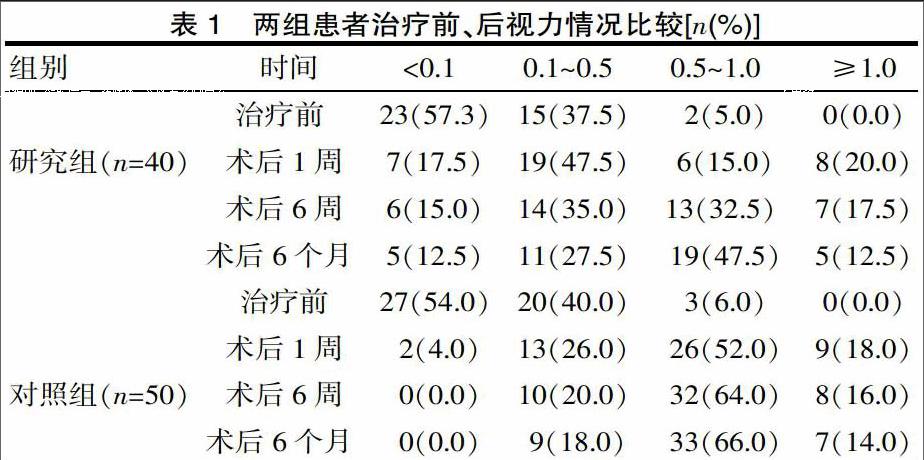
2.3 兩組患者治療前、后視力情況比較
治療前兩組患者視力水平差異無統計學意義(P>0.05),經手術治療后,對照組患者在1周、6周、6 個月時視力水平顯著好于研究組(P<0.05)。見表1。
2.4 兩組患者的黃斑水腫狀況比較
經治療后,研究組患者黃斑中心凹厚度顯著大于對照組(P<0.05)。見表2。
3 討論
眼底病是糖尿病引發的比較嚴重的一種并發癥,若診療工作開展得缺乏時效性,患者眼睛失明的概率就會有所增加[3]。當下,手術治療為糖尿病眼底病變患者首選的治療手段,具體是切除白內障囊[4]。黃斑囊樣水腫一般是因為視網膜毛細血管出現滲漏所引發的,黃斑水腫現象出現以后,患眼的視力水平會顯著下降。還可能引發視乳頭水腫、睫狀充血等疾病,繼續發展下去成為持續性的黃斑水腫,會引發機體光感受器損傷、黃斑退變,最后使機體視力的永久性損傷。
對該次研究中的結果進行討論分析,發現糖尿病眼底病變患者的術后恢復情況比非糖尿病眼底病變患者要差[5]。但是,術后對采用患者雙氯芬酸鈉滴眼液與潑尼松龍滴眼液或聯合方法,對術后治療效果起到正效作用,能夠緩解黃斑水腫癥狀,以防患者視功能紊亂與病情發展,并強化患眼康復質量與視力恢復效果。
[參考文獻]
[1] 李巖,齊朋承,劉佳.中老年糖尿病眼底病變患者白內障術后的黃斑水腫和視力[J].中國老年學雜志,2014,34(1):1-3.
[2] 王麗婷,張燕,關聰會,等.蘭州市中老年人白內障及眼底病現況調查[J].中國老年學雜志,2016,36(21):5437-5439.
[3] 王偉超,張潔,王虹,等.社區中老年糖尿病患者淚液和血清腫瘤壞死因子α及血清糖化血紅蛋白與糖尿病視網膜病變的關系[J].中國全科醫學,2015,18(35):4288-4292.
[4] 劉建慧,張素平,李金暉,等.老年糖尿病視網膜病變患者的眼底熒光血管造影診斷結果分析[J].系統醫學,2017,2(4):34-36.
[5] 李金蝶.老年糖尿病并發癥的臨床治療觀察[J].內蒙古中醫藥,2015,32(15):26.endprint

